Una revisión integrativa sobre fundamentos biológicos, seguridad y evidencia clínica
Información para pacientes

1️⃣ Introducción
El dolor de espalda: un problema más frecuente de lo que imaginamos
A nivel mundial, se estima que entre el 70% y el 80% de la población experimentará al menos un episodio significativo de dolor lumbar en algún momento de su vida. En la mayoría de los casos mejora en pocas semanas. Sin embargo, en un porcentaje importante de personas, el dolor persiste más allá de tres meses y se convierte en una condición crónica.
El dolor crónico es uno de los mayores desafíos de salud pública en el mundo moderno. En Estados Unidos, el Institute of Medicine (IOM) estimó que más de 100 millones de adultos (cerca del 25% de la población general) viven con dolor crónico, una cifra superior al número de personas afectadas por diabetes, enfermedad cardíaca y cáncer combinados.
Dentro de esta población con dolor crónico, el dolor de espalda ocupa el primer lugar en frecuencia. Según el mismo reporte:
- Dolor lumbar (lumbalgia): aproximadamente 28% de los adultos
- Dolor cervical (cervicalgia): aproximadamente 15% de los adultos
Cuando se analiza exclusivamente a las personas que ya padecen dolor crónico en la espalda, el dolor lumbar representa cerca del 43% de los casos, convirtiéndose en la localización más frecuente del dolor persistente.
Esto significa que casi la mitad de quienes viven con dolor crónico lo experimentan en la región baja de la espalda.
Impacto económico y social
El dolor crónico no solo afecta al paciente; también tiene un enorme impacto social y económico.
El Institute of Medicine estimó que el costo anual del dolor crónico en Estados Unidos —considerando gastos médicos directos y pérdida de productividad laboral— supera los 560 a 635 mil millones de dólares por año.
El dolor lumbar, por ser la localización más frecuente, representa una proporción significativa de estos costos, debido a:
- Ausentismo laboral
- Disminución del rendimiento
- Jubilaciones anticipadas
- Uso prolongado de medicamentos
- Consultas médicas repetidas
Pero más allá de las cifras, el impacto real se refleja en la calidad de vida: alteraciones del sueño, ansiedad, depresión, limitación para actividades cotidianas y pérdida de bienestar general.

El dolor de espalda crónico no es simplemente un “desgaste por la edad” o una contractura muscular persistente. Hoy sabemos que intervienen mecanismos inflamatorios, bioquímicos y neurológicos complejos que pueden mantener activo el dolor incluso cuando la lesión inicial ya ha sanado.
Comprender esta complejidad es fundamental para explorar estrategias terapéuticas que no solo alivien el síntoma, sino que actúen sobre los procesos biológicos que perpetúan el dolor.

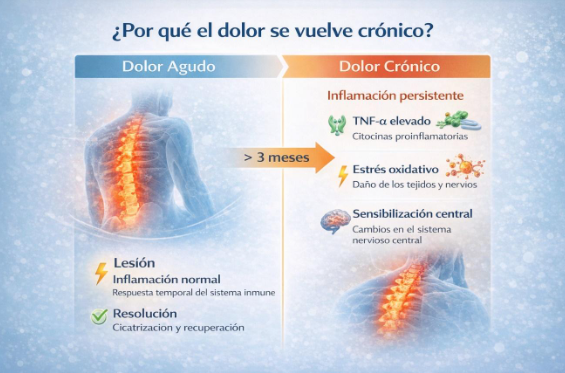
Cuando el dolor dura más de tres meses, puede producir cambios en el sistema nervioso y en las sustancias inflamatorias del organismo. En ese punto, el dolor deja de ser solo un síntoma y puede convertirse en una condición médica en sí misma.
2️⃣ ¿Por qué el dolor se vuelve crónico?
Cuando aparece un dolor de espalda —por una mala postura, un esfuerzo físico o una lesión discal— el organismo activa un proceso inflamatorio natural. Esta inflamación tiene una función protectora: ayuda a reparar los tejidos dañados.
En la mayoría de los casos, el dolor disminuye conforme la inflamación se resuelve. Sin embargo, en algunas personas, el proceso no se apaga completamente. Es entonces cuando el dolor puede transformarse en crónico.
Hoy sabemos que el dolor persistente no depende únicamente de una alteración mecánica en la columna. Existen varios mecanismos biológicos que pueden mantenerlo activo:

Las células del sistema inmunológico liberan sustancias llamadas citocinas inflamatorias, como el TNF-α y ciertas interleucinas.
Cuando estas sustancias permanecen elevadas por tiempo prolongado, pueden irritar las estructuras nerviosas cercanas y perpetuar la sensación de dolor.

El TNF-α es una molécula inflamatoria que puede aumentar la sensibilidad de los nervios. Se ha observado que niveles elevados de esta sustancia están asociados con dolor lumbar crónico y hernia discal.

Con el tiempo, el sistema nervioso puede volverse más sensible al estímulo doloroso. Esto significa que señales que antes eran tolerables comienzan a percibirse como dolor intenso.
Este fenómeno se conoce como sensibilización central y explica por qué algunos pacientes continúan sintiendo dolor incluso cuando la lesión inicial ya ha mejorado.

El dolor crónico puede modificar la forma en que el cerebro procesa las señales nerviosas. Es como si el volumen del sistema del dolor quedara permanentemente elevado.

En los tejidos inflamados se produce un aumento de sustancias llamadas radicales libres. Cuando el organismo no logra neutralizarlos adecuadamente, se genera lo que se conoce como estrés oxidativo.
Este desequilibrio puede dañar proteínas celulares y mantener activo el proceso inflamatorio.

El cuerpo posee sistemas naturales de defensa antioxidante. Uno de los más importantes está regulado por una vía molecular llamada Nrf2, que ayuda a proteger las células del daño inflamatorio.

Los tejidos musculares y discales pueden sufrir cambios en la oxigenación y en el flujo sanguíneo. Una menor oxigenación local puede favorecer la persistencia del dolor y la contractura muscular.
En resumen
El dolor crónico de espalda no es simplemente una contractura prolongada ni un problema exclusivamente estructural.
Es el resultado de la interacción entre:
- Inflamación persistente
- Sustancias químicas que sensibilizan los nervios
- Estrés oxidativo
- Cambios en la forma en que el cerebro procesa el dolor
Comprender estos mecanismos es fundamental, porque abre la puerta a tratamientos que no solo bloqueen el dolor, sino que modulen estos procesos biológicos.
3️⃣ Tratamientos actuales: avances y limitaciones
El tratamiento del dolor de espalda ha avanzado significativamente en las últimas décadas. Existen múltiples opciones terapéuticas que pueden ser muy eficaces, especialmente en fases agudas.
Sin embargo, cuando el dolor se vuelve crónico, los resultados no siempre son satisfactorios.

Los antiinflamatorios no esteroideos (AINEs) y otros analgésicos son frecuentemente la primera línea de tratamiento. Actúan reduciendo la inflamación y bloqueando mediadores del dolor.
En muchos pacientes ofrecen alivio temporal. Sin embargo:
- No siempre modifican el proceso inflamatorio profundo.
- Su uso prolongado puede asociarse con efectos gastrointestinales, renales o cardiovasculares.
- No actúan directamente sobre la sensibilización nerviosa central.

Los AINEs bloquean ciertas enzimas inflamatorias (COX-1 y COX-2), pero no siempre regulan otras moléculas clave como TNF-α o los mecanismos de estrés oxidativo involucrados en el dolor crónico.

Los relajantes musculares pueden disminuir la contractura refleja.
Los opioides pueden bloquear la percepción del dolor a nivel cerebral.
Sin embargo:
- Los relajantes no corrigen la inflamación subyacente.
- Los opioides pueden generar tolerancia y dependencia.
- No modifican los cambios neuroinflamatorios que sostienen el dolor crónico.

El uso prolongado de opioides puede alterar los receptores del sistema nervioso, lo que en algunos casos aumenta la sensibilidad al dolor en el tiempo (hiperalgesia inducida por opioides).

La fisioterapia es fundamental en el manejo del dolor de espalda. Mejora movilidad, fuerza y estabilidad.
Sin embargo, en casos de inflamación persistente o sensibilización nerviosa avanzada, puede no ser suficiente por sí sola.

Las infiltraciones con corticoides pueden reducir inflamación localizada alrededor de raíces nerviosas o estructuras articulares.
Aunque pueden ser útiles en determinados casos:
- Su efecto puede ser temporal.
- No están exentas de efectos secundarios.
- No siempre previenen recurrencias.

En situaciones específicas (déficit neurológico progresivo, compresión severa, fracaso terapéutico prolongado), la cirugía puede ser necesaria.
Pero es importante aclarar:
- No todos los pacientes con hernia discal requieren cirugía. El neurocirujano o el traumatólogo de columna es el especialista que puede tomar esa decisión.
- La cirugía no siempre elimina completamente el dolor crónico.
- Existe un porcentaje de pacientes con dolor persistente incluso después de una intervención (síndrome de cirugía fallida de columna y síndrome post-laminectomía).
¿Cuál es el desafío?
El principal reto del tratamiento del dolor crónico de espalda es que muchas terapias:
- Actúan principalmente sobre el síntoma.
- No siempre modulan los mecanismos inflamatorios y oxidativos profundos.
- No siempre corrigen la sensibilización nerviosa.
Esto explica por qué algunos pacientes mejoran parcialmente, recaen o necesitan tratamientos repetidos.

En el dolor agudo, bloquear la inflamación puede ser suficiente.
En el dolor crónico, puede ser necesario actuar también sobre la regulación inmunológica, el estrés oxidativo y la sensibilización del sistema nervioso.
En resumen
El dolor crónico de espalda no es simplemente una contractura prolongada ni un problema exclusivamente estructural.
Es el resultado de la interacción entre:
- Inflamación persistente
- Sustancias químicas que sensibilizan los nervios
- Estrés oxidativo
- Cambios en la forma en que el cerebro procesa el dolor
Comprender estos mecanismos es fundamental, porque abre la puerta a tratamientos que no solo bloqueen el dolor, sino que modulen estos procesos biológicos.
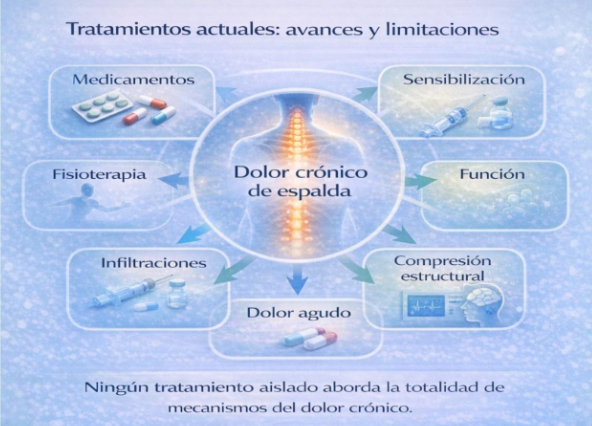
Los tratamientos actuales actúan sobre diferentes componentes de este proceso:
- Los medicamentos pueden reducir la inflamación y aliviar el dolor agudo.
- La fisioterapia mejora la función, la movilidad y la estabilidad.
- Las infiltraciones disminuyen la inflamación localizada.
- La cirugía está indicada cuando existe compresión estructural significativa.
- El manejo integral aborda factores funcionales y psicosociales.
Sin embargo, ningún tratamiento aislado actúa sobre todos los mecanismos implicados en el dolor crónico. Esta complejidad explica por qué algunos pacientes continúan con síntomas a pesar de recibir intervenciones convencionales.
El abordaje óptimo suele requerir una estrategia individualizada que considere la interacción entre factores inflamatorios, neurológicos, estructurales y funcionales.

Se estima que más de 26 millones de personas entre 20 y 64 años presentan dolor lumbar frecuente. Además, aproximadamente el 28% de los adultos reporta limitación en sus actividades habituales asociada al dolor. Más allá del síntoma físico, el dolor crónico se vincula con mayor riesgo de deterioro de la salud general y con un incremento significativo del distrés psicológico.
Estos datos reflejan que, en un subgrupo considerable de pacientes, el dolor puede persistir a pesar de las intervenciones disponibles. Esta persistencia clínica no solo representa un desafío terapéutico, sino también un problema de salud pública con impacto funcional, social y económico.
La persistencia del dolor de espalda crónico en la era moderna sugiere la necesidad de estrategias terapéuticas que actúen sobre múltiples mecanismos biológicos de manera integrada.
4️⃣ La necesidad de nuevas estrategias terapéuticas
Si entendemos que el dolor crónico no es solo un problema mecánico, sino también inflamatorio, oxidativo y neurológico, entonces el enfoque terapéutico también debe evolucionar.
Durante muchos años, el tratamiento del dolor se centró principalmente en bloquear la señal dolorosa. Sin embargo, la investigación actual propone un enfoque diferente: modular los procesos biológicos que mantienen el dolor activo.

En el dolor agudo, suprimir la inflamación puede ser suficiente.
En el dolor crónico, el desafío es más complejo.
Puede ser necesario:
- Regular la liberación de citocinas inflamatorias.
- Mejorar el equilibrio antioxidante celular.
- Favorecer la microcirculación.
- Disminuir la sensibilización nerviosa.
Este enfoque no busca simplemente “anestesiar” el dolor, sino intervenir en el entorno biológico que lo perpetua.

En muchos pacientes con dolor crónico existe una inflamación persistente de bajo grado. No es tan intensa como en una infección aguda, pero puede mantenerse activa durante meses o años, estimulando constantemente los receptores del dolor.

Diversos estudios han demostrado que en pacientes con dolor lumbar crónico pueden encontrarse alteraciones en el equilibrio entre radicales libres y antioxidantes.
Cuando este equilibrio se rompe, las células pueden sufrir daño oxidativo, lo que contribuye a mantener el proceso inflamatorio.
Aquí es donde la investigación en terapias que estimulan los mecanismos antioxidantes naturales del organismo ha cobrado relevancia.

La vía molecular Nrf2 es un sistema de defensa celular que activa genes antioxidantes. Su estimulación puede ayudar a restaurar el equilibrio frente al estrés oxidativo y reducir la inflamación persistente.

Los músculos paravertebrales y los tejidos discales pueden presentar alteraciones en su oxigenación. La hipoxia local (disminución de oxígeno) puede favorecer la inflamación y la contractura muscular.
Mejorar el entorno tisular —incluyendo oxigenación y metabolismo celular— es una de las líneas de investigación actuales en medicina del dolor.
¿Qué buscamos entonces?
Una estrategia terapéutica ideal en dolor crónico debería:





En este contexto, algunas terapias biológicas han comenzado a estudiarse con mayor profundidad.
Entre ellas, la ozonoterapia médica, particularmente en su aplicación paravertebral, ha mostrado interés creciente en la literatura científica.
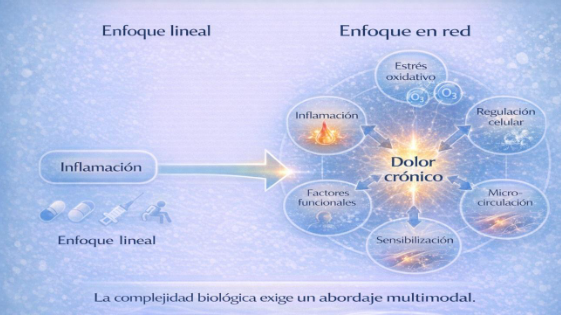
El dolor crónico de espalda no depende de un único factor. En muchos pacientes coexisten inflamación persistente, estrés oxidativo, fenómenos de sensibilización del sistema nervioso, alteraciones microcirculatorias y cambios en la regulación celular. Estos procesos interactúan entre sí formando una red biológica que mantiene la señal dolorosa en el tiempo.
Cuando el tratamiento actúa solo sobre uno de estos componentes, la respuesta puede ser parcial o transitoria. Esta realidad clínica explica por qué algunos pacientes continúan con síntomas a pesar de recibir intervenciones convencionales correctamente indicadas.
Comprender el dolor crónico como un fenómeno multifactorial y en red permite reconocer la necesidad de estrategias terapéuticas que actúen sobre múltiples mecanismos de manera coordinada, con un enfoque integrativo e individualizado.
5️⃣ Ozonoterapia en infiltración paravertebral: ¿qué es y cómo funciona?
La ozonoterapia médica es un tratamiento que utiliza una mezcla precisa y controlada de oxígeno-ozono (O₂–O₃) con fines terapéuticos.
Es importante aclarar que el ozono utilizado en medicina no es el mismo que el ozono ambiental contaminante. En el ámbito médico, se genera en concentraciones exactas mediante equipos certificados y se administra bajo protocolos específicos.
En el tratamiento del dolor de espalda, la aplicación más utilizada es la inyección paravertebral, es decir, la infiltración en los músculos que rodean la columna vertebral.

Es un procedimiento:
- Ambulatorio
- De corta duración
- Mínimamente invasivo
- Realizado con técnica estéril
No es una cirugía y no requiere hospitalización.

Los músculos paravertebrales cumplen un papel clave en:
- Estabilidad de la columna
- Contractura refleja ante inflamación
- Protección frente a lesiones
Cuando existe inflamación discal o irritación nerviosa, estos músculos pueden entrar en un estado de contractura persistente que perpetúa el dolor.
La aplicación paravertebral permite actuar en el entorno inflamatorio local sin necesidad de procedimientos más invasivos.
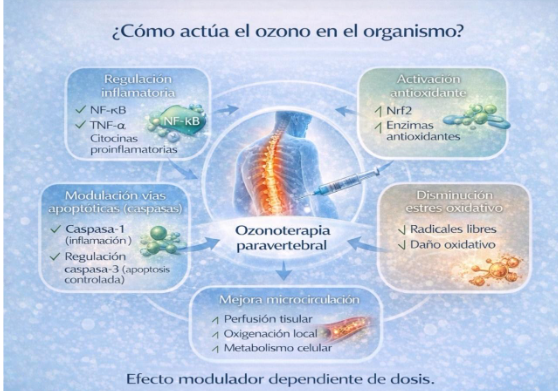
¿Cómo actúa el ozono en el organismo?
Aquí es donde la ciencia se vuelve particularmente interesante.
El ozono médico no actúa como un anestésico. Su efecto es biomodulador.

Diversos estudios han mostrado que el ozono puede interferir en la liberación de moléculas como:
- TNF-α
- Interleucinas
- Caspasas inflamatorias
Al modular estos mediadores, puede contribuir a disminuir la inflamación persistente.

Modelos experimentales han demostrado que el ozono puede reducir la liberación excesiva de TNF-α, una de las principales moléculas implicadas en la amplificación del dolor inflamatorio.

Estudios clínicos y experimentales han mostrado que el ozono puede ejercer efectos antiinflamatorios sostenidos en el tiempo.
Este efecto se relaciona con su capacidad para:
- Modular moléculas inflamatorias como TNF-α
- Influir sobre la vía NF-κB (reguladora de la inflamación)
- Estimular sistemas antioxidantes celulares mediante la vía Nrf2
En términos simples, el ozono puede ayudar a equilibrar una respuesta inflamatoria que permanece activada de forma persistente en el dolor crónico.

NF-κB activa genes inflamatorios.
Nrf2 activa genes antioxidantes y protectores.
La investigación sugiere que el ozono puede favorecer un equilibrio entre ambas vías, reduciendo la inflamación excesiva sin bloquear completamente la respuesta inmune.

Uno de los mecanismos más estudiados es la activación de la vía Nrf2, un sistema celular que regula la producción de enzimas antioxidantes.
Al estimular este sistema, el organismo puede mejorar su capacidad para equilibrar el estrés oxidativo asociado al dolor crónico.

Pequeñas dosis controladas de ozono pueden estimular respuestas antioxidantes adaptativas. Este fenómeno se conoce como preacondicionamiento oxidativo y ha sido estudiado en diferentes modelos biológicos.

El ozono puede favorecer:
- Mejor utilización del oxígeno por los tejidos
- Mejor microcirculación local
- Reducción de la hipoxia tisular
En estructuras como el disco intervertebral —que tiene irrigación limitada— este efecto puede ser relevante.
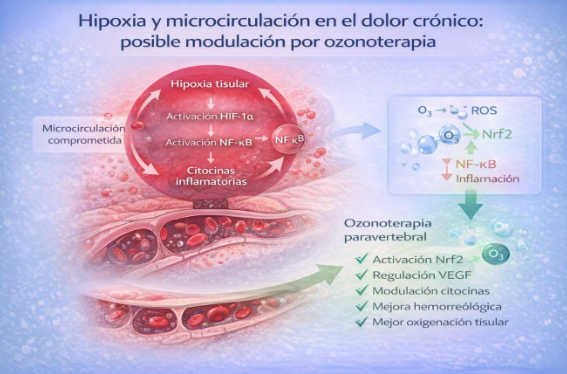
La hipoxia activa vías moleculares como HIF-1α y NF-κB, promoviendo la liberación de citocinas inflamatorias y perpetuando el ciclo dolor–inflamación–espasmo muscular. Esta interacción puede mantener la sensibilización periférica y favorecer la cronificación del dolor.
La ozonoterapia paravertebral, mediante un estímulo oxidativo leve y controlado, puede activar mecanismos adaptativos celulares (como la vía Nrf2), modular mediadores inflamatorios y regular factores angiogénicos como VEGF. Además, se han descrito efectos hemorreológicos que podrían favorecer la liberación de oxígeno tisular.
Aunque la evidencia clínica directa sobre microcirculación paravertebral es limitada, los estudios experimentales y mecanísticos aportan plausibilidad biológica a un posible efecto modulador del entorno microvascular en el dolor crónico.

Investigaciones clínicas han demostrado que la ozonoterapia puede interactuar con mediadores implicados en la transmisión del dolor, contribuyendo a:
- Reducir marcadores inflamatorios
- Disminuir daño oxidativo en proteínas
- Mejorar el equilibrio antioxidante
Estos hallazgos refuerzan su papel como terapia moduladora, más que simplemente supresora del dolor.
En casos de hernia discal, el ozono puede contribuir a:
- Disminuir la inflamación perirradicular
- Reducir el edema
- Favorecer cambios bioquímicos que pueden ayudar a disminuir el volumen del material herniado
Esto no implica que sustituya automáticamente una cirugía cuando esta está indicada, pero puede ser una opción para atenuar el dolor en casos seleccionados.

Estudios clínicos han mostrado que el ozono puede interactuar con moléculas involucradas en la transmisión del dolor, ayudando a disminuir la hipersensibilidad nerviosa.
¿Qué lo diferencia de otros tratamientos?
A diferencia de algunos medicamentos que bloquean una sola vía inflamatoria, la ozonoterapia parece actuar en varios niveles:




Esto la convierte en una terapia de enfoque biológico integral.
6️⃣ ¿Qué dice la evidencia científica?
En los últimos años, la ozonoterapia paravertebral ha sido objeto de estudios clínicos, revisiones sistemáticas y metaanálisis, especialmente en dolor lumbar por hernia discal y dolor cervical crónico.
Aunque no es una terapia nueva, el interés científico ha aumentado a medida que se comprenden mejor sus mecanismos biológicos.

Uno de los estudios más citados es un ensayo clínico multicéntrico, randomizado y doble ciego, en el que se comparó la inyección paravertebral de oxígeno-ozono frente a un procedimiento simulado en pacientes con dolor lumbar agudo por hernia discal.
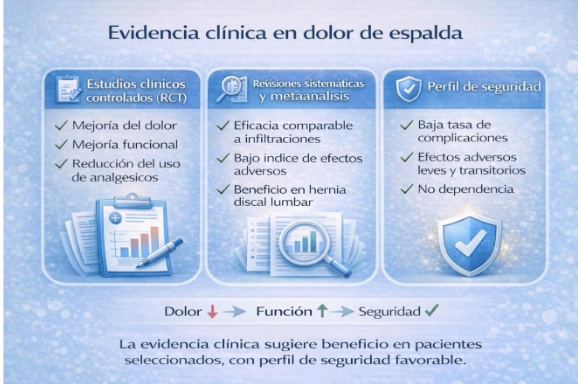
Los resultados mostraron:
- Mejoría significativa del dolor
- Reducción de la discapacidad funcional
- Buena tolerancia
- Bajo índice de efectos adversos
Este tipo de diseño (doble ciego y controlado) representa un alto nivel de evidencia clínica.

En un estudio doble ciego, ni el paciente ni el investigador saben quién recibe el tratamiento real y quién recibe el tratamiento simulado. Esto reduce el sesgo y aumenta la confiabilidad de los resultados.

Revisiones sistemáticas y metaanálisis han evaluado múltiples estudios sobre ozonoterapia en hernia discal lumbar.
En general, los hallazgos muestran:
- Reducción significativa del dolor
- Mejoría funcional
- Perfil de seguridad favorable
- Baja tasa de complicaciones
Algunos análisis comparan sus resultados con otras intervenciones mínimamente invasivas, mostrando resultados similares en determinados grupos de pacientes.

Estudios observacionales y prospectivos en pacientes con cervicalgia y lumbalgia crónica han reportado:
- Disminución sostenida del dolor
- Mejoría en escalas de discapacidad
- Beneficio clínico a mediano plazo (3–6 meses)
- Buena tolerabilidad
Aunque no todos los estudios tienen el mismo nivel metodológico, el conjunto de la evidencia sugiere que puede ser una alternativa válida en casos seleccionados.

En medicina, la evidencia científica se clasifica según el diseño del estudio. Los ensayos clínicos randomizados y los metaanálisis ofrecen mayor nivel de evidencia que los estudios observacionales.

Más allá de los resultados clínicos, investigaciones han demostrado que la ozonoterapia puede:
- Reducir marcadores inflamatorios
- Disminuir daño oxidativo en proteínas
- Modular moléculas relacionadas con la señalización del dolor
Esto refuerza la coherencia entre el mecanismo biológico y la mejoría clínica observada.
¿Es una terapia milagrosa?
No.
Ningún tratamiento lo es.
La ozonoterapia:
- No reemplaza la cirugía cuando esta está claramente indicada.
- No es eficaz en todos los pacientes.
- Debe aplicarse bajo criterio médico adecuado.
Sin embargo, la evidencia disponible sugiere que puede ser una herramienta terapéutica útil en determinados contextos clínicos.
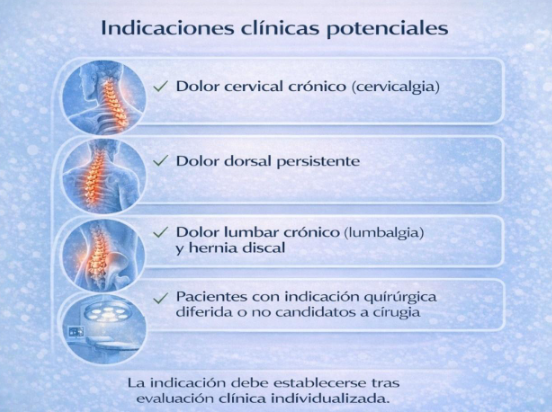
7️⃣ ¿En qué pacientes puede ser útil la ozonoterapia paravertebral?
La ozonoterapia paravertebral no es un tratamiento universal ni reemplaza todas las opciones disponibles. Su indicación debe basarse en una evaluación médica individualizada.
Sin embargo, la evidencia científica y la experiencia clínica sugieren que puede ser útil en los siguientes escenarios:

Especialmente cuando:
- El dolor persiste más de tres meses
- Existe inflamación discal o contractura muscular persistente
- Los tratamientos convencionales no han logrado mejoría suficiente
- El paciente presenta recaídas frecuentes
En estos casos, la ozonoterapia puede actuar modulando la inflamación, reduciendo el estrés oxidativo y mejorando el entorno tisular.

En el dolor de espalda persistente puede existir una inflamación continua pero no intensa, que mantiene activas las fibras nerviosas del dolor. Modular este proceso puede ser clave para romper el ciclo dolor-contractura-dolor.

En pacientes con indicación quirúrgica no urgente, la ozonoterapia puede utilizarse como estrategia para:
- Reducir inflamación
- Mejorar movilidad
- Disminuir dolor previo a la cirugía
- Optimizar el estado funcional
En algunos casos, la mejoría clínica puede incluso modificar la decisión terapéutica si el dolor disminuye de manera significativa.

Después de una cirugía de columna, puede persistir inflamación local o dolor residual.
La ozonoterapia puede emplearse como terapia complementaria para:
- Modular la respuesta inflamatoria
- Favorecer la recuperación funcional
- Disminuir la necesidad de analgésicos prolongados
Siempre bajo evaluación médica adecuada.

Algunos pacientes:
- No presentan indicación quirúrgica urgente
- Tienen comorbilidades que aumentan el riesgo quirúrgico
- Prefieren intentar alternativas menos invasivas
En estos casos, la ozonoterapia puede considerarse como parte de un enfoque terapéutico integral.
Lo más importante: la evaluación individual
Cada paciente es diferente.
La indicación de ozonoterapia debe considerar:
- Diagnóstico clínico preciso
- Estudios de imagen (cuando estén indicados)
- Tiempo de evolución
- Intensidad del dolor
- Estado general de salud
- Expectativas realistas del tratamiento
La correcta selección del paciente es uno de los factores más importantes para obtener buenos resultados.

No todos los pacientes con dolor lumbar responden igual al mismo tratamiento. La medicina moderna busca individualizar las decisiones terapéuticas según las características biológicas y clínicas de cada persona.
8️⃣ Seguridad y perfil biológico del ozono médico
Uno de los aspectos más importantes en cualquier tratamiento médico es la seguridad.
Cuando se aplica bajo protocolos adecuados, con equipos certificados y por profesionales entrenados, la ozonoterapia paravertebral presenta un perfil de seguridad favorable, respaldado tanto por la experiencia clínica como por la investigación científica.
Pero además de su seguridad práctica, es importante comprender su comportamiento biológico.
Cuando se administra en concentraciones médicas controladas, el ozono actúa como un modulador biológico, no como un tóxico sistémico.

El ozono médico:
- Se genera en concentraciones exactas mediante equipos especializados.
- Se administra en dosis precisas.
- No se inyecta ozono ambiental.
- Se utiliza bajo normas estrictas de esterilidad.
La concentración utilizada en medicina es completamente diferente a la exposición ambiental que puede resultar irritante para las vías respiratorias.
El control técnico es fundamental para garantizar seguridad y efectividad.

A diferencia de algunos antiinflamatorios que pueden generar efectos adversos gastrointestinales, renales o hepáticos con uso prolongado, la ozonoterapia paravertebral:
- No ha demostrado nefrotoxicidad clínica significativa
- No ha mostrado hepatotoxicidad en estudios controlados
- No genera acumulación sistémica
Esto ocurre porque el ozono no permanece circulando en el organismo como molécula libre. Reacciona rápidamente generando señales biológicas transitorias que activan mecanismos adaptativos del propio cuerpo.

El ozono tiene un comportamiento dependiente de la dosis.
En concentraciones médicas bajas y controladas puede estimular mecanismos protectores.
En concentraciones inadecuadas podría resultar irritante.
De allí la importancia del control técnico y la formación profesional.

En estudios clínicos y metaanálisis, los efectos adversos descritos en aplicación paravertebral son generalmente leves y transitorios:
- Dolor leve en el sitio de aplicación
- Sensación de presión local
- Molestia muscular pasajera
Las complicaciones graves son poco frecuentes cuando la técnica es adecuada.

Algunos metaanálisis han mostrado que la tasa de complicaciones asociadas a la ozonoterapia paravertebral es baja y comparable —o incluso inferior— a la de otras intervenciones mínimamente invasivas utilizadas para hernia discal.

A diferencia de los opioides, la ozonoterapia:
- No produce tolerancia
- No genera dependencia
- No altera los receptores cerebrales del dolor
Esto la convierte en una opción interesante en pacientes que desean evitar el uso prolongado de analgésicos potentes.

No.
Existen contraindicaciones relativas y situaciones clínicas en las que no está indicada. Por ello, la evaluación médica es indispensable.
Algunas condiciones requieren especial precaución, como:
- Trastornos específicos de la coagulación
- Infecciones activas en el sitio de aplicación
- Enfermedades sistémicas descompensadas
La correcta selección del paciente y la técnica adecuada son determinantes para mantener el perfil de seguridad.
Un principio fundamental
La seguridad de cualquier procedimiento depende más del criterio médico y de la técnica que del procedimiento en sí mismo.
Por ello, es importante que la ozonoterapia sea realizada por profesionales con formación específica y experiencia en el manejo del dolor.

El ozono tiene un comportamiento dependiente de la dosis. En concentraciones médicas controladas puede estimular mecanismos antioxidantes; en concentraciones inadecuadas podría resultar irritante. De allí la importancia del control técnico.
En síntesis
La ozonoterapia paravertebral, cuando es aplicada bajo protocolos adecuados, presenta:






Como todo procedimiento médico, requiere evaluación individual, criterio profesional y expectativas realistas.

9️⃣ Conclusión
Una opción integrativa y personalizada en el tratamiento del dolor de espalda
El dolor de espalda crónico es una condición frecuente, compleja y multifactorial. No se trata únicamente de un problema mecánico o estructural; intervienen procesos inflamatorios, alteraciones en el equilibrio oxidativo y cambios en la forma en que el sistema nervioso procesa el dolor.
Los tratamientos convencionales siguen siendo fundamentales y, en muchos casos, muy eficaces. Sin embargo, no todos los pacientes responden de manera satisfactoria, y algunos presentan recaídas o efectos secundarios asociados al uso prolongado de ciertos medicamentos.
En este contexto, la ozonoterapia paravertebral surge como una opción terapéutica complementaria, con un enfoque modulador sobre la inflamación, el estrés oxidativo y los mediadores del dolor.
La evidencia científica disponible sugiere que:
- Puede contribuir a disminuir el dolor y mejorar la función en determinados pacientes.
- Actúa sobre múltiples mecanismos biológicos implicados en el dolor crónico.
- Presenta un perfil de seguridad favorable cuando se aplica bajo criterios médicos adecuados.
No se trata de una terapia milagrosa ni reemplaza intervenciones quirúrgicas cuando estas están claramente indicadas. Tampoco sustituye la importancia de la rehabilitación, la educación postural y el abordaje integral del paciente.
Su mayor fortaleza radica en su capacidad de integrarse dentro de un plan terapéutico individualizado.
Cada paciente es diferente.
La decisión de utilizar ozonoterapia debe tomarse tras una evaluación médica completa, considerando diagnóstico, estudios de imagen, tiempo de evolución y objetivos terapéuticos.
El objetivo no es solo aliviar el dolor, sino recuperar calidad de vida, funcionalidad y bienestar.

La medicina moderna tiende hacia tratamientos que no solo bloqueen síntomas, sino que modulen procesos biológicos complejos. El dolor crónico requiere estrategias que combinen evidencia científica, seguridad y personalización.
 Bibliografía:
Bibliografía:
- Institute of Medicine (US) Committee on Advancing Pain Research, Care, and Education. Relieving pain in America: a blueprint for transforming prevention, care, education, and research. Washington (DC): The National Academies Press; 2011.
- Peter D. Hart Research Associates; Research!America. Americans in pain: a national survey of public attitudes toward pain and pain research [Internet]. Research!America; 2003.
- National Center for Health Statistics (US). Health, United States, 2006: with chartbook on trends in the health of Americans. Special feature: pain [Internet]. Hyattsville (MD): Centers for Disease Control and Prevention; 2006.
- Johannes CB, Le TK, Zhou X, Johnston JA, Dworkin RH. The prevalence of chronic pain in United States adults: results of an internet-based survey. J Pain. 2010;11(11):1230-1239.
- Eisenberg DM, Davis RB, Ettner SL, Appel S, Wilkey S, Van Rompay M, et al. Trends in alternative medicine use in the United States, 1990-1997: results of a follow-up national survey. JAMA. 1998;280(18):1569-1575. doi:10.1001/jama.280.18.1569.
- Meucci RD, Fassa AG, Faria NMX. Prevalence of chronic low back pain: systematic review. BMC Musculoskelet Disord. 2015;16:159. doi:10.1186/s12891-015-0644-0.
- Mathew J, Singh SB, Garis S, Diwan AD. Backing up the stories: the psychological and social costs of chronic low-back pain. Int J Spine Surg. 2013;7:e29-e38. doi:10.1016/j.ijsp.2013.02.001.
- Costa T, Linhares D, Ribeiro da Silva M, Neves N. Ozone therapy for low back pain: a systematic review. Acta Reumatol Port. 2018;43(3):172-181.
- Magalhães FN, Dotta L, Sasse A, Teixeira MJ, Fonoff ET. Ozone therapy as a treatment for low back pain secondary to herniated disc: a systematic review and meta-analysis of randomized controlled trials. Pain Physician. 2012;15(2):E115-E129.
- Andrade RR, Oliveira-Neto OB, Barbosa LT, Santos IO, Sousa-Rodrigues CF, Barbosa FT. Efetividade da ozonioterapia comparada a outras terapias para dor lombar: revisão sistemática com metanálise de ensaios clínicos randomizados. Rev Bras Anestesiol. 2019;69(5):493-501. doi:10.1016/j.bjan.2019.06.007.
- Paoloni M, Di Sante L, Cacchio A, Apuzzo D, Marotta S, Razzano M, et al. Intramuscular oxygen-ozone therapy in the treatment of acute back pain with lumbar disc herniation: a multicenter, randomized, double-blind, clinical trial of active and simulated lumbar paravertebral injection. Spine (Phila Pa 1976). 2009;34(13):1337-1344.
- Özcan E, Uçar BY. Paravertebral ozone injection in the treatment of low back pain. Pain Pract. 2019;19(8):821-825. doi:10.1111/papr.12812.
- Alyan S, Ozcakar L, Yildiz N, Ulasli AM, Yildiran G, Demirci A, et al. Effectiveness of paravertebral ozone injection in patients with chronic low back pain: a double-blind randomized controlled trial. Eur Res J. 2018;4(2):106-111. doi:10.18621/eurj.361185.
- Biazzo A, Corriero AS, Confalonieri N. Intramuscular oxygen-ozone therapy in the treatment of low back pain. Acta Biomed. 2018;89(1-S):41-46.
- Vanni D, Galzio R, Kazakova A, Pantalone A, Sparvieri A, Salini V. Intramuscular paravertebral oxygen-ozone therapy in the treatment of chronic low back pain: a randomized controlled study. Med Gas Res. 2024;14(1):6-11. doi:10.4103/2045-9912.374388.
- Vanni D, Galzio R, Kazakova A, Pantalone A, Sparvieri A, Salini V. Retrospective observational study of intramuscular paravertebral oxygen-ozone therapy in the treatment of cervical pain. Med Gas Res. 2020;10(4):170-173. doi:10.4103/2045-9912.286980.
- Jandura J, Vajda M, Cech M, Ryska P. Oxygen–ozone therapy of musculoskeletal neck pain: a review. J Pers Med. 2024;14(3):326. doi:10.3390/jpm14030326.
- Zamora ZB, Borrego A, López O, Delgado R, González R, Menéndez S, et al. Effects of ozone oxidative preconditioning on TNF-α release and antioxidant-prooxidant intracellular balance in mice during endotoxic shock. Mediators Inflamm. 2005;2005(1):16-22. doi:10.1155/MI.2005.16.
- Xie TY, Yan W, Lou J, Chen XY. Effect of ozone on vascular endothelial growth factor (VEGF) and related inflammatory cytokines in rats with diabetic retinopathy. Genet Mol Res. 2016;15(2):gmr.15027558. doi:10.4238/gmr.15027558.
- Güçlü A, Ergül AB, Polat EC, Yücel B, Turan T, Arıkan Y, et al. The effects of ozone therapy on caspase pathways, TNF-α, and HIF-1α in diabetic nephropathy. Int Urol Nephrol. 2016;48:441-450. doi:10.1007/s11255-015-1169-8.
- Re L, Mawsouf MN, Menéndez S, León OS, Sánchez GM, Hernández F. Clinical evidence of ozone interaction with pain mediators. Saudi Med J. 2010;31(12):1363-1367.
- Prakash VB, Rao SV. Oxidative stress and antioxidant levels in chronic back pain. Int J Tech Res Appl. 2015;3(6):68-70.
- Re L, Malcangio M, Martinez-Sanchez G. Is ozone pre-conditioning effect linked to Nrf2/EpRE activation pathway in vivo? A preliminary result. Eur J Pharmacol. 2014;742:158-162. doi:10.1016/j.ejphar.2014.08.029.
- Bocci V, Valacchi G. Nrf2 activation as target to implement therapeutic treatments. Front Chem. 2015;3:4. doi:10.3389/fchem.2015.00004.
- León OS, Menéndez S, Merino N, Castillo R, Sam S, Pérez L, et al. Ozone oxidative post-conditioning reduces oxidative protein damage in patients with disc hernia. Neurol Res. 2012;34(1):59-67.
- Bocci V, Borrelli E, Zanardi I, Travagli V. Mechanism of action and chemical-biological interactions between ozone and body compartments: a critical appraisal of the different administration routes. Curr Drug Ther. 2009;4:159-173.
- Hidalgo-Tallón FJ, Torres LM. Ozonoterapia en medicina del dolor. Revisión. Rev Soc Esp Dolor. 2013;20(6):291-300.
- Bocci V, Zanardi I, Borrelli E, Travagli V. The usefulness of ozone treatment in spinal pain. Drug Des Devel Ther. 2015;9:2677-2685. doi:10.2147/DDDT.S74518.
- Apuzzo D, Ferrazza P, Piscitelli M, Melengu E. A case of inflammatory reduction with ozone treatment of disc herniation and histological changes. Anat Physiol. 2016;6:217. doi:10.4172/2161-0940.1000217.
- Murphy K, Elias G, Steppan J, Boxley C, Balagurunathan K, Victor X, et al. Percutaneous treatment of herniated lumbar discs with ozone: investigation of the mechanisms of action. J Vasc Interv Radiol. 2016;27(8):1242-1250.e3. doi:10.1016/j.jvir.2016.04.012.
- Ji RR, Xu ZZ, Gao YJ. Emerging targets in neuroinflammation-driven chronic pain. Nat Rev Drug Discov. 2014;13(7):533-548. doi:10.1038/nrd4334.
- Bocci V. Ozone: a new medical drug. Dordrecht: Springer; 2005.
- Boccio V, et al. The Ozone Enigma in Medicine. The Biochemical Relationship between Ozone and Body Fluids May Account for its Biological, Therapeutic and Toxic Effects. Rivista Italiana di Ossigeno-Ozonoterapia 2: 113-120, 2003.
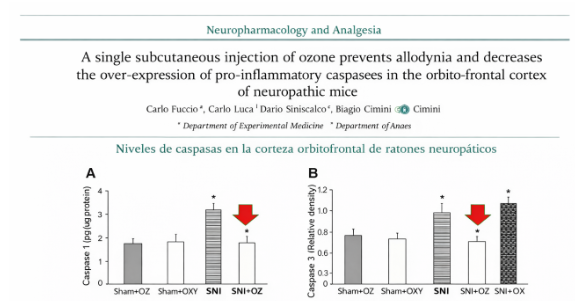
- Fuccio C, Luongo C, Capodanno P, Giordano C, Siniscalco D, Rossi F, Maione S, Cimini A. A
single subcutaneous injection of ozone prevents allodynia and decreases the over-expression
of pro-inflammatory caspases in the orbito-frontal cortex of neuropathic mice. Eur J
Pharmacol. 2009;603(1–3):42–49. doi:10.1016/j.ejphar.2008.11.060.
Dr Ricardo Mendoza
Servicio de endocrinología
- Hospital Vargas de Caracas
- Tecnidiabetes
- Instituto Diagnóstico.
Diplomado universitario en ozonoterapia clinica.
Www.drricardomendoza.com
04140857871
IG: @doc.ricardomendoza
