Artículo informativo para pacientes
«Más allá del índice de masa corporal (IMC): Cómo la ciencia está transformando la comprensión y el manejo de la obesidad como enfermedad crónica.»
Introducción: un problema de salud global en evolución
La obesidad es considerada hoy una de las principales epidemias del siglo XXI. Según la Organización Mundial de la Salud (OMS), más de 650 millones de adultos en el mundo viven con obesidad, y la tendencia continúa en aumento, afectando también a niños y adolescentes.
Lejos de ser únicamente un tema estético, la obesidad constituye un grave problema de salud pública, pues se asocia directamente con enfermedades crónicas no transmisibles como la diabetes tipo 2, la hipertensión arterial, las enfermedades cardiovasculares y algunos tipos de cáncer.
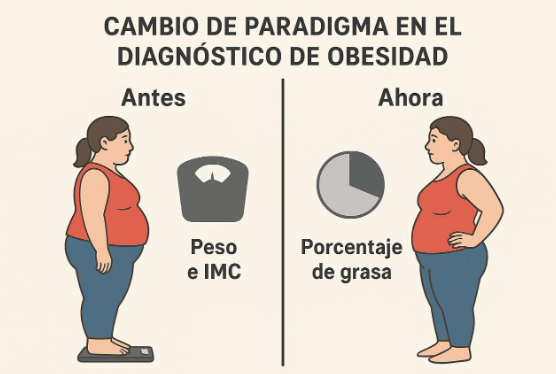
Tradicionalmente, el diagnóstico se basaba en el peso corporal y en el índice de masa corporal (IMC), una fórmula que relaciona peso y talla. Sin embargo, en los últimos años la investigación científica ha demostrado que estas medidas son insuficientes para comprender el verdadero impacto de la obesidad en la salud.
Hoy estamos frente a un cambio de paradigma: ya no basta con mirar el número en la balanza. El foco se centra en la composición corporal, especialmente en el porcentaje y distribución de la grasa.
Este nuevo enfoque permite un diagnóstico más preciso, favorece la personalización del tratamiento y abre la puerta a estrategias de prevención mucho más efectivas.
Este artículo explora cómo ha evolucionado la comprensión de la obesidad, cuáles son los nuevos criterios diagnósticos, y qué opciones de tratamiento personalizado están disponibles hoy. También abordaremos los mitos más comunes y cómo pequeños cambios pueden generar grandes beneficios para la salud.
.

1.La obesidad: concepto
¿Qué es la obesidad?
La obesidad se define como una acumulación anormal o excesiva de grasa corporal que puede ser perjudicial para la salud. Esta definición, utilizada por la OMS, resalta un punto clave: lo que realmente importa no es el peso total, sino la cantidad de grasa en relación al resto de tejidos corporales.
Obesidad vs. sobrepeso
Aunque muchas veces se confunden, no son lo mismo:
- Sobrepeso: se refiere a tener un peso superior al esperado para la talla, pero no necesariamente implica exceso de grasa. Puede deberse a un aumento de masa muscular, retención de líquidos o incluso factores óseos.
- Obesidad: implica un exceso de grasa corporal que impacta en el metabolismo y aumenta el riesgo de enfermedades crónicas.
2.El paradigma clásico: peso e IMC
Durante décadas, el diagnóstico de obesidad se apoyó casi exclusivamente en dos parámetros: el peso corporal y el índice de masa corporal (IMC). Ambos fueron útiles como medidas iniciales y fáciles de aplicar en la práctica clínica, pero con el tiempo quedó claro que presentan limitaciones importantes.
El peso corporal: un dato incompleto
El peso fue la primera forma de clasificar a una persona en normopeso, sobrepeso u obesidad. Sin embargo, este dato por sí solo es engañoso:
- No distingue entre masa muscular, masa ósea, agua corporal y masa grasa.
- Dos personas con el mismo peso pueden tener composiciones corporales totalmente diferentes.
- Puede generar errores diagnósticos: por ejemplo, un atleta con mucha masa muscular podría ser considerado “obeso” si solo se atiende al peso total.
En otras palabras, el peso es un dato útil, pero insuficiente para reflejar el riesgo real para la salud.
El índice de masa corporal (IMC): una herramienta histórica
Para superar las limitaciones del peso absoluto, se introdujo el índice de masa corporal (IMC), también conocido como índice de Quetelet.
La fórmula es simple:
IMC = peso (kg)/ talla (m2)
Según la OMS, los valores se clasifican así:
- IMC < 18.5 → Bajo peso
- IMC 18.5 – 24.9 → Normopeso
- IMC 25 – 29.9 → Sobrepeso
- IMC ≥ 30 → Obesidad
Ventajas del IMC
Es una fórmula sencilla y económica.
Permite realizar estudios poblacionales a gran escala.
Ha sido útil para describir la magnitud de la epidemia de obesidad en el mundo.
Limitaciones del IMC
A pesar de su utilidad, el IMC tiene limitaciones críticas:
1.No distingue masa muscular de masa grasa.
Un deportista con gran desarrollo muscular puede aparecer como “obeso” en las tablas de IMC.
2.No informa sobre la distribución de la grasa corporal.
La grasa visceral (en el abdomen y órganos internos) es mucho más peligrosa que la grasa subcutánea, pero el IMC no diferencia entre ambas.
3.Ignora variables como edad, sexo y origen étnico.
Una misma cifra de IMC puede tener implicaciones muy distintas en personas de diferente contexto.
4.Riesgo de “falsos negativos” y “falsos positivos”.
Personas con IMC normal pueden tener exceso de grasa (“obesidad oculta”).
Personas con IMC alto por musculatura pueden estar metabólicamente sanas.
Ejemplo práctico
Imaginemos a dos hombres de 1.75 m de altura y 85 kg de peso: El primero es un atleta con 12% de grasa corporal. El segundo tiene un 30% de grasa corporal, principalmente abdominal.
Ambos tienen un IMC de 27.8, es decir, sobrepeso. Sin embargo, el riesgo metabólico del segundo es muy superior. Este ejemplo ilustra por qué el IMC, aunque útil, no puede ser la única herramienta para diagnosticar obesidad.
3.El nuevo paradigma: composición corporal y porcentaje de grasa
En los últimos años, la comunidad científica y médica ha comprendido que la clave para entender la obesidad no está en el peso ni en el IMC, sino en la composición corporal. Esto significa analizar de qué está hecho nuestro cuerpo: cuánta parte es músculo, cuánta parte es hueso, agua y, sobre todo, cuánta parte corresponde a grasa corporal.
¿Por qué es más importante medir la grasa que el peso?
El verdadero factor de riesgo para la salud no es cuánto pesa una persona, sino cuánto exceso de grasa acumula y en qué zonas del cuerpo se distribuye.
Una persona puede tener un peso normal y, aun así, presentar un porcentaje elevado de grasa corporal (lo que se conoce como “obesidad de peso normal” u obesidad oculta).
Por el contrario, un atleta con gran masa muscular puede tener un peso elevado o un IMC alto, pero un bajo porcentaje de grasa, lo que lo hace metabólicamente saludable.
En resumen, el peso engaña, el IMC confunde, pero el porcentaje de grasa revela la realidad.
Porcentaje de grasa corporal recomendado
El rango de grasa corporal considerado saludable varía según sexo y edad:
- Hombres: entre 10% y 24% suele ser adecuado.
- Mujeres: entre 18% y 31% es lo esperado fisiológicamente.
Por encima de estos rangos, aumenta el riesgo de complicaciones metabólicas, incluso si el IMC o el peso se encuentran en parámetros “normales”.
La American Council on Exercise (ACE) y otros consensos internacionales establecen rangos de referencia que permiten clasificar la composición corporal más allá del peso o el IMC.
Tabla: Porcentajes de grasa corporal según el género
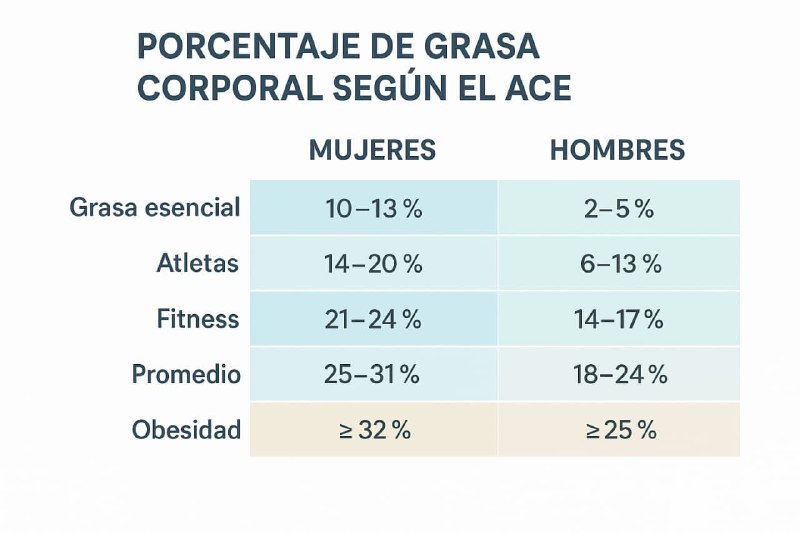
👉 Como se observa, una mujer puede tener hasta 30-31% de grasa corporal y ser considerada normopeso, mientras que en hombres el límite saludable es de 24%. Esto se debe a diferencias fisiológicas y hormonales.
«En Venezuela, si bien el 24% de los adultos tiene obesidad según el IMC, se estima que hasta un 35% podría tener exceso de grasa corporal (medido por circunferencia de cintura o bioimpedancia). Esto significa que 1 de cada 3 venezolanos podría estar en riesgo de complicaciones metabólicas, incluso si su peso parece ‘aceptable’ según el IMC.»
Tipos de grasa corporal
No toda la grasa es igual, y su impacto en la salud depende de dónde se acumula:
1.Grasa subcutánea:
Se encuentra debajo de la piel.
Es menos peligrosa desde el punto de vista metabólico.
Suele acumularse en caderas y muslos, especialmente en mujeres.
2.Grasa visceral:
Rodea órganos internos como hígado, intestinos y páncreas.
Es altamente activa desde el punto de vista metabólico.
Se asocia con mayor riesgo de diabetes tipo 2, síndrome metabólico, hipertensión y enfermedades cardiovasculares.
3.Grasa ectópica:
Se deposita en lugares donde normalmente no debería haber grasa (hígado, músculo, corazón).
Está relacionada con enfermedades como la esteatosis hepática no alcohólica (hígado graso).
Evidencia científica que respalda el cambio
Numerosos estudios recientes han demostrado que el porcentaje de grasa corporal es un mejor predictor de mortalidad y enfermedad que el IMC.
Un ejemplo claro es el estudio de Romero-Corral et al. (2008), donde se encontró que muchas personas clasificadas como “sanas” según su IMC presentaban alto porcentaje de grasa y un riesgo metabólico considerable.
Estos hallazgos impulsaron la necesidad de redefinir la obesidad no solo como exceso de peso, sino como exceso de grasa corporal con riesgo para la salud.
El nuevo enfoque en pocas palabras
El diagnóstico de obesidad ya no se centra en cuánto pesa alguien, sino en qué porcentaje de su cuerpo está compuesto por grasa y cómo está distribuida. Este cambio de paradigma permite:
- Evitar diagnósticos erróneos.
- Detectar la obesidad oculta.
- Personalizar el tratamiento según cada individuo.
Mejorar la prevención de enfermedades asociadas.
4.Métodos modernos para medir la grasa corporal
El gran desafío de este nuevo enfoque es que, a diferencia del peso y el IMC, la composición corporal no se puede calcular con una simple fórmula. Se necesitan técnicas específicas que permitan estimar la cantidad y distribución de la grasa en el cuerpo.
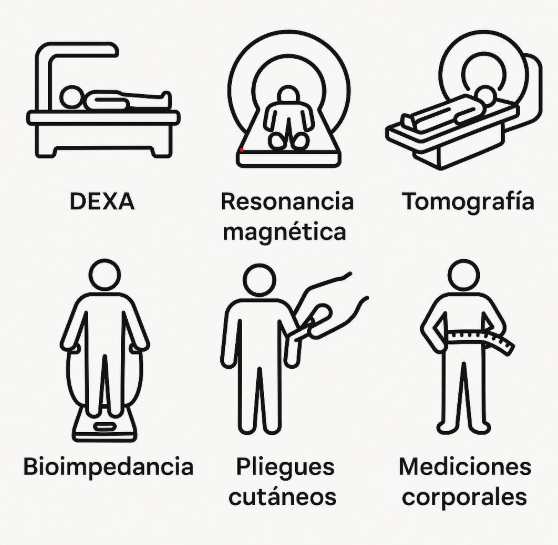
4.1 Absorciometría de rayos X de energía dual (DEXA)
Considerada el estándar de oro clínico.
Utiliza rayos X de baja dosis para diferenciar entre hueso, masa magra y masa grasa.
Proporciona información precisa del porcentaje de grasa total y su distribución regional (abdomen, piernas, brazos, tronco).
Desventaja: su costo y disponibilidad limitada en la práctica cotidiana.
4.2 Resonancia Magnética (RM)
Permite evaluar en detalle la grasa visceral y ectópica (hígado, músculos, corazón).
No utiliza radiación, lo que la hace segura.
Es muy costosa y poco accesible fuera de centros de investigación o clínicas especializadas.
4.3 Tomografía Computarizada (TC)
Muy precisa para cuantificar grasa visceral.
Inconveniente: exposición a radiación, lo que limita su uso en estudios repetidos.
4.4 Bioimpedancia Eléctrica (BIA)
Método no invasivo, accesible y de bajo costo.
Se basa en medir la resistencia del cuerpo al paso de una corriente eléctrica.
Permite estimar la cantidad de agua, masa magra y grasa corporal.
Ventajas: fácil de usar en consultorio o incluso en básculas domésticas avanzadas.
Desventajas: puede verse afectada por el estado de hidratación, la hora del día o la alimentación reciente.
4.5 Medición de pliegues cutáneos y perímetros corporales
Utiliza calibradores (plicómetros) para medir el grosor de la grasa bajo la piel en zonas específicas (tríceps, abdomen, muslo, etc.).
Económico y práctico, pero requiere entrenamiento para obtener mediciones confiables.
También se emplean perímetros corporales, como la circunferencia de la cintura, muy útil para estimar la grasa abdominal y el riesgo cardiometabólico.
En resumen
Cada técnica tiene ventajas y limitaciones:
DEXA, RM y TC → más precisas, pero costosas.
Bioimpedancia y pliegues → más accesibles, pero menos exactas.
Lo importante es que todas ellas superan al peso y al IMC, ya que permiten estimar directamente el porcentaje y la distribución de la grasa corporal.
Tabla Comparación: IMC vs. Composición Corporal en el Diagnóstico de Obesidad
Criterio | IMC (Índice de Masa Corporal) | Composición Corporal (Grasa Visceral, DEXA, Circunferencia de Cintura, etc.) |
|---|---|---|
Definición | Relación entre peso y altura (kg/m²). | Medición directa o indirecta de grasa corporal, distribución de grasa (visceral/subcutánea) y masa muscular. |
Método de medición | Fórmula: peso (kg) / altura (m)². | Circunferencia de cintura, DEXA, bioimpedancia, tomografía, plicometría. |
Ventajas | – Sencillo y económico. | – Preciso para evaluar riesgo metabólico. |
– Útil para estudios poblacionales. | – Distingue entre grasa y músculo. | |
– Correlación general con riesgo de enfermedades. | – Identifica grasa visceral (asociada a diabetes, enfermedades cardiovasculares). | |
Limitaciones | – No diferencia grasa de músculo. | – Requiere equipos especializados (costosos o menos accesibles). |
– No evalúa distribución de grasa. | – Puede variar según etnia, edad y sexo. | |
– Subestima riesgo en personas con IMC «normal» pero con grasa visceral elevada. | – No siempre disponible en entornos clínicos básicos. | |
Umbrales clave | – Sobrepeso: IMC ≥ 25. | – Circunferencia de cintura: ≥102 cm (hombres), ≥88 cm (mujeres). |
– Obesidad: IMC ≥ 30. | – % grasa corporal: ≥25% (hombres), ≥35% (mujeres). | |
– Relación cintura-cadera: >0.90 (hombres), >0.85 (mujeres). | ||
Riesgo para la salud | – Asociado a mayor riesgo, pero no siempre preciso. | – La grasa visceral y el % de grasa corporal son mejores predictores de: |
– Diabetes tipo 2. | ||
– Enfermedades cardiovasculares. | ||
– Hígado graso no alcohólico (NAFLD). | ||
Aplicación en Venezuela | – Datos epidemiológicos basados en IMC (ej. 24% obesidad en 2025). | – Se estima que hasta un 35% de los adultos podría tener exceso de grasa corporal (incluso con IMC normal). |
– Subestima casos de obesidad «metabólicamente no saludable». | – La circunferencia de cintura elevada es común en población con sobrepeso. | |
Recomendaciones | – Útil para tamizaje inicial. | – Ideal para diagnóstico clínico y seguimiento. |
– Complementar con otras métricas. | – Usar en combinación con IMC para evaluación integral. |
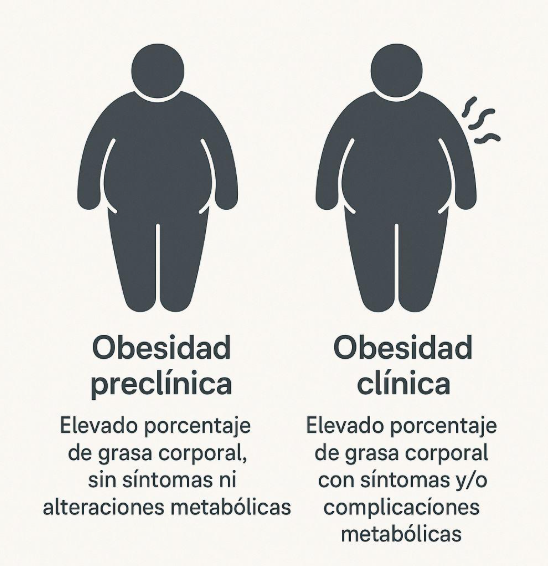
5.Obesidad preclínica y clínica: una distinción necesaria
La transición del concepto tradicional de obesidad hacia el análisis de la composición corporal permite identificar dos etapas distintas: obesidad preclínica y obesidad clínica.
5.1 Obesidad preclínica
Se refiere a la etapa en la que el paciente aún no presenta signos evidentes de exceso de peso ni alteraciones metabólicas claras, pero sí acumula grasa corporal en exceso, especialmente en la zona visceral.
- Características principales:
- IMC dentro del rango normal o ligeramente elevado.
- Porcentaje de grasa corporal mayor al recomendado para la edad y el sexo.
- Distribución central de la grasa (abdomen).
- Ausencia (aún) de diagnósticos clínicos asociados, pero con riesgo aumentado de desarrollarlos en el futuro.
Importancia clínica:
Permite diagnosticar antes de que aparezca la enfermedad metabólica.
Es la etapa ideal para intervenciones preventivas (nutrición, ejercicio, educación en salud).
Detectar la obesidad preclínica ayuda a reducir la incidencia futura de diabetes, hipertensión y dislipidemias.
5.2 Obesidad clínica
Es la fase en la que el exceso de grasa corporal ya ha generado un impacto negativo en la salud metabólica o cardiovascular.
Características principales:
- Porcentaje de grasa corporal elevado.
- Presencia de comorbilidades asociadas:
- Diabetes tipo 2, Hipertensión arterial, Dislipidemias, Hígado graso no alcohólico, Síndrome metabólico, Mayor riesgo de enfermedades cardiovasculares, apnea del sueño, osteoartritis y ciertos tipos de cáncer.
Importancia clínica:
En esta fase, la obesidad requiere un abordaje terapéutico integral, que puede incluir farmacoterapia o cirugía bariátrica en casos seleccionados.
La intervención es más compleja y costosa que en la obesidad preclínica.
Según el informe de The Lancet Diabetes & Endocrinology Commission (2025), la obesidad se clasifica ahora en dos categorías principales:
Categoría | Definición | Características |
|---|---|---|
Obesidad preclínica | Exceso de grasa corporal sin evidencia de disfunción orgánica o limitaciones físicas. | – Mayor riesgo futuro de desarrollar enfermedades (diabetes, enfermedades cardiovasculares). |
– No hay síntomas ni signos de daño en órganos. | ||
Obesidad clínica | Exceso de grasa corporal con evidencia de disfunción orgánica o limitaciones en actividades diarias. | – Presencia de complicaciones como resistencia a la insulina, apnea del sueño, o dolor articular. |
– Puede requerir intervención médica o quirúrgica. |
5.3 El valor del diagnóstico temprano
La distinción entre obesidad preclínica y clínica subraya la necesidad de nuevas herramientas de cribado en la práctica médica:
- Medición rutinaria de grasa corporal (% y distribución).
- Uso de perímetro de cintura como marcador de grasa abdominal.
- Identificación de pacientes en riesgo antes de la aparición de enfermedad manifiesta.
En este sentido, la obesidad debe considerarse como una enfermedad progresiva, en la que la detección temprana ofrece la mejor oportunidad de cambiar el curso natural y prevenir complicaciones graves.
6.Implicaciones clínicas del nuevo enfoque
El cambio de paradigma en el diagnóstico de obesidad —del peso y el IMC hacia la composición corporal y el porcentaje de grasa— no es solo un ajuste técnico: tiene profundas repercusiones clínicas, preventivas y terapéuticas.
6.1 Obesidad como enfermedad crónica
La obesidad ya no se entiende como un problema estético o un “exceso de peso”, sino como una enfermedad crónica, multifactorial y recidivante, caracterizada por un exceso anormal de grasa corporal que afecta la salud.
Reconocerla como enfermedad crónica permite desestigmatizar a los pacientes.
Facilita que los sistemas de salud incluyan cobertura y tratamientos específicos.
Sitúa a la obesidad en el mismo nivel de importancia que otras patologías crónicas como diabetes e hipertensión.
6.2 Riesgo metabólico más allá del IMC
Con este nuevo enfoque, los médicos pueden identificar mejor a los pacientes con alto riesgo cardiometabólico, incluso si tienen un IMC dentro de lo “normal”.
Ejemplo: pacientes con obesidad oculta (IMC normal pero alta grasa visceral) pueden desarrollar diabetes tipo 2, hipertensión y dislipidemias.
Al contrario, algunos pacientes con IMC elevado pero bajo porcentaje de grasa y buena condición física pueden tener un riesgo mucho menor.
Esto cambia por completo la forma en que se clasifican y tratan los pacientes.
6.3 Personalización del tratamiento
La obesidad deja de ser tratada con un enfoque único para todos. Ahora es posible diseñar estrategias personalizadas, según la composición corporal de cada paciente:
Pacientes con alto porcentaje de grasa visceral → mayor énfasis en reducción de grasa abdominal mediante dieta, ejercicio aeróbico y control metabólico.
Pacientes con masa muscular reducida → priorizar entrenamiento de fuerza y aporte proteico adecuado.
Pacientes con grasa ectópica (hígado graso, grasa intramuscular) → abordaje más intensivo con cambios de estilo de vida y, en algunos casos, farmacoterapia.
6.4 Impacto en la prevención y salud pública
Adoptar el porcentaje de grasa corporal como criterio diagnóstico tiene un gran valor en la prevención poblacional:
- Permite detectar individuos en riesgo antes de que aparezca el exceso de peso evidente.
- Favorece programas de intervención temprana en niños, adolescentes y adultos jóvenes.
- Contribuye a campañas más efectivas de educación en salud y nutrición.
6.5 Mayor precisión en la investigación científica
El uso del IMC como único indicador ha generado resultados confusos en estudios epidemiológicos. Al medir directamente la grasa corporal y su distribución, se obtiene:
- Mayor precisión en la predicción de mortalidad y morbilidad.
- Datos más confiables para el desarrollo de nuevos fármacos y estrategias terapéuticas.
- Evidencia sólida para la creación de guías clínicas actualizadas.
7.Ejercicio, nutrición y estilo de vida: pilares del tratamiento moderno de la obesidad
El nuevo paradigma en el diagnóstico de la obesidad no solo redefine cómo detectamos y clasificamos la enfermedad, sino también cómo la tratamos. Hoy se sabe que la pérdida de peso aislada no siempre refleja mejoría real en la salud: lo fundamental es reducir grasa corporal, preservar masa muscular y mejorar la función metabólica.
7.1 Ejercicio físico: más allá de “quemar calorías”
La actividad física ya no se prescribe únicamente como una forma de gasto energético. Su valor va mucho más allá:
Entrenamiento de fuerza (resistencia):
- Favorece la ganancia o mantenimiento de masa muscular.
- Mejora la sensibilidad a la insulina.
- Aumenta la tasa metabólica basal.
Ejercicio aeróbico (cardiovascular):
- Reduce grasa visceral y abdominal.
- Mejora la capacidad cardiorrespiratoria.
- Disminuye el riesgo cardiovascular.
Entrenamiento combinado: la estrategia más efectiva para modificar composición corporal, al reducir grasa y aumentar masa magra.
👉 La recomendación actual es 150–300 minutos de actividad aeróbica moderada a la semana, combinados con 2–3 sesiones de fuerza semanales.
7.2 Nutrición personalizada
La alimentación deja de enfocarse en “contar calorías” y pasa a priorizar la calidad y la distribución de macronutrientes.
- Proteínas: clave para preservar masa muscular durante la pérdida de grasa (1.2–2 g/kg/día en la mayoría de los pacientes).
- Carbohidratos de bajo índice glucémico: favorecen control glicémico y reducen picos de insulina.
- Grasas saludables: (aguacate, frutos secos, aceite de oliva, omega-3) con efectos cardioprotectores y antiinflamatorios.
- Fibra: fundamental para la saciedad y la salud intestinal.
Además, el plan debe adaptarse a las preferencias, cultura y adherencia del paciente, lo cual garantiza resultados sostenibles.
7.3 Estilo de vida integral
La obesidad es multifactorial, por lo que el tratamiento requiere un abordaje global:
- Sueño adecuado (7–9 horas diarias): la falta de sueño favorece el aumento de grasa visceral.
- Manejo del estrés: el exceso de cortisol está vinculado al acúmulo de grasa abdominal.
- Entorno social y psicológico: intervenciones de apoyo conductual y educación en salud aumentan la adherencia a los cambios.
- Reducción del sedentarismo: incorporar más movimiento cotidiano (caminar, subir escaleras, pausas activas).
7.4 Más allá del peso en la balanza
El éxito del tratamiento no se mide solo en kilos perdidos, sino en:
- Reducción del porcentaje de grasa corporal.
- Mantenimiento o aumento de masa muscular.
- Mejoría en marcadores metabólicos: glicemia, perfil lipídico, presión arterial.
- Impacto positivo en la calidad de vida.
8.Tratamientos médicos y farmacológicos en el nuevo enfoque de la obesidad
Si bien el estilo de vida (ejercicio, nutrición y cambios conductuales) es el pilar fundamental en el manejo de la obesidad, en muchos pacientes no es suficiente para alcanzar una reducción significativa y sostenible de grasa corporal. Por ello, en el nuevo paradigma se incorporan opciones médicas y farmacológicas que complementan el tratamiento.
El tratamiento de la obesidad ha evolucionado con el mismo dinamismo que su diagnóstico. En la actualidad se reconoce que no existe una única estrategia válida para todos los pacientes, sino que cada caso requiere un plan individualizado. Este plan combina intervenciones en el estilo de vida, opciones farmacológicas, enfoques quirúrgicos y, más recientemente, métodos innovadores como el Método Vargas.
8.1 Método Vargas
El Método Vargas surge como una propuesta innovadora y multidimensional para el tratamiento de la obesidad. Su base está en la gastroligadura mucosa del fondo gástrico asociado a reeducación metabólica y conductual, con un enfoque que integra:
- Diagnóstico basado en composición corporal (porcentaje y distribución de grasa, no solo peso o IMC).
- Intervención nutricional personalizada, centrada en calidad de alimentos y control de inflamación.
- Entrenamiento físico progresivo, adaptado a la condición inicial de cada paciente, priorizando fuerza y movilidad.
- Reprogramación de hábitos y factores emocionales, que aborda la relación del paciente con la comida, el estrés y la adherencia al cambio.
- Monitoreo clínico cercano y continuo, que garantiza seguridad y eficacia en la reducción de grasa corporal.
Ventajas del Método Vargas:
- Busca resultados sostenibles en el tiempo, evitando el “efecto rebote”.
- Prioriza la salud metabólica y funcional, no solo la estética.
- Se adapta tanto a la obesidad preclínica como a la obesidad clínica.
- Complementa —y no excluye— otras terapias médicas.
8.2 Farmacoterapia para la obesidad
Los medicamentos disponibles actúan sobre diferentes mecanismos: regulación del apetito, absorción de nutrientes o metabolismo energético.
Entre los más utilizados y con mayor evidencia clínica se encuentran:
Orlistat:
- Inhibe la absorción de grasas en el intestino.
- Puede generar efectos gastrointestinales (esteatorrea, flatulencia).
- Su utilidad es moderada, pero segura a largo plazo.
Agonistas del receptor GLP-1 (liraglutida, semaglutida)
- Reducen el apetito y la ingesta calórica.
- Mejoran la sensibilidad a la insulina y el control glicémico.
- Han demostrado una reducción significativa de peso y grasa visceral, además de beneficios cardiovasculares.
- Actualmente, constituyen uno de los avances más prometedores en el tratamiento de la obesidad.
Tirzepatida (agonista dual GIP/GLP-1)
- Fármaco de última generación.
- Induce una reducción de peso incluso mayor que la semaglutida en estudios clínicos recientes.
- Representa un cambio de paradigma en la farmacoterapia de la obesidad.
👉 Estos fármacos se indican bajo estricta supervisión médica, en pacientes seleccionados.
👉 La elección del medicamento depende de las características del paciente, sus comorbilidades y el acceso al tratamiento.
8.3 Cirugía bariátrica y metabólica
En casos de obesidad severa o cuando han fracasado otras intervenciones, la cirugía es una opción terapéutica eficaz y validada:
Tipos más comunes: bypass gástrico, manga gástrica, derivación biliopancreática.
Beneficios:
- Reducción sustancial y sostenida de grasa corporal.
- Mejoría o resolución de diabetes tipo 2, hipertensión y dislipidemias.
- Disminución del riesgo de mortalidad por causas cardiovasculares.
Consideraciones: requiere seguimiento de por vida, suplementación nutricional y compromiso del paciente.

8.4 Medicina personalizada en la obesidad
En este nuevo enfoque, el tratamiento médico debe ser individualizado, teniendo en cuenta:
- Composición corporal (no solo IMC).
- Distribución de la grasa (visceral, subcutánea, ectópica).
- Presencia de comorbilidades metabólicas.
- Factores psicológicos y conductuales.
- Accesibilidad y adherencia a los tratamientos disponibles.
8.5 Un abordaje integral y escalonado
La estrategia más aceptada combina diferentes niveles de intervención según la gravedad:
- Obesidad preclínica → cambios en estilo de vida, detección temprana.
- Obesidad clínica sin comorbilidades graves → estilo de vida + farmacoterapia si es necesario.
- Obesidad clínica con alto riesgo o enfermedad asociada → considerar cirugía bariátrica/metabólica.
9.Prevención de la Obesidad: El Nuevo Enfoque
9.1. Introducción
La obesidad es una enfermedad crónica, multifactorial y progresiva que se ha convertido en una de las principales amenazas para la salud pública en el mundo. Tradicionalmente se hablaba de obesidad solo cuando el exceso de peso ya estaba presente y generaba complicaciones. Sin embargo, hoy el enfoque ha cambiado: la verdadera estrategia está en prevenir antes que tratar.
9.2. ¿Por qué hablar de prevención?
Según la Organización Mundial de la Salud (OMS), más de 1.900 millones de adultos tienen sobrepeso y de ellos más de 650 millones viven con obesidad. En la infancia, la situación también es alarmante, con cifras que se han triplicado en las últimas cuatro décadas.
La obesidad no solo afecta la estética, sino que aumenta el riesgo de diabetes tipo 2, hipertensión arterial, enfermedad cardiovascular, apnea del sueño, osteoartritis y varios tipos de cáncer. Además, reduce la calidad de vida y la esperanza de vida.
Frente a este panorama, la prevención es una necesidad urgente.
9.3. Tipos de prevención
9.3.1 Prevención primaria
Consiste en evitar la aparición de obesidad en personas sanas. Sus pilares son:
- Educación alimentaria desde la infancia: enseñar a reconocer alimentos saludables y a evitar ultraprocesados, azúcares y bebidas azucaradas.
- Promoción de la actividad física: incorporar movimiento en la escuela, el trabajo y la vida cotidiana.
- Políticas públicas: impuestos a bebidas azucaradas, regulación de la publicidad de comida dirigida a niños, etiquetado nutricional claro y educación masiva sobre nutrición.
9.3.2 Prevención secundaria
Se centra en detectar de manera temprana la obesidad preclínica, es decir, cuando la acumulación de grasa ya es anormal pero aún no se han desarrollado complicaciones graves.
Aquí el cambio de paradigma es clave: ya no basta con medir el IMC, ahora es fundamental evaluar el porcentaje de grasa corporal mediante métodos como DEXA, bioimpedancia o medición de pliegues.
También implica identificar personas con alto riesgo: antecedentes familiares, resistencia a la insulina, hipertensión, sedentarismo, mala alimentación.
9.3.3 Prevención terciaria
Tiene como objetivo evitar complicaciones en quienes ya presentan obesidad clínica.
Estrategias integrales de reducción de peso (nutrición, ejercicio, psicoterapia, farmacoterapia y, en casos seleccionados, cirugía).
Prevención de enfermedades asociadas: diabetes tipo 2, hipertensión, enfermedad cardiovascular.
Enfoque multidisciplinario que incluya médicos, nutricionistas, psicólogos y preparadores físicos.
9.4. Estrategias clave en la prevención de la obesidad
Ambientes saludables: acceso a comida fresca y nutritiva en lugar de ultraprocesados.
Educación continua: campañas escolares y comunitarias sobre nutrición y actividad física.
Tecnología como aliada: aplicaciones móviles, dispositivos de monitoreo y consultas en línea para fomentar hábitos saludables.
Cambio cultural: valorar más la salud que la delgadez estética.
9.5. Rol de la sociedad y las políticas públicas
La obesidad no es solo un problema individual, sino también colectivo. Los países que han tenido mejores resultados han implementado:
- Programas escolares de nutrición.
- Políticas de urbanismo que favorecen el transporte activo (caminar, bicicleta).
- Regulación de la industria alimentaria para reducir el azúcar y las grasas trans.
La prevención necesita del esfuerzo conjunto de personas, familias, comunidades, gobiernos y profesionales de la salud.
10.Mitos comunes sobre la obesidad
1.“La obesidad es solo cuestión de comer en exceso”
La realidad es mucho más compleja. Factores genéticos, hormonales, ambientales y sociales influyen en su desarrollo.
2.“Tener obesidad es un problema de falta de voluntad”
Este mito refuerza el estigma y la discriminación. La ciencia demuestra que la obesidad es una enfermedad crónica multifactorial, no simplemente un problema de hábitos.
3.“El peso en la balanza lo dice todo”
Una persona puede tener un peso normal y, sin embargo, un alto porcentaje de grasa corporal, lo que se conoce como obesidad metabólicamente oculta.
11.Conclusiones
La obesidad es una enfermedad crónica, progresiva y multifactorial, que no puede seguir entendiéndose solo como exceso de peso.
El cambio de paradigma diagnóstico —del IMC al porcentaje de grasa corporal y la composición corporal— permite identificar con mayor precisión a los pacientes en riesgo y abre la puerta a un manejo verdaderamente personalizado.
El nuevo modelo clínico integra diagnóstico y tratamiento en un mismo eje: medir bien para tratar mejor. No se trata solo de medir distinto, sino de tratar distinto.
El diagnóstico precoz permite iniciar tratamientos menos invasivos y más efectivos.
Identificar la obesidad preclínica es una estrategia clave para frenar la epidemia antes de que genere complicaciones.
El tratamiento debe ser personalizado y escalonado, desde medidas sencillas (nutrición, ejercicio, psicoterapia) hasta intervenciones complejas (programas integrales, farmacoterapia y cirugía).
La prevención, dividida en primaria, secundaria y terciaria, es la herramienta más poderosa para reducir el impacto de esta epidemia. No basta con tratar la obesidad cuando ya está avanzada: es necesario intervenir desde la niñez, la adolescencia y en cada etapa de la vida. La batalla contra la obesidad se gana en la prevención.
En resumen: diagnosticar mejor para tratar mejor es la base del nuevo modelo clínico de la obesidad.
12.Referencias bibliográficas
American Council on Exercise (ACE). Percent Body Fat Norms for Men and Women.
Blüher M. Obesity: global epidemiology and pathogenesis. Nat Rev Endocrinol. 2019;15:288–298.
Bray GA, Heisel WE, Afshin A, et al. The Science of Obesity Management: An Endocrine Society Scientific Statement. Endocrine Reviews. 2018;39(2):79–132.
Dalle Grave R, Calugi S, El Ghoch M. Lifestyle modification in the management of obesity: the intensive approach of the Comprehensive Obesity Management Program. J Endocrinol Invest. 2020;43(8):1009–1014.
Definition and diagnostic criteria of clinical obesity. Francesco Rubino, et al. Lancet Diabetes Endocrinol 2025. https://doi.org/10.1016/ S2213-8587(24)00316-4
Diagnosing clinical obesity. https://www.thelancet.com/infographics-do/clinical-obesity-25
Frühbeck G, et al. Obesity: the gateway to ill health – an EASO position statement. Obes Facts. 2019;12:195–200.
Gallagher D, Heymsfield SB, Heo M, Jebb SA, Murgatroyd PR, Sakamoto Y. Healthy percentage body fat ranges: an approach for developing guidelines based on body mass index. Am J Clin Nutr. 2000;72(3):694-701.
Garvey WT, Mechanick JI, Brett EM, et al. American Association of Clinical Endocrinologists and American College of Endocrinology Comprehensive Clinical Practice Guidelines for Medical Care of Patients with Obesity. Endocr Pract. 2016;22(Suppl 3):1-203.
GBD 2019 Obesity Collaborators. Health effects of overweight and obesity in 195 countries. N Engl J Med. 2017.
Heymsfield SB, Wadden TA. Mechanisms, Pathophysiology, and Management of Obesity. N Engl J Med. 2017;376:1492–1499.
Hruby A, Hu FB. The Epidemiology of Obesity: A Big Picture. Pharmacoeconomics. 2015;33(7):673–689.
Mechanick JI, Hurley DL, Garvey WT. Adiposity-Based Chronic Disease as a New Diagnostic Term: The American Association of Clinical Endocrinologists Position Statement. Endocr Pract. 2017;23(3):372-378.
Pi-Sunyer X. The medical risks of obesity. Postgrad Med. 2009;121(6):21-33.
Romero-Corral A, Somers VK, Sierra-Johnson J, et al. Accuracy of body mass index in diagnosing obesity in the adult general population. Int J Obes (Lond). 2008;32(6):959–966.
Ryan DH, Kahan S. Guideline Recommendations for Obesity Management. Med Clin North Am. 2018;102(1):49-63.
Fernando Vargas, y cols. Obesidad y grelina: un nuevo enfoque endoscópico. Revista GEN (Gastroenterología Nacional) 2020; 74(2): 49-55.
World Health Organization. Obesity and overweight. WHO; 2024.
Dr Ricardo Mendoza G
Servicio de endocrinología
- Hospital Vargas de Caracas
- Tecnidiabetes
- Instituto Diagnóstico
Www.drricardomendoza.com
0414 0857871
IG: @doc.ricardomendoza
