Cómo prevenir enfermedades crónicas con un estilo de vida sano

Artículo informativo para pacientes
- Introducción
- Magnitud del problema: epidemia de enfermedades crónicas.
- Impacto del estilo de vida en la prevención.
- ¿Qué es un estilo de vida sano?
- Concepto general y pilares clásicos: alimentación, actividad física, manejo del estrés, tabaquismo, sueño, relaciones saludables.
- Los nuevos factores a considerar
- Inflamación crónica silenciosa (sinusitis, periodontitis, etc.).
- Microbioma y disbiosis intestinal.
- Disruptores endocrinos.
- Beneficios comprobados de un estilo de vida sano
- Reducción de riesgo de diabetes, infarto, cáncer, mortalidad.
- Mejor calidad y expectativa de vida.
- Cómo empezar a cambiar hoy
- Consejos prácticos y aplicables en la vida diaria.
- Conclusión
- Mensaje positivo: “La salud está en tus manos”.
- Bibliografía
Introducción
En la actualidad vivimos una verdadera epidemia de enfermedades crónicas no transmisibles (ECNT) como la diabetes tipo 2, la hipertensión arterial, las enfermedades cardiovasculares y varios tipos de cáncer. Estas enfermedades son responsables de casi dos tercios de las muertes en el mundo cada año.
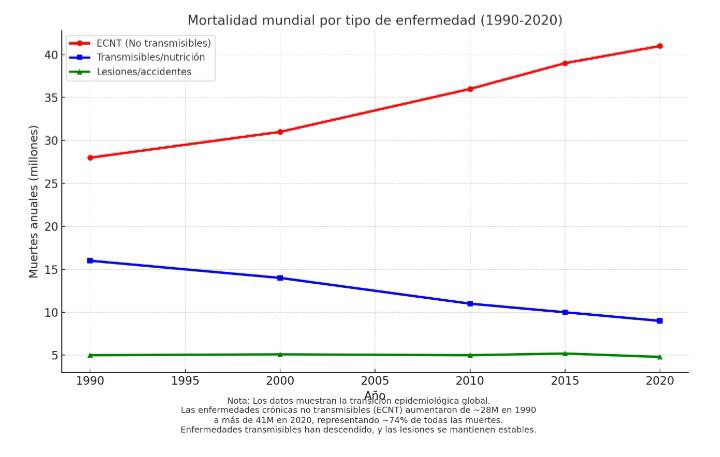

Lo más sorprendente es que la mayoría de estas enfermedades pueden prevenirse. La ciencia ha demostrado que hasta el 80% de los infartos y la diabetes tipo 2 y más de un 30% de los cánceres están relacionados con los hábitos de vida, no con la genética. Esto significa que lo que hacemos cada día, desde la forma en que comemos hasta la manera en que dormimos o manejamos el estrés, tiene un impacto directo en nuestra salud presente y futura.
El concepto de “medicina del estilo de vida” surge como respuesta a este desafío. Se trata de una disciplina médica basada en la evidencia que utiliza cambios en la alimentación, el ejercicio, el sueño, el manejo del estrés y otros factores de la vida diaria, no solo para prevenir, sino también para tratar y revertir muchas enfermedades crónicas.
Adoptar un estilo de vida sano no significa hacer sacrificios imposibles: es más bien recuperar lo natural, reconectar con hábitos que nuestro cuerpo reconoce como saludables y que nos devuelven energía, bienestar y calidad de vida.
¿Qué es un estilo de vida sano?
Un estilo de vida sano no significa seguir reglas estrictas ni vivir con sacrificios. Al contrario, se trata de recuperar hábitos naturales que favorecen el buen funcionamiento del cuerpo y la mente.
La medicina moderna ha identificado varios pilares fundamentales que nos ayudan a prevenir y, en muchos casos, revertir enfermedades crónicas:
- Alimentación saludable
Comer más frutas, verduras, granos integrales, legumbres, frutos secos y pescado, y reducir el consumo de azúcares, grasas trans y productos ultraprocesados. - Actividad física regular
Movernos todos los días, acumulando al menos 150 minutos de ejercicio moderado a la semana (caminar, bailar, montar bicicleta, nadar). Además, incluir ejercicios de fuerza para mantener la masa muscular. - Sueño reparador
Dormir entre 7 y 8 horas de calidad cada noche. El descanso adecuado permite la reparación celular, regula las hormonas y mejora el estado de ánimo. - Manejo del estrés
Practicar técnicas de relajación (respiración, meditación, yoga, oración, contacto con la naturaleza) ayuda a reducir la inflamación y fortalece el sistema inmune. - Cero adicciones
Evitar el tabaco, limitar el consumo de alcohol y mantenerse alejado de otras sustancias dañinas. - Bienestar emocional y social
Mantener relaciones familiares, de amistad y comunitarias saludables. La risa, el sentido de propósito y la espiritualidad también forman parte del estilo de vida sano.
Estos pilares constituyen la base de la llamada Medicina del Estilo de Vida, una disciplina científica que demuestra que nuestros hábitos cotidianos tienen un impacto más fuerte en la salud que los medicamentos por sí solos.
Alimentación saludable
La base de un estilo de vida sano está en la forma en que nos alimentamos. Numerosos estudios demuestran que la dieta mediterránea es el patrón nutricional que más protege contra enfermedades cardiovasculares, diabetes, cáncer y deterioro cognitivo.

En nuestro contexto, no se trata de copiarla al pie de la letra, sino de adaptarla a la realidad local: usar alimentos disponibles, accesibles y propios de nuestra cultura, manteniendo el mismo equilibrio.
Composición general recomendada
- Calorías diarias: alrededor de 1.800 a 2.200 kcal en adultos promedio, ajustado a edad, sexo y actividad física.
- Proteínas: 15–20% de las calorías (aprox. 0,8–1,2 g/kg de peso), preferentemente de pescado, legumbres, pollo, huevos y frutos secos.
- Grasas saludables: 30–35% de las calorías, principalmente de aceite de oliva, aguacate, frutos secos y semillas.
- Carbohidratos complejos: 45–55% de las calorías, provenientes de granos enteros, frutas, vegetales y legumbres, limitando harinas refinadas.
Recomendaciones prácticas
- Frutas y vegetales: al menos 5 porciones al día (equivalente a 400–500 g). Procure variedad de colores: verdes, rojos, naranjas, morados. Incluya tanto crudos como cocidos.
- Cereales integrales: pan integral, avena, arroz o maíz integral, en lugar de harinas blancas.
- Legumbres: caraotas, lentejas, frijoles, arvejas, al menos 3 veces por semana.
- Pescado: 2 a 3 raciones por semana, preferiblemente pescado azul (sardina, atún, jurel), por su riqueza en omega-3.
- Carnes: preferir pollo y pescado sobre carnes rojas. Las carnes procesadas (embutidos, salchichas) deben consumirse raramente.
- Lácteos: preferir bajos en grasa, en cantidades moderadas.
- Aceites y grasas: usar aceite de oliva o de semillas prensadas en frío. Evitar las grasas trans, presentes en margarinas, frituras industriales, galletas, pastelería y comida rápida.
- Azúcares: reducir al máximo azúcares añadidos. Eso significa limitar refrescos, jugos envasados, dulces, tortas, helados y todo lo que venga con “azúcar añadida”. La OMS recomienda menos del 10% de las calorías diarias en azúcares libres (ideal <5%).
- Agua: la bebida principal debe ser agua potable. Se deben limitar refrescos, jugos industriales y alcohol.
Grupo de alimentos | 1 porción equivale a… |
|---|---|
Frutas 🍎 | 1 fruta mediana (manzana, pera, cambur), ½ taza de frutas picadas o 1 taza de frutas pequeñas (uvas, fresas) |
Vegetales | 1 taza de vegetales crudos (ensalada) o ½ taza de vegetales cocidos (brócoli, zanahoria, auyama) |
Cereales integrales 🌾 | 1 rebanada de pan integral, ½ taza de arroz, pasta o avena integral cocida o 1 arepa pequeña de maíz integral |
Legumbres (caraotas, lentejas, frijoles) | ½ taza cocida |
Proteínas 🐟🍗 | 1 filete pequeño de pescado o pollo (90 g aprox.), 1 huevo o ½ taza de legumbres (como fuente proteica vegetal) |
Lácteos bajos en grasa | 1 vaso de leche (200 ml), 1 yogur pequeño o 1 trozo de queso fresco (30 g) |
Frutos secos y semillas | Un puñado pequeño (25 g aprox.) |
Grasas saludables | 1 cucharada de aceite de oliva o ¼ de aguacate mediano |
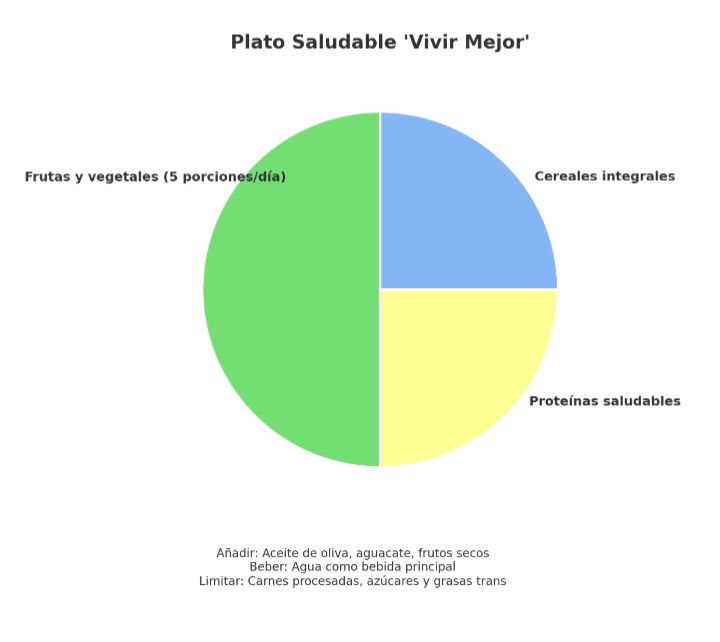
Aquí está el Plato Saludable “Vivir Mejor”
Haremos así:
- En la sección verde (½ plato) colocaremos frutas y vegetales (ej: manzana, brócoli, zanahoria).
- En la sección amarilla (¼ plato) cereales integrales (pan integral, arroz, maíz, avena).
- En la sección azul (¼ plato) proteínas saludables (pescado, huevo, legumbres).
- Podemos agregar:
- aguacate + frutos secos (grasas saludables).
- 💧 vaso de agua.
Actividad física: el mejor medicamento
El ejercicio es una de las herramientas más poderosas para prevenir y tratar enfermedades crónicas. No se trata de ser atleta: moverse cada día es suficiente para proteger la salud.
- Ejercicio aeróbico o cardiovascular
- Qué es: actividades que aumentan la frecuencia cardíaca y la respiración de forma sostenida: caminar a paso rápido, correr, nadar, bailar, montar bicicleta.
- Tiempo recomendado: al menos 150 minutos por semana de intensidad moderada (caminar rápido, trotar suave) o 75 minutos de intensidad vigorosa (correr, nadar, deportes intensos).
- Ejemplo práctico: caminar a paso rápido 30 minutos al día, 5 veces a la semana.
- Equivale a 3.000–3.600 pasos por podómetro.
- Sumados a las actividades normales del día, la mayoría de las personas alcanza entre 7.000 y 10.000 pasos diarios, rango asociado con buena salud cardiovascular.
- Para todas las edades: la caminata rápida es la opción más sencilla, segura y efectiva.

- Ejercicio de fuerza o resistencia
- Qué es: actividades que fortalecen músculos y huesos: máquinas de gimnasio, pesas libres, bandas elásticas, ejercicios con el propio peso corporal (sentadillas, flexiones, planchas).
- Tiempo recomendado: 2 a 3 sesiones por semana, de 20 a 40 minutos cada una.
- Deben trabajarse los principales grupos musculares: piernas, brazos, abdomen, espalda y pecho.
- Ejemplo práctico:
- 2 series de 10–12 repeticiones de sentadillas, planchas, flexiones de brazos, usando el propio peso.
- O una rutina de 8–10 ejercicios con pesas o bandas elásticas.
Beneficios: mantiene la masa muscular, previene la osteoporosis, mejora la postura y la movilidad.

- Ejercicios de flexibilidad y equilibrio
- Qué son: estiramientos, yoga, pilates, tai chi.
- Tiempo recomendado: al menos 2 a 3 sesiones por semana, de 15 a 30 minutos cada una.
- Beneficios:
- Mejoran la postura y reducen el dolor muscular.
- Aumentan la movilidad articular.
- Previenen caídas, especialmente en adultos mayores.

Consejos prácticos
- Progresividad: si no hace ejercicio, comience con 10–15 minutos al día y aumente poco a poco.
- Disfrute: elija actividades que le resulten agradables (bailar, caminar con amigos, jugar con los nietos).
- Constancia: lo importante no es la intensidad extrema, sino la regularidad.
- Menos sedentarismo: evite pasar muchas horas sentado; levántese cada hora, camine o estírese.
📌 Mensaje clave: El mejor ejercicio es el que se hace todos los días. La caminata rápida es medicina para todas las edades, y combinarla con fuerza, flexibilidad y equilibrio ofrece un tratamiento completo para la salud.

Estrés y salud
El estrés es una reacción natural del organismo frente a las demandas del entorno. En pequeñas dosis puede ser útil: nos mantiene alerta, atentos y con energía.
Pero cuando se vuelve excesivo o permanente, se transforma en un enemigo silencioso que daña al corazón, al cerebro y al sistema inmune.
⚡ Estrés agudo vs estrés crónico
- Estrés agudo
- Es la respuesta inmediata a una situación puntual (ej. frenar de golpe al cruzarse un carro).
- Activa el corazón, la respiración y la energía muscular.
- Aumenta el ritmo cardíaco, la presión arterial, la tensión muscular y las hormonas de “alerta” (adrenalina, cortisol).
- Puede ser positivo, pues nos protege. Respuesta rápida del organismo ante una amenaza inmediata.
- Puede ser útil y adaptativo (ejemplo: frenar ante un carro que se atraviesa).
- Se resuelve rápido una vez pasada la situación.
- Estrés crónico
- Cuando las fuentes de estrés se mantienen en el tiempo (problemas económicos, laborales, familiares, violencia, enfermedad crónica).
- El cuerpo nunca “descansa” de la respuesta de alerta.
- Conduce a carga alostática (desgaste del organismo).
- Favorece inflamación, enfermedades cardiovasculares, hipertensión, diabetes, depresión, deterioro cognitivo y envejecimiento acelerado.

Característica | Estrés agudo | Estrés crónico |
|---|---|---|
Duración | Minutos u horas | Semanas, meses o años |
Causa | Evento puntual (ej. examen, accidente) | Problemas persistentes (laborales, familiares, económicos) |
Efecto inmediato | ↑ Frecuencia cardíaca, ↑ presión arterial, ↑ energía | Cansancio, irritabilidad, ansiedad, insomnio |
Efecto en el tiempo | Adaptativo y protector | Inflamación, hipertensión, diabetes, depresión, envejecimiento acelerado |
Mensaje clave | Útil y pasajero | Dañino y requiere control |
👥 Grupos con mayor nivel de estrés
- Mujeres
- En estudios poblacionales reportan niveles más altos de estrés percibido que los hombres.
- Influyen la doble carga (laboral y familiar), y mayor prevalencia de ansiedad/depresión.
- Adultos jóvenes (20–40 años)
- Mayor exposición a estrés académico, laboral y económico.
- Profesionales de la salud y cuidadores
- Altas tasas de burnout, ansiedad y depresión por jornadas intensas y exposición continua al sufrimiento.
- Personas con enfermedades crónicas
- El diagnóstico, tratamiento y limitaciones generan un ciclo de estrés crónico que empeora la evolución de la enfermedad.
- Grupos vulnerables
- Personas en situación de pobreza, violencia, migración o discriminación experimentan niveles de estrés elevados y persistentes.
📊 Cómo medir el estrés
- Medición subjetiva (escalas y cuestionarios clínicos donde la persona responde preguntas sobre su vida diaria)
- Escala de Estrés Percibido (PSS, Perceived Stress Scale): la más usada en investigación y clínica, mide cómo percibe la persona las situaciones de su vida.
- Inventario de Ansiedad de Beck, cuestionarios de calidad de vida, escalas de burnout también ayudan a identificar impacto del estrés.
- Cuestionarios rápidos en consulta: “En una escala de 0 a 10, ¿qué nivel de estrés siente en el último mes?”.
- Medición fisiológica (biomarcadores y pruebas clínicas)
- Hormonas del estrés: cortisol (en sangre, saliva, orina), ACTH, catecolaminas.
- Frecuencia cardíaca y variabilidad de la frecuencia cardíaca (HRV): un buen predictor de resiliencia al estrés.
- Presión arterial, glucosa y lípidos: alteraciones frecuentes en estrés crónico.
- Resonancia funcional y estudios epigenéticos: más usados en investigación, muestran cambios en la actividad cerebral y en la expresión génica tras programas de reducción de estrés.
Evidencia científica sobre estrés y salud
- Relajación y respuesta de relajación (RR)
- La respuesta de relajación, descrita por Benson, es el opuesto fisiológico de la respuesta al estrés: reduce frecuencia cardiaca, respiratoria y consumo de oxígeno.
- Estudios muestran que la práctica de técnicas como meditación, respiración profunda, yoga o tai chi reducen ansiedad, depresión y dolor, e incluso regulan biomarcadores como cortisol, ACTH y catecolaminas.
- Una práctica de 8 semanas ya disminuye el malestar psicológico, pero los cambios biológicos más claros aparecen tras años de práctica regular.
- Meditación y salud
- La meditación y el mindfulness están asociados con mejoría del estado de ánimo, control del dolor, mayor resiliencia emocional y mejor calidad del sueño.
- Además, programas universitarios (ej. UCLA MindWell) han mostrado beneficios en manejo del estrés académico, ansiedad y prevención de depresión, integrando meditación, tai chi, música y programas de resiliencia.
- Emociones negativas y odio como factor de riesgo
- El odio y las emociones crónicas de hostilidad, ansiedad o ira generan carga alostática y favorecen inflamación, inmunosupresión, enfermedades cardiovasculares, cáncer y deterioro cognitivo.
- El estrés social, los traumas repetidos y la exposición a violencia son disparadores que, si no se manejan, dañan la salud individual y colectiva.

Recomendaciones prácticas para manejar el estrés
- Respirar conscientemente
- Practicar 5–10 minutos diarios de respiración lenta y profunda.
- Ejemplo: inhalar en 4 tiempos, mantener 2, exhalar en 6.
- Meditar o practicar mindfulness
- Sentarse en silencio, observar la respiración o repetir una palabra/mantra.
- 10–15 minutos al día mejoran la calma y reducen la tensión, la ansiedad y el cortisol.
- Mover el cuerpo
- El ejercicio libera endorfinas, reduce cortisol y mejora el ánimo.
- Caminar, bailar o practicar yoga ayudan tanto al cuerpo como a la mente.
- Dormir bien
- Respetar horarios de sueño.
- Evitar pantallas antes de dormir y crear un ambiente oscuro y tranquilo.
- Conectar con otros
- Hablar con amigos, familia o grupos de apoyo.
- La risa, la conversación y el afecto reducen la sensación de tensión.
- Tiempo personal
- Dedicar unos minutos a lo que da placer: hobbies, música, lectura, jardinería, oración o contacto con la naturaleza.
- Buscar ayuda profesional
- Si el estrés interfiere con la vida diaria, consultar a un psicólogo.

📌 Mensajes clave
El estrés no siempre puede evitarse, pero sí se puede controlar.
- Dedicar unos minutos diarios a respirar conscientemente o meditar ayuda a regular el organismo.
- La práctica regular de ejercicio, yoga, tai chi o meditación no solo calma la mente, también protege al corazón, al sistema inmune y al cerebro.
- Cultivar emociones positivas y evitar que la ira o el rencor se cronifiquen es un factor de prevención en salud pública.
- Aprender a manejarlo es tan importante como comer sano o hacer ejercicio.”
Sueño y salud
Dormir bien es tan importante como comer sano o hacer ejercicio.
Durante el sueño el cuerpo se repara, el cerebro organiza la memoria y las emociones, y el corazón y el metabolismo descansan.
Cuando el sueño falta o es de mala calidad, aumenta el riesgo de enfermedades crónicas como obesidad, diabetes, hipertensión, depresión y deterioro cognitivo.
¿Cuánto debemos dormir?
- Adultos jóvenes y de mediana edad: 7–9 horas cada noche.
- Adolescentes: 8–10 horas.
- Niños en edad escolar: 9–12 horas.
- Adultos mayores: 7–8 horas.
📌 La calidad del sueño es tan importante como la cantidad. Dormir poco y mal no “se compensa” con siestas largas.
Consecuencias de dormir poco
- ⚡ Metabolismo alterado: aumenta el apetito y el riesgo de obesidad y diabetes.
- ❤ Corazón exigido: eleva la presión arterial y favorece enfermedades cardiovasculares.
- Cerebro fatigado: afecta memoria, concentración, ánimo y aumenta riesgo de depresión.
- Defensas bajas: mayor susceptibilidad a infecciones y menor recuperación de enfermedades.
Higiene del sueño: reglas prácticas
- Horario regular: acuéstate y despiértate a la misma hora, incluso los fines de semana.
- Ambiente adecuado: dormitorio oscuro, fresco, silencioso y cómodo.
- Desconexión digital: evitar pantallas brillantes al menos 1 hora antes de dormir.
- Evitar estimulantes: no consumir café, té, alcohol o tabaco en la tarde-noche.
- Ritual relajante: leer, escuchar música suave, practicar respiración o meditación.
- Actividad física regular: mejora el sueño profundo, pero evita ejercitarte muy tarde en la noche.
- La cama es para dormir: no para trabajar, mirar TV o usar el celular.

Mensajes clave
🌙 Dormir bien no es un lujo, es una necesidad vital.
👉 Dormir bien es un medicamento natural:
- Protege el corazón.
- Fortalece la memoria y el ánimo.
- Refuerza el sistema inmune.
- Previene enfermedades crónicas.
👉 “Cuidar el sueño es cuidar la vida.”
📌 El sueño puede entrenarse igual que un músculo: con hábitos sencillos y constantes, lograrás noches más reparadoras.
Microbiota intestinal y salud: el universo interior que nos define
En los últimos años la ciencia ha descubierto que dentro de nosotros habita un verdadero “órgano” invisible y vital: la microbiota intestinal. Se trata de los billones de microorganismos —bacterias, virus, hongos y arqueas— que viven en nuestro tubo digestivo y que cumplen funciones esenciales para la salud.
Lejos de ser simples acompañantes, estos microbios participan activamente en la digestión, la producción de vitaminas, la regulación del sistema inmune y hasta en la comunicación con el cerebro. Lejos de ser dañinos, la mayoría son aliados de la salud: ayudan a digerir alimentos, producen vitaminas, entrenan al sistema inmune y protegen contra infecciones.
Tanto es así, que muchos expertos se refieren al intestino como nuestro “segundo cerebro”.

La microbiota como guardián de la salud
- Metabolismo y peso corporal
- La microbiota influye en la forma en que absorbemos y almacenamos energía.
- Su alteración (disbiosis) se asocia con obesidad, resistencia a la insulina y síndrome metabólico.
- Inflamación y enfermedades crónicas
- Las bacterias intestinales producen ácidos grasos de cadena corta (como el butirato), que tienen un potente efecto antiinflamatorio.
- Su ausencia favorece la inflamación crónica de bajo grado, vinculada a diabetes, hipertensión, cáncer y enfermedades cardiovasculares.
- Inmunidad
- El 70% del sistema inmune reside en el intestino. La microbiota entrena nuestras defensas para distinguir entre amigos y enemigos, evitando alergias y enfermedades autoinmunes.
- Cerebro y salud mental
- Existe un eje intestino-cerebro: las bacterias intestinales producen neurotransmisores como serotonina, dopamina y GABA.
- Alteraciones en la microbiota se han relacionado con ansiedad, depresión y deterioro cognitivo.
- Prevención del cáncer
- Una microbiota equilibrada favorece la eliminación de toxinas y carcinógenos, mientras que la disbiosis aumenta el riesgo de cáncer colorrectal.
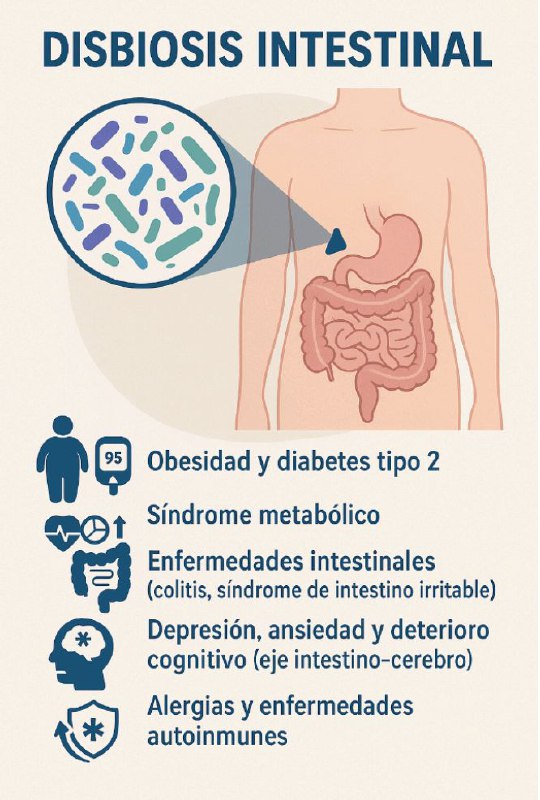
¿Qué es la disbiosis?
Una microbiota diversa y equilibrada es señal de salud. Por el contrario, cuando se rompe el equilibrio —un fenómeno conocido como disbiosis— aparecen procesos inflamatorios que contribuyen al desarrollo de múltiples enfermedades crónicas.
La disbiosis intestinal aparece cuando se rompe el equilibrio de la microbiota:
- Aumentan bacterias dañinas.
- Disminuyen bacterias beneficiosas.
- Se genera inflamación y permeabilidad intestinal.
Entre los factores que alteran la microbiota destacan el consumo excesivo de azúcares y ultraprocesados, el uso indiscriminado de antibióticos, el sedentarismo, el estrés crónico y la falta de fibra en la dieta.
La disbiosis intestinal está relacionado con enfermedades como:
- Obesidad y diabetes tipo 2.
- Síndrome metabólico.
- Enfermedades intestinales (colitis, síndrome de intestino irritable).
- Depresión, ansiedad y deterioro cognitivo (eje intestino-cerebro).
- Alergias y enfermedades autoinmunes.
Cómo cuidar la microbiota intestinal
La buena noticia es que podemos fortalecer este ecosistema con hábitos sencillos:
- Dieta rica en fibra: frutas, verduras, legumbres, cereales integrales y semillas son el alimento principal de la microbiota.
- Alimentos fermentados: yogur natural, kéfir, chucrut, kimchi, miso y kombucha aportan probióticos que diversifican la flora.
- Prebióticos: presentes en ajo, cebolla, puerro, plátano y espárragos, actúan como “fertilizante” para las bacterias buenas.
- Evitar ultraprocesados, exceso de azúcares y grasas trans, que favorecen la disbiosis.
- Uso responsable de antibióticos, solo cuando sean necesarios y bajo indicación médica.
- Actividad física regular, que incrementa la diversidad bacteriana.
- Sueño adecuado y manejo del estrés, pues el cortisol elevado altera la composición microbiana.
- Uso de bacterias intestinales (probióticos clínicos): En algunos casos, el consumo de cepas bacterianas específicas (como Lactobacillus rhamnosus GG, Bifidobacterium longum, Saccharomyces boulardii) puede ayudar a:
- Restaurar la microbiota tras antibióticos.
- Mejorar síntomas de colitis, síndrome de intestino irritable o diarrea.
- Modular la respuesta inmune y reducir inflamación.
Se recomiendan en cápsulas, sobres o formulaciones médicas, siempre personalizados según el cuadro clínico.

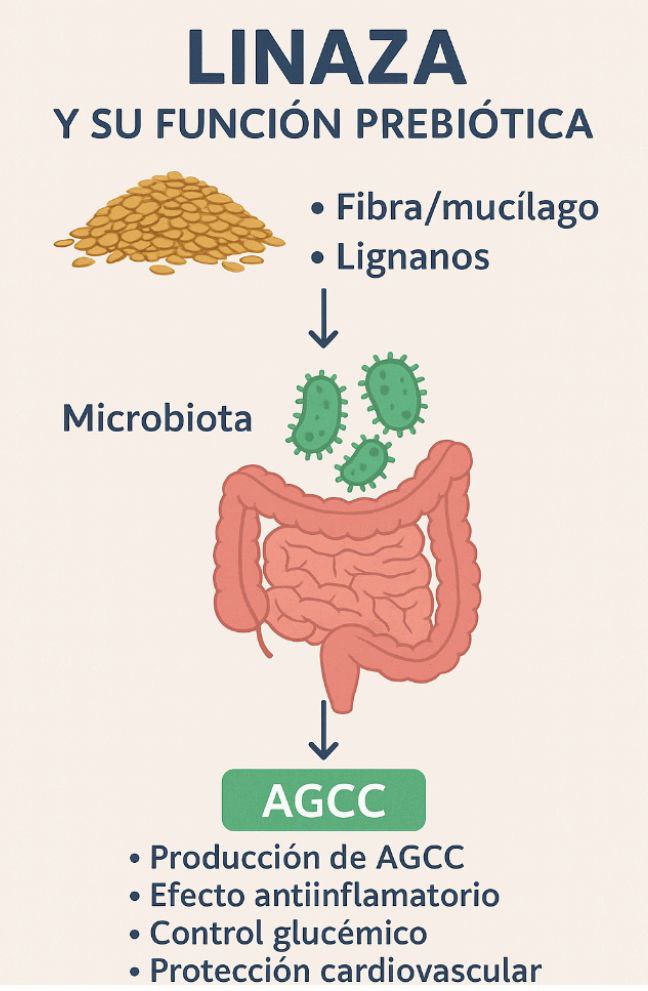
Linaza y su función prebiótica
La linaza (Linum usitatissimum L.) es una semilla rica en fibra, mucílagos, lignanos y ácidos grasos poliinsaturados. Su interés como prebiótico proviene principalmente de dos fracciones:
- Mucílago y fibra soluble
- El mucílago de linaza regula la consistencia de las heces, mejora la motilidad intestinal y favorece el crecimiento de bacterias beneficiosas, como Bifidobacterium y Lactobacillus.
- Durante la fermentación colónica, la fibra soluble de linaza se convierte en ácidos grasos de cadena corta (AGCC), especialmente butirato, propionato y acetato, compuestos con efectos antiinflamatorios, reguladores de la glucosa y protectores de la mucosa intestinal
- Lignanos
- El lignano principal, el secoisolariciresinol diglucósido (SDG), es metabolizado por la microbiota intestinal en enterolactona y enterodiol. Estos metabolitos actúan como fitoestrógenos y antioxidantes, y se han asociado con menor riesgo de cáncer colorrectal, de mama y de próstata
- Impacto sobre la microbiota
- El consumo de linaza aumenta la abundancia relativa de bacterias beneficiosas como Bifidobacterium y Akkermansia muciniphila, relacionadas con mejor control de peso, sensibilidad a la insulina y protección frente a inflamación intestinal
- También contribuye a disminuir la relación Firmicutes/Bacteroidetes, considerada un marcador de obesidad y disbiosis
Beneficios asociados
- Mejora del tránsito intestinal y alivio de síntomas de síndrome de intestino irritable.
- Producción de AGCC que nutren colonocitos y reducen la inflamación intestinal.
- Efectos metabólicos positivos: control glucémico, perfil lipídico y reducción del riesgo cardiovascular.
- Prevención de obesidad y enfermedades crónicas ligadas a disbiosis intestinal.
👉 En síntesis: la linaza es un alimento funcional con claro efecto prebiótico, capaz de modular la microbiota, generar metabolitos antiinflamatorios y proteger frente a enfermedades metabólicas y gastrointestinales.
Residuos de detergentes y permeabilidad intestinal: una hipótesis emergente
En los últimos años, distintos grupos de investigación han comenzado a estudiar una posible relación entre los residuos de detergentes de cocina —en especial los lavavajillas automáticos y sus agentes de enjuague— y el aumento de la permeabilidad intestinal. Aunque la evidencia aún es preliminar, la hipótesis resulta plausible y encaja con la creciente atención al papel de la barrera epitelial intestinal en la salud crónica.
La barrera intestinal es un complejo sistema formado por células epiteliales unidas mediante proteínas especializadas (tight junctions), una capa de moco, defensas inmunes locales y el microbioma. Su función es permitir el paso de nutrientes y agua, al tiempo que impide la entrada de toxinas, patógenos y moléculas potencialmente dañinas. Cuando esta barrera se debilita, aparece el fenómeno de “intestino permeable”, asociado con inflamación crónica de bajo grado, alergias, enfermedades autoinmunes, obesidad y trastornos metabólicos.
Lo que muestran los estudios experimentales
Un estudio reciente, publicado en Journal of Allergy and Clinical Immunology, analizó el efecto de restos de agentes de enjuague de lavavajillas en modelos celulares y organoides intestinales humanos. Se observó que compuestos como los alcohol etoxilatos podían:
- Alterar las uniones estrechas del epitelio, aumentando la permeabilidad paracelular.
- Generar citotoxicidad y muerte celular a concentraciones más elevadas.
- Activar vías inflamatorias en células intestinales.
En modelos de laboratorio, incluso concentraciones bajas de residuos fueron suficientes para producir cambios en la función de barrera intestinal.
Estos hallazgos refuerzan la “hipótesis de la barrera epitelial”, que sostiene que muchas enfermedades crónicas modernas tienen su origen en la disrupción de las barreras epiteliales (intestino, piel, pulmones), favorecida por contaminantes ambientales y químicos de uso cotidiano.
Limitaciones y precauciones
A pesar de lo llamativo de estos resultados, es importante subrayar:
- Se trata de modelos in vitro y ex vivo: no reproducen por completo la complejidad del intestino humano vivo (microbiota, flujo luminal, inmunidad adaptativa, peristalsis).
- En algunos experimentos se utilizaron concentraciones mayores a las que probablemente llegan a la comida tras un ciclo normal de lavado.
- Hasta ahora, no existen ensayos clínicos en humanos que confirmen que los residuos de detergentes de cocina aumenten la permeabilidad intestinal o causen enfermedad directa.
En otras palabras, estamos frente a una línea de investigación emergente que necesita validación en estudios clínicos.
Recomendaciones prudentes
Mientras la ciencia confirma o descarta este riesgo, es razonable adoptar medidas simples para reducir la exposición:
- Asegurarse de que la vajilla quede bien enjuagada, ya sea a mano o en lavavajillas.
- Usar detergentes de formulación suave o con menor carga química.
- Evitar el abuso de agentes abrillantadores o de enjuague agresivos.
- Mantener una dieta protectora de la mucosa intestinal, rica en fibra, polifenoles y fermentados, que favorecen una microbiota equilibrada.
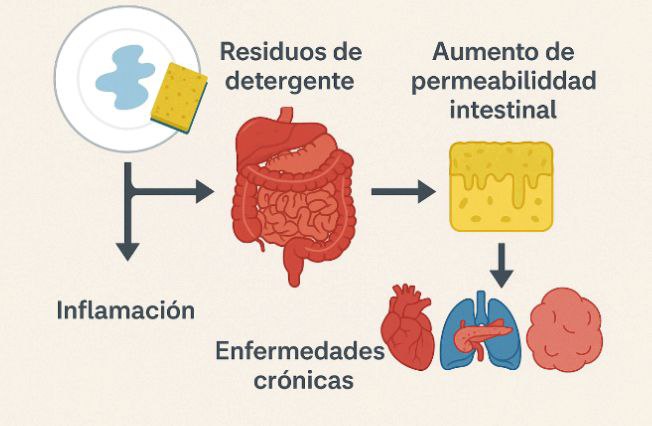
Aunque no podemos afirmar aún que los restos de detergentes de cocina sean un factor directo de enfermedad, la evidencia experimental sugiere que sí tienen capacidad de dañar la barrera intestinal bajo ciertas condiciones. Considerando la importancia de esa barrera en la salud metabólica, inmunológica y mental, se trata de una línea de investigación clave. Lo prudente es reducir la exposición innecesaria y, al mismo tiempo, promover más estudios que aclaren su impacto real en la salud humana.
En síntesis
La microbiota intestinal es un verdadero aliado invisible de la salud. Su desequilibrio contribuye al desarrollo de obesidad, diabetes, enfermedades cardiovasculares, cáncer y trastornos mentales. Cuidarla mediante una alimentación rica en fibra y fermentados, ejercicio y un estilo de vida saludable es una de las formas más efectivas y naturales de prevenir enfermedades crónicas y promover longevidad.
La frase “somos lo que comemos” nunca tuvo tanto sentido: somos también lo que nuestra microbiota hace con lo que comemos.
📌 Mensaje final
Tu intestino es como un jardín:
si lo alimentas con fibra, agua y buenos hábitos, crecerán bacterias “amigas” que protegerán tu salud.
👉 Un microbioma sano significa un cuerpo sano.
Inflamación crónica y salud: el fuego silencioso que daña al organismo
Cuando pensamos en factores de riesgo para enfermedades crónicas solemos imaginar el tabaco, la mala alimentación o el sedentarismo. Pero hay un enemigo menos visible, que actúa de manera constante y silenciosa: la inflamación crónica de bajo grado. No se trata de la inflamación aguda que nos protege frente a infecciones o heridas, sino de una activación persistente del sistema inmunitario que, en lugar de curar, termina dañando tejidos y favoreciendo el desarrollo de múltiples enfermedades.
La boca: punto de partida de la inflamación sistémica
Entre las fuentes más comunes de inflamación crónica se encuentran las enfermedades periodontales.
- La gingivitis es una inflamación reversible de las encías provocada principalmente por acumulación de placa bacteriana.
- La periodontitis, en cambio, es una enfermedad inflamatoria crónica que destruye los tejidos de soporte del diente y puede llevar a la pérdida dental.
La gingivitis y, sobre todo, la periodontitis, liberan a la circulación mediadores inflamatorios como IL-6, TNF-α, proteína C reactiva (PCR) y productos bacterianos (lipopolisacáridos), que actúan como puentes patogénicos hacia órganos distantes.
Estas sustancias no se quedan en la boca: entran al torrente sanguíneo y contribuyen a un estado inflamatorio sistémico.
La evidencia científica ha demostrado que la periodontitis se asocia con mayor riesgo de infarto, accidente cerebrovascular, diabetes tipo 2, obesidad, síndrome metabólico, enfermedades respiratorias y hasta trastornos de salud mental. Tratar la inflamación periodontal no solo mejora la salud dental, sino que también reduce marcadores inflamatorios sistémicos y mejora el control glucémico en pacientes diabéticos.
Evidencia de asociaciones sistémicas
- Enfermedades cardiovasculares
- Estudios epidemiológicos demuestran que la periodontitis se asocia con mayor riesgo de aterosclerosis, infarto y accidente cerebrovascular.
- La inflamación periodontal contribuye a la disfunción endotelial y favorece la formación de placas ateromatosas.
- Diabetes mellitus
- Existe una relación bidireccional: los pacientes con diabetes presentan mayor prevalencia y severidad de periodontitis, y esta a su vez dificulta el control glucémico.
- Tratar la periodontitis mejora parámetros como la hemoglobina glicosilada (HbA1c).
- Obesidad y síndrome metabólico
- El tejido adiposo visceral es un órgano inflamatorio en sí mismo. Cuando se suma la carga de la inflamación periodontal, se potencia el estado proinflamatorio del organismo.
- Enfermedades respiratorias
- Las bacterias periodontales pueden aspirarse hacia la vía aérea, incrementando riesgo de neumonía adquirida en la comunidad y complicaciones en pacientes con EPOC.
- Salud mental y bienestar
- La inflamación crónica oral se relaciona con peor calidad de vida, dolor persistente y mayor riesgo de depresión, en parte mediado por las citocinas inflamatorias que afectan al eje neuroinmunoendocrino.
Estrategias prácticas de prevención y autocuidado
La buena noticia es que la inflamación crónica no es un destino inevitable. Al contrario, pequeños cambios en el estilo de vida pueden reducir de manera significativa el riesgo de gingivitis, periodontitis y, en consecuencia, de muchas enfermedades crónicas. La clave está en entender que la prevención comienza en casa, con hábitos sencillos que, mantenidos en el tiempo, tienen un gran impacto en la salud.
- Higiene oral consciente
- Cepillarse los dientes al menos dos veces al día, durante dos minutos, utilizando un cepillo de cerdas suaves y pasta dental con flúor.
- Usar hilo dental o cepillos interdentales diariamente: la placa bacteriana entre los dientes es el origen principal de la inflamación gingival.
- Realizar enjuagues bucales sin alcohol, especialmente en personas con riesgo aumentado (diabéticos, fumadores).
- Acudir al odontólogo cada seis meses para chequeos preventivos y limpiezas profesionales.
- Alimentación antiinflamatoria
La dieta es uno de los pilares más efectivos para modular la inflamación:
- Frutas y verduras: al menos 5 porciones diarias, variadas en color, aportan antioxidantes, vitaminas y fibra.
- Ácidos grasos omega-3: presentes en pescado azul (sardina, atún, jurel), semillas de chía y linaza, nueces; reducen la inflamación periodontal y cardiovascular.
- Cereales integrales y legumbres: fuente de energía de liberación lenta y de fibra que mejora el control glucémico y la salud intestinal.
- Reducir azúcares añadidos y ultraprocesados: galletas, refrescos y bollería no solo dañan los dientes, sino que también promueven inflamación sistémica.
- Hidratación adecuada: el agua debe ser la bebida principal; ayuda a mantener la boca limpia y favorece la producción de saliva, que protege contra infecciones.
- Ejercicio físico regular
Moverse todos los días es una de las mejores medicinas antiinflamatorias naturales:
- Realizar al menos 150 minutos de actividad física moderada por semana (caminar rápido, montar bicicleta, bailar).
- Incorporar ejercicios de fuerza dos veces por semana, que ayudan a mantener masa muscular y metabolismo activo.
- Reducir el sedentarismo: pausas activas de 5 minutos cada hora frente al computador ya marcan la diferencia.
- Sueño y manejo del estrés
El descanso es tan importante como la dieta o el ejercicio:
- Dormir entre 7 y 8 horas de calidad cada noche, en horarios regulares.
- Practicar técnicas de relajación como respiración profunda, meditación, yoga u oración: se ha demostrado que disminuyen los niveles de cortisol y reducen la inflamación.
- Pasar tiempo en la naturaleza o con seres queridos: el bienestar social y emocional es un verdadero modulador inmunológico.
- Cero tabaco, alcohol con cautela
- El tabaco es el principal factor de riesgo para la periodontitis: multiplica hasta por siete su gravedad y dificulta la cicatrización de los tejidos. Dejar de fumar es, probablemente, la medida más eficaz para proteger las encías y el corazón.
- El alcohol debe consumirse con moderación: no más de una copa al día en mujeres ni dos en hombres, y en lo posible, preferir abstinencia.
En síntesis
La boca refleja mucho más que la salud dental: es un espejo de la salud general. El control de la gingivitis y la periodontitis no solo previene la pérdida de dientes, sino que constituye un pilar fundamental para reducir la carga inflamatoria sistémica y, con ello, el riesgo de enfermedades crónicas que hoy son responsables de la mayor parte de la morbilidad y mortalidad mundial. Cuidar las encías, en este contexto, es cuidar el corazón, la mente y la vida misma.
La prevención y el autocuidado frente a la inflamación crónica —y en especial la periodontal— no dependen de tratamientos costosos ni inaccesibles. Al contrario, consisten en hábitos sencillos y cotidianos que cada persona puede adoptar: un cepillado correcto, una dieta rica en vegetales, ejercicio regular, sueño reparador y un firme “no” al tabaco. Estos pequeños gestos suman un poderoso efecto protector que trasciende la boca y fortalece todo el organismo.
Sinusitis crónica: inflamación en la vía aérea superior
Otra fuente frecuente de inflamación persistente es la sinusitis crónica, definida como síntomas nasales e inflamación de los senos paranasales durante más de 12 semanas. Aunque a menudo se percibe como una molestia localizada (congestión, cefalea, rinorrea), en realidad es un proceso inflamatorio crónico que impacta a todo el organismo.
Sinusitis crónica y salud sistémica
La sinusitis crónica se caracteriza por inflamación persistente de la mucosa de los senos paranasales, con síntomas que duran más de 12 semanas (congestión, rinorrea, cefalea, hiposmia). Su impacto trasciende lo respiratorio:
- Inflamación de bajo grado: al igual que en la periodontitis, se liberan citocinas como IL-1, IL-6, TNF-α y PCR, que contribuyen a un estado proinflamatorio sistémico.
- Alteración de la función inmune: se observa disfunción de barreras epiteliales y activación constante de neutrófilos y linfocitos T.
- Microbioma alterado: la disbiosis nasal (cambios en la flora bacteriana normal) se ha vinculado con peor control inflamatorio, lo que refleja la importancia del microbioma en la salud general.
Consecuencias más allá de la nariz
- Enfermedades cardiovasculares
- La inflamación crónica nasal aumenta la producción de proteínas de fase aguda (PCR, fibrinógeno), vinculadas al mayor riesgo de aterosclerosis e infarto.
- Asma y EPOC
- Existe un eje “nariz-pulmón”: hasta el 40% de los pacientes con sinusitis crónica también presentan asma. La inflamación compartida de la vía aérea alta y baja se asocia con mayor gravedad y resistencia al tratamiento.
- Salud mental y calidad de vida
- La sinusitis crónica se asocia con mayor prevalencia de depresión y ansiedad, mediada tanto por la carga de síntomas como por la acción de citocinas inflamatorias en el eje cerebro-inmune.
- Resistencia a infecciones
- Un estado inflamatorio constante debilita la respuesta inmune adaptativa, lo que favorece mayor susceptibilidad a otras infecciones respiratorias.
Otras inflamaciones crónicas frecuentes
Además de la boca y los senos paranasales, existen otros focos de inflamación crónica que influyen en la salud general:
🔴 Amigdalitis crónica
- Inflamación persistente de las amígdalas.
- Puede actuar como reservorio de bacterias y desencadenar procesos inflamatorios a distancia.
- Asociada con riesgo de complicaciones cardiovasculares y exacerbación de enfermedades autoinmunes.
🌬️ Bronquitis crónica
- Inflamación persistente de la vía aérea baja.
- Acelera el deterioro pulmonar y aumenta la susceptibilidad a infecciones respiratorias.
🦠 Gastritis crónica por Helicobacter pylori
- Asociada con úlceras y cáncer gástrico.
- Fuente de inflamación sistémica que contribuye a riesgo cardiovascular y metabólico.
🌿 Enfermedades inflamatorias intestinales y disbiosis
- Alteran el microbioma intestinal.
- Generan inflamación generalizada que repercute en metabolismo y sistema inmune.
🦴 Artritis y enfermedades autoinmunes
- Prototipos de inflamación crónica sistémica.
- Impactan calidad de vida y aumentan riesgo de eventos cardiovasculares.
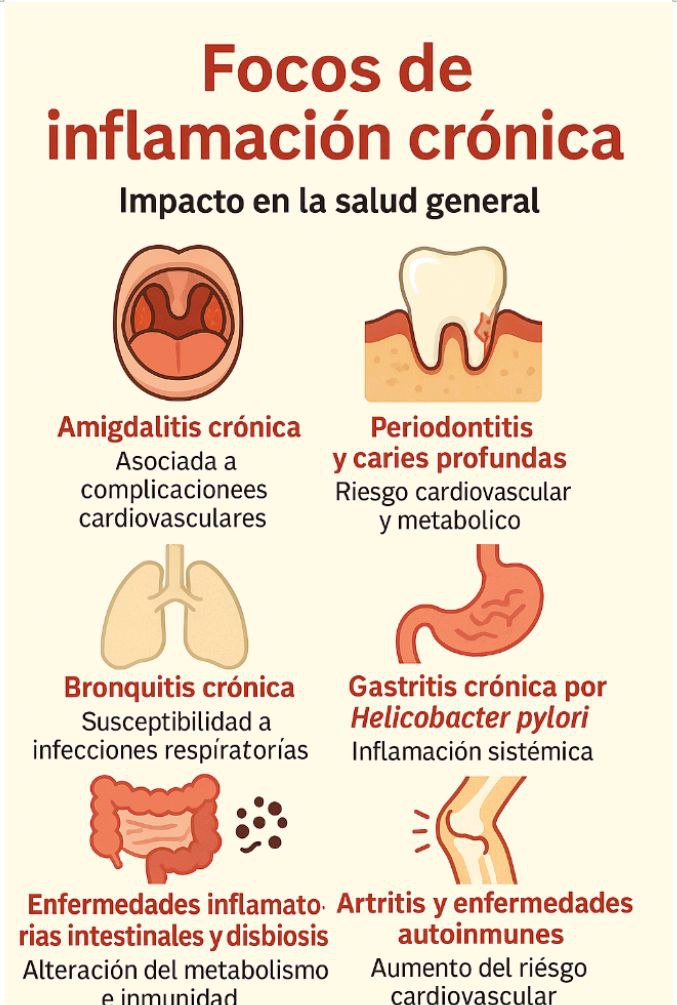
El círculo vicioso de la inflamación
El problema central es que estos focos de inflamación no actúan de manera aislada. Un paciente con periodontitis, sinusitis crónica y obesidad, por ejemplo, presenta una carga inflamatoria acumulada que se traduce en mayor riesgo de diabetes, enfermedad coronaria, cáncer y deterioro cognitivo. Este “fuego silencioso” desgasta lentamente al organismo.
La obesidad y el síndrome metabólico son otro ejemplo de esta conexión. El tejido adiposo visceral ya actúa como un órgano inflamatorio; cuando se añade la carga de la inflamación periodontal, el resultado es una potenciación del estado proinflamatorio sistémico. Incluso enfermedades respiratorias, como la neumonía y la EPOC, pueden agravarse por la aspiración de bacterias periodontales hacia la vía aérea. Y no menos importante es el impacto en la salud mental: la inflamación oral crónica se asocia con mayor dolor, peor calidad de vida y un riesgo más alto de depresión, probablemente mediado por la acción de las citocinas inflamatorias sobre el sistema nervioso central.
Inflamaciones crónicas y salud general
Las inflamaciones crónicas de bajo grado son hoy consideradas un denominador común en la génesis de múltiples enfermedades crónicas. En la medicina del estilo de vida se reconoce que procesos aparentemente localizados, como la gingivitis y la periodontitis, no se limitan a la cavidad oral: generan cascadas inflamatorias sistémicas que afectan al resto del organismo.
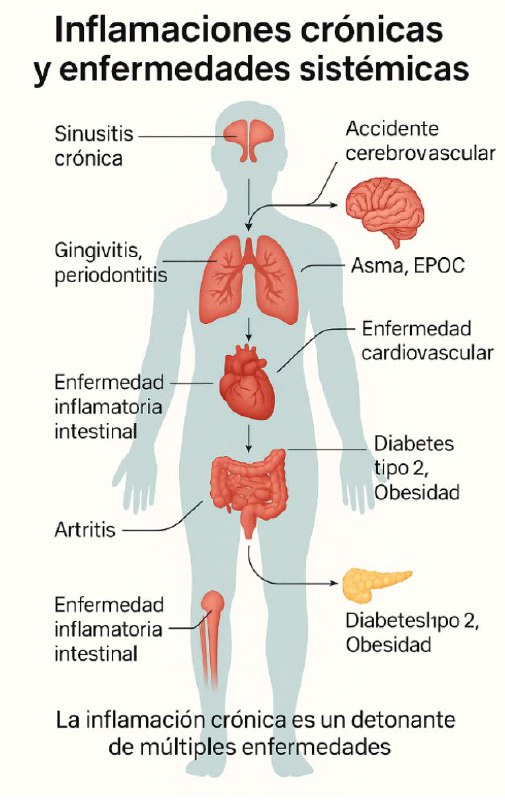
Cómo romper el ciclo
La medicina del estilo de vida ofrece estrategias efectivas para modular esta inflamación:
- Higiene oral adecuada y visitas odontológicas regulares.
- Tratamiento de la sinusitis crónica, la amigdalitis crónica, la gastritis crónica, la bronquitis crónica, y la inflamación crónica en general por el médico especialista.
- Dieta antiinflamatoria, rica en vegetales, frutas, legumbres, cereales integrales y ácidos grasos omega-3.
- Ejercicio regular, que reduce marcadores inflamatorios y fortalece el sistema inmune.
- Sueño reparador y manejo del estrés, claves para regular la respuesta inmune.
- Evitar tabaco y contaminantes ambientales, que actúan como desencadenantes de inflamación.
En resumen, la inflamación crónica no es un síntoma aislado, sino un detonante sistémico de múltiples enfermedades. Identificar y tratar sus fuentes —desde las encías hasta los senos paranasales— es una estrategia esencial para vivir más y mejor.
Disruptores endocrinos y salud: enemigos invisibles en la vida cotidiana
Vivimos rodeados de sustancias químicas que, aunque invisibles, tienen la capacidad de alterar nuestro equilibrio hormonal. Son los llamados disruptores endocrinos: compuestos presentes en plásticos, pesticidas, cosméticos, detergentes, envases, en los alimentos y hasta en el agua, capaces de interferir con el sistema endocrino y afectar la regulación de múltiples procesos biológicos.
El sistema endocrino es una red delicada de glándulas y hormonas que controlan funciones esenciales como el metabolismo, la reproducción, el crecimiento, el sueño y el estado de ánimo. Cuando sustancias externas imitan, bloquean o modifican la acción de estas hormonas, los efectos sobre la salud pueden ser profundos y a menudo silenciosos.
Principales fuentes de exposición
- Plásticos: el bisfenol A (BPA) presente en botellas y envases plásticos, y los ftalatos en envoltorios y cosméticos.
- Plaguicidas y herbicidas: como el DDT, los organofosforados y el glifosato, ampliamente usados en agricultura.
- Productos de cuidado personal: filtros solares con oxibenzona, parabenos en cosméticos, fragancias sintéticas.
- Ambiente doméstico: retardantes de llama en muebles y textiles, compuestos perfluorados (teflón, recubrimientos antiadherentes).
Impacto en la salud
La investigación científica ha demostrado que los disruptores endocrinos se relacionan con:
- Metabolismo y obesidad
- Se han denominado “obesógenos” a sustancias como el BPA y algunos ftalatos, que alteran el metabolismo lipídico y favorecen la acumulación de grasa abdominal.
- Contribuyen al desarrollo de resistencia a la insulina y síndrome metabólico.
- Diabetes y enfermedades cardiovasculares
- La exposición crónica se ha asociado con mayor riesgo de diabetes tipo 2 y aterosclerosis, a través de mecanismos inflamatorios y dislipidemias.
- Reproducción y desarrollo
- Alteran la fertilidad masculina (reducción de espermatozoides) y femenina (síndrome de ovario poliquístico).
- En niños y adolescentes, se han vinculado con pubertad precoz, alteraciones tiroideas y problemas de neurodesarrollo.
- Cáncer
- Incrementan el riesgo de cánceres hormono-dependientes, como mama, próstata, tiroides y endometrio.
- Sistema inmune y neurodesarrollo
- Se ha demostrado relación con alergias, asma y mayor susceptibilidad a infecciones.
- En el cerebro, algunos disruptores afectan la plasticidad neuronal y se vinculan con déficit de atención, hiperactividad y menor coeficiente intelectual.
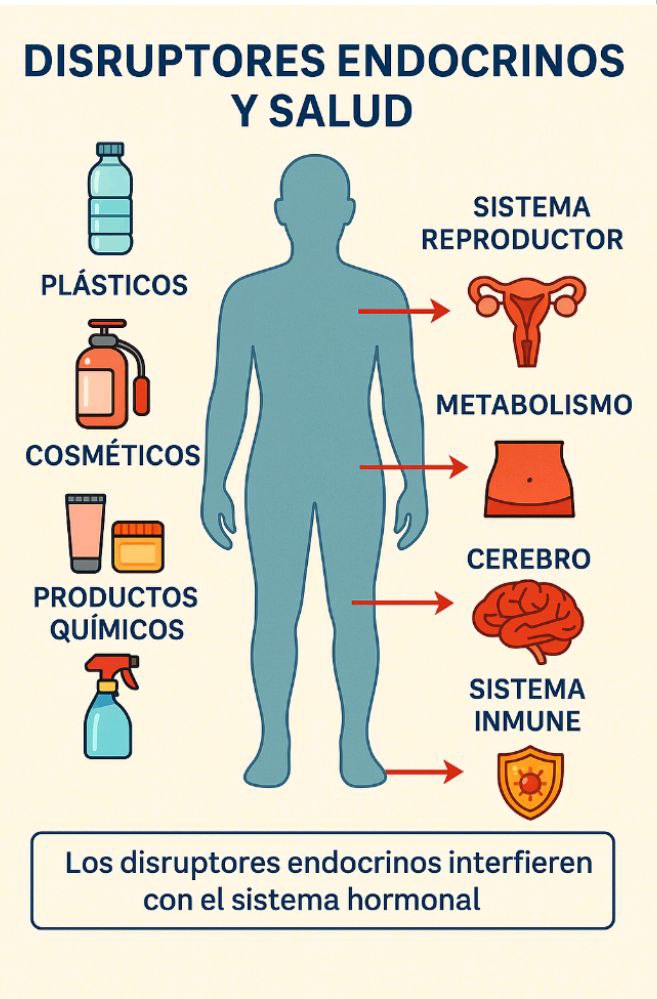
Cómo reducir la exposición en la vida diaria
Aunque no podemos evitar por completo el contacto con estas sustancias, es posible reducir el riesgo con cambios sencillos:
🚫 Plásticos
- Evitar calentar comida en recipientes plásticos.
- Preferir vidrio, acero inoxidable o cerámica.
- No reutilizar botellas de un solo uso.
🧴 Cosméticos y cuidado personal
- Usar productos libres de parabenos y ftalatos.
- Elegir jabones, cremas y maquillajes naturales.
🧪 Productos químicos del hogar
- Minimizar el uso de limpiadores agresivos.
- Ventilar la casa después de usarlos.
- Optar por alternativas ecológicas (vinagre, bicarbonato).
🥦 Alimentación
- Priorizar alimentos frescos y locales para reducir la exposición a pesticidas.
- Reducir ultraprocesados y enlatados.
- Lavar bien frutas y verduras para eliminar pesticidas.
🌱 Estilo de vida
- Beber agua filtrada.
- Evitar humo de tabaco y contaminación doméstica.
- Fomentar hábitos saludables que fortalezcan el sistema endocrino.

En síntesis
Los disruptores endocrinos son un ejemplo claro de cómo el entorno moderno puede convertirse en un factor silencioso de enfermedad. No generan síntomas inmediatos, pero su efecto acumulativo se traduce en alteraciones metabólicas, reproductivas y del desarrollo, contribuyendo al aumento global de obesidad, diabetes, cáncer y trastornos hormonales.
La medicina del estilo de vida nos recuerda que, además de dieta, ejercicio y sueño, es fundamental cuidar el ambiente que nos rodea. Adoptar hábitos que reduzcan la exposición a estos compuestos es un paso clave hacia un estilo de vida verdaderamente saludable y preventivo.
Tabaquismo y salud: el enemigo más prevenible
Magnitud del problema
El tabaco sigue siendo la principal causa evitable de enfermedad y muerte en el mundo. Según la Organización Mundial de la Salud (OMS), más de 8 millones de personas mueren cada año a causa del consumo de tabaco, de las cuales más de 1 millón son no fumadores expuestos al humo ajeno.
El tabaquismo no solo daña los pulmones: afecta casi todos los órganos del cuerpo y se asocia con más de 20 tipos de cáncer, enfermedades cardiovasculares, respiratorias, metabólicas y del sistema inmune.
Aunque el número de fumadores ha disminuido en muchos países, la epidemia del tabaco persiste, especialmente en jóvenes y mujeres, impulsada por la publicidad, el estrés, la ansiedad y la falsa percepción de “control”.
¿Qué contiene un cigarrillo?
El humo del tabaco contiene más de 7.000 sustancias químicas, de las cuales al menos 250 son tóxicas y 70 cancerígenas. Entre las más dañinas destacan:
Sustancia | Efecto principal |
|---|---|
Nicotina | Genera adicción al actuar sobre el sistema dopaminérgico cerebral. |
Monóxido de carbono | Reduce el oxígeno disponible para el corazón y el cerebro. |
Alquitrán | Contiene hidrocarburos cancerígenos que dañan el ADN. |
Metales pesados (cadmio, plomo) | Aumentan el riesgo de cáncer y daño renal. |
Amoniaco, formaldehído, cianuro | Irritan las vías respiratorias y dañan el epitelio pulmonar. |
La nicotina, aunque no es la causa directa de cáncer, mantiene la adicción, y su liberación rápida (en 7–10 segundos tras la inhalación) refuerza el hábito a nivel neurológico.
🔹 Tipos de Tabaquismo
El tabaquismo se clasifica de diversas formas según criterios cuantitativos, cualitativos y conductuales. A continuación se detallan las principales categorías reconocidas en la literatura médica.
1.Según la frecuencia y cantidad de consumo
🟢 a) Tabaquismo ocasional o social
- El individuo fuma en contextos específicos (reuniones, eventos, consumo de alcohol).
- No existe dependencia física evidente, pero sí puede haber dependencia psicológica o asociativa.
- Riesgo: subestimado por el paciente, aunque pequeñas exposiciones repetidas pueden generar adicción y daño vascular.
🔵 b) Tabaquismo habitual o regular
- Consumo diario o casi diario, con dependencia nicotínica.
- El fumador presenta síntomas de abstinencia al suspender el cigarro (irritabilidad, ansiedad, cefalea).
- Se asocia a enfermedad pulmonar obstructiva crónica (EPOC), cáncer y enfermedad cardiovascular.
🔴 c) Tabaquismo intenso o severo
- Más de 20 cigarrillos/día o índice tabáquico >20 paquetes/año.
- Alta dependencia física y psicológica.
- Es el grupo con mayor carga de comorbilidad y dificultad para cesar el hábito sin apoyo farmacológico y psicológico.
2.Según el tipo de producto consumido
- Cigarrillo industrializado: fuente más común; contiene nicotina, alquitrán, monóxido de carbono y metales pesados.
- Cigarros o puros: consumo más lento, pero inhalación profunda en algunos casos aumenta riesgo de cáncer oral y de laringe.
- Pipa: menor frecuencia de inhalación, pero con alta exposición de mucosa oral.
- Tabaco sin humo (masticado {Chimó} o aspirado): riesgo elevado de carcinoma oral y de esófago.
- Cigarrillo electrónico o vapeo: aunque libre de combustión, libera nicotina y aerosoles con sustancias tóxicas; su seguridad a largo plazo no está comprobada.
3.Según la dependencia
🧠 a) Dependencia física
- Producida por la acción de la nicotina sobre los receptores nicotínicos cerebrales.
- Genera tolerancia y síndrome de abstinencia.
💬 b) Dependencia psicológica
- Asociada a rutinas, estrés o factores sociales.
- Es una de las principales causas de recaída.
👥 c) Dependencia social
- Influenciada por el entorno o grupo de pares.
- Común en adolescentes y adultos jóvenes.
4. Según la exposición involuntaria
⚫ a) Fumador pasivo
- Persona que inhala el humo ambiental del tabaco (corriente lateral y exhalada).
- El riesgo cardiovascular y respiratorio aumenta en 20–30 %.
- Especialmente peligroso en niños, embarazadas y ancianos.
⚫ b) Fumador de tercera mano
- Exposición a residuos del humo depositados en superficies, ropa y aire interior.
- Aún en estudio, pero se asocia a efectos tóxicos crónicos.
5.Según el patrón conductual (DSM-5 / OMS)
- Uso experimental: primeros contactos, sin patrón regular.
- Uso problemático: incremento progresivo, pérdida de control.
- Trastorno por consumo de tabaco: uso compulsivo, pese a consecuencias adversas.
Impacto del tabaquismo en la salud
- Sistema respiratorio
El tabaco es la causa del 85% de los casos de EPOC (enfermedad pulmonar obstructiva crónica) y de la mayoría de los cánceres de pulmón.
Daña los cilios bronquiales, reduce la capacidad pulmonar y produce inflamación crónica de la vía aérea. En fumadores pasivos, incluso una exposición breve eleva el riesgo de bronquitis, asma y cáncer de pulmón.
- Sistema cardiovascular
Fumar duplica el riesgo de infarto y triplica el de accidente cerebrovascular.
La nicotina y el monóxido de carbono dañan el endotelio vascular, aumentan la presión arterial, la frecuencia cardíaca y la formación de placas de ateroma.
El riesgo cardiovascular comienza a disminuir desde las primeras semanas tras dejar de fumar y se aproxima al de un no fumador en 5–10 años.
- Metabolismo y diabetes
El tabaquismo aumenta la resistencia a la insulina y acelera las complicaciones diabéticas (retinopatía, nefropatía, neuropatía).
Los fumadores tienen hasta un 30–40% más de riesgo de desarrollar diabetes tipo 2.
- Cáncer
Además del pulmón, el tabaco está vinculado con cáncer de boca, laringe, esófago, vejiga, páncreas, riñón, estómago, colon, cuello uterino y leucemias mieloides.
Incluso fumar pocos cigarrillos al día o de forma ocasional aumenta el riesgo de cáncer de pulmón y cardiovascular.
- Reproducción y embarazo
El tabaquismo reduce la fertilidad masculina y femenina, adelanta la menopausia y se asocia con disfunción eréctil.
Durante el embarazo, fumar aumenta el riesgo de aborto espontáneo, parto prematuro, bajo peso al nacer y muerte súbita del lactante.
El humo ajeno también enferma
No existe un nivel seguro de exposición al humo del tabaco.
Los fumadores pasivos inhalan las mismas sustancias tóxicas que el fumador activo, con efectos demostrados en:
- Aumento del riesgo de cáncer de pulmón y enfermedades cardíacas.
- Mayor incidencia de asma y otitis en niños.
- Riesgo de muerte súbita en lactantes.
El humo de tercera mano —residuos que quedan en ropa, muebles y paredes— también contiene compuestos carcinógenos y afecta especialmente a los niños pequeños.
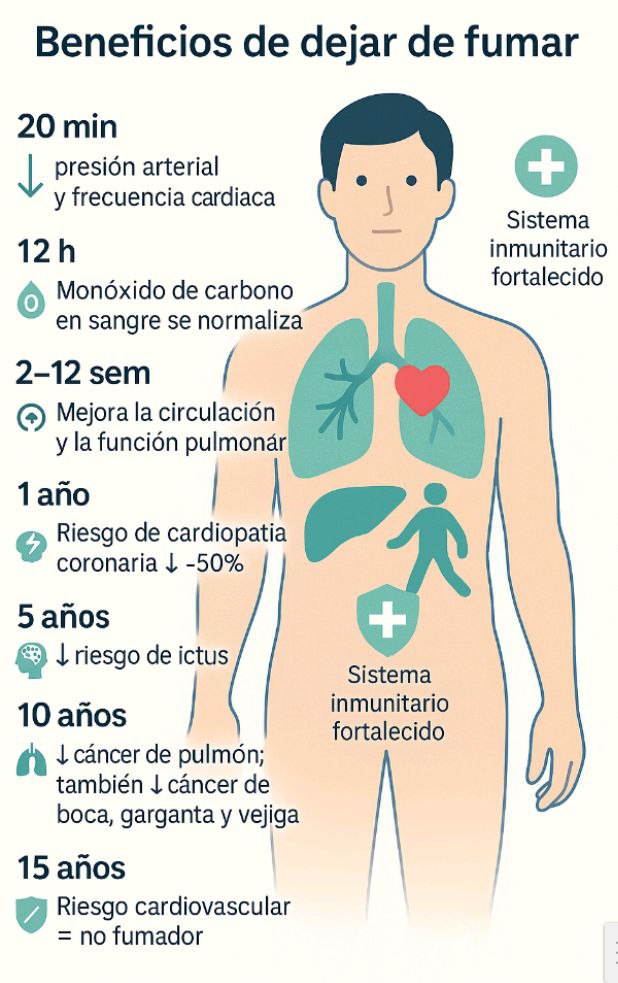
Los beneficios aparecen desde el primer día:
Tiempo desde dejar de fumar | Beneficio fisiológico |
|---|---|
20 minutos | Disminuye la frecuencia cardíaca y la presión arterial. |
12 horas | Se normalizan los niveles de monóxido de carbono en sangre. |
2–12 semanas | Mejora la circulación y la función pulmonar. |
1 año | Se reduce a la mitad el riesgo de infarto. |
5 años | Disminuye el riesgo de cáncer de boca, garganta y vejiga. |
10 años | El riesgo de cáncer de pulmón se reduce a la mitad. |
15 años | El riesgo cardiovascular se iguala al de un no fumador. |
Dejar de fumar a cualquier edad mejora la esperanza y la calidad de vida.
Estrategias efectivas para dejar de fumar
- Asesoramiento médico y psicológico: aumenta hasta 3 veces la probabilidad de éxito.
- Terapia sustitutiva con nicotina (parches, chicles, pastillas): reduce síntomas de abstinencia.
- Fármacos no nicotínicos (bupropión, vareniclina): ayudan a controlar el deseo de fumar.
- Apoyo grupal y programas conductuales: refuerzan la motivación y previenen recaídas.
- Actividad física regular: mejora el ánimo y reduce la ansiedad.
- Técnicas de relajación y mindfulness: efectivas para manejar el estrés sin recurrir al cigarrillo.
- Evitar desencadenantes: alcohol, café o lugares asociados al hábito.
📌 Mensaje clave:
“No se trata solo de dejar un vicio, sino de recuperar libertad, energía y salud.”
Tabaquismo y estilo de vida
El tabaco es incompatible con un estilo de vida saludable.
Su abandono es una de las intervenciones médicas más costo-efectivas: salva vidas, reduce hospitalizaciones y mejora la salud mental.
Integrar el abandono del tabaco dentro de la Medicina del Estilo de Vida implica no solo suprimir un hábito, sino reemplazarlo por conductas positivas:
alimentación real, ejercicio regular, manejo del estrés, sueño adecuado y apoyo social.
En síntesis
El tabaquismo es una adicción compleja, pero reversible.
Cada cigarrillo que no se fuma es una dosis de salud ganada.
El acto de dejar de fumar representa mucho más que abandonar un hábito: es una decisión consciente de vivir mejor y más tiempo.
“Dejar de fumar no es perder algo, es recuperarlo todo.”
1.La Medicina del estilo de vida
La medicina del estilo de vida (Lifestyle Medicine) es hoy reconocida como una disciplina médica basada en la evidencia que integra nutrición, ejercicio, manejo del estrés, calidad del sueño, abandono de tóxicos y fortalecimiento de las relaciones sociales para prevenir, tratar e incluso revertir enfermedades crónicas
No se trata de una alternativa a la medicina convencional, sino de un complemento terapéutico que actúa sobre las causas de la enfermedad y no solo sobre los síntomas.
2.El peso de las enfermedades crónicas
- Las enfermedades no transmisibles (ENT) –cardiovasculares, cáncer, respiratorias crónicas y diabetes– representan el 63% de las muertes globales
- En países desarrollados, más del 70% de la población adulta no cumple con la actividad física mínima recomendada y más de dos tercios presentan sobrepeso u obesidad
- La obesidad, el tabaquismo y el sedentarismo son comparables en riesgo a fumar un paquete diario de cigarrillos en relación con la enfermedad cardiovascula.
3.Evidencia de impacto positivo
Estudios de gran envergadura como el Nurses’ Health Study y el EPIC (European Prospective Investigation into Cancer and Nutrition) muestran que adoptar hábitos simples (peso saludable, ejercicio regular, dieta rica en frutas, verduras y cereales integrales, no fumar) puede reducir hasta:
- 93% de los casos de diabetes,
- 81% de infartos,
- 50% de accidentes cerebrovasculares,
- 36% de cánceres
Incluso cambios modestos, como perder entre un 5-7% del peso corporal, reducen en un 58% el riesgo de desarrollar diabetes en personas con intolerancia a la glucosa
4.Dimensiones del estilo de vida sano
Un estilo de vida integral comprende:
- Alimentación equilibrada: rica en vegetales, frutas, legumbres, cereales integrales y baja en azúcares refinados, grasas trans y carnes procesadas
- Actividad física regular: al menos 150 minutos de ejercicio moderado o 75 minutos intenso por semana, adaptado a cada persona
- Gestión del estrés: técnicas de respiración, meditación, espiritualidad y sentido de propósito
- Sueño reparador: entre 7 y 9 horas de calidad.
- Evitar tóxicos: abandono de tabaco y consumo responsable de alcohol
- Bienestar emocional y social: relaciones saludables, sentido de comunidad y resiliencia ante la adversidad.
5.Retos y oportunidades
A pesar de la evidencia, la implementación de la medicina del estilo de vida enfrenta obstáculos:
- Desfase entre evidencia y práctica clínica: muchos médicos no reciben formación formal en este campo
- Ambiente obesogénico: publicidad de ultraprocesados, sedentarismo inducido por la urbanización y la digitalización.
- Percepción de los pacientes: muchos no identifican la necesidad de cambiar hábitos y subestiman el impacto de pequeñas mejoras
Sin embargo, la tendencia mundial es clara: la OMS, la ONU y las asociaciones médicas promueven la incorporación de estos principios como terapia de primera línea en la prevención y manejo de enfermedades crónicas
Conclusión: la salud está en tus manos
El panorama actual puede parecer desalentador: vivimos en medio de una epidemia global y aparentemente inevitable de enfermedades crónicas que roban años de vida y bienestar.
Sin embargo, la ciencia nos ha mostrado que gran parte de nuestro destino en salud no está escrito en la genética, sino en nuestras decisiones cotidianas. Que nuestros hábitos cotidianos tienen un poder inmenso para transformar nuestra salud.
El estilo de vida es medicina, y cada comida, cada hora de sueño, cada paso y cada respiración consciente son dosis de salud que fortalecen al organismo y previenen la enfermedad.
El mensaje es claro: no hacen falta transformaciones radicales ni sacrificios extremos. La verdadera prevención está en pequeños gestos repetidos a diario: comer alimentos reales, cultivar relaciones sanas, elegir agua en lugar de refresco, caminar en lugar de permanecer sentado, apagar las pantallas para dormir mejor, dormir con el teléfono lejos de la cama, descansar lo suficiente, reír con amigos en lugar de fumar un cigarrillo, llenar el plato de colores naturales, mover el cuerpo con alegría, cultivar relaciones que nutren el alma, manejar el estrés y cuidar nuestro entorno.
Son decisiones simples, repetidas cada día, las que marcan la diferencia. Estos cambios, aunque parezcan sencillos, son capaces de reducir hasta un 80% los infartos y la diabetes tipo 2, y un 30% de los cánceres. Pocas veces en medicina hemos tenido pruebas tan contundentes de que lo que hacemos cada día importa tanto.
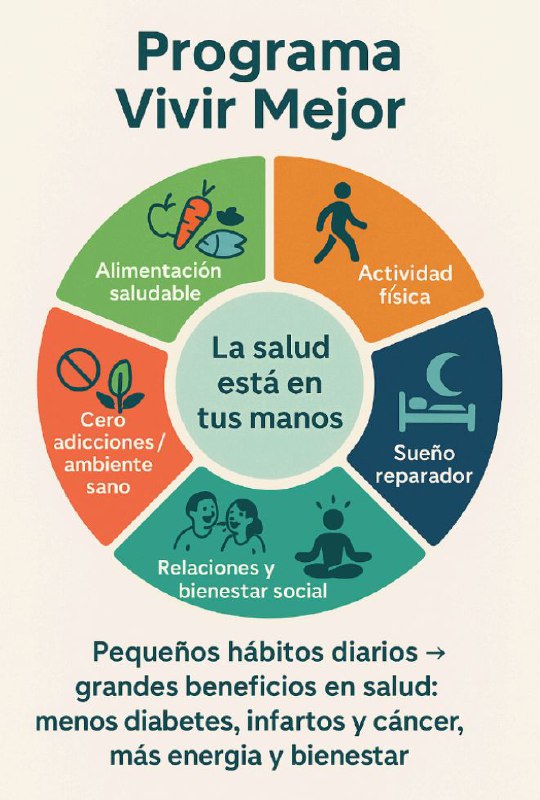
Hoy tenemos en nuestras manos la oportunidad de escribir un futuro distinto, para nosotros y para las generaciones que vienen. El Programa Vivir Mejor no es una receta rígida, sino una invitación a reconectar con lo natural, a elegir con consciencia y a construir salud con cada decisión.
El mensaje final es claro: la salud está en tus manos. Cada elección cuenta. Hoy es el mejor día para comenzar, porque lo que hagamos con nuestro cuerpo y nuestra mente no solo define el presente, sino que dibuja el futuro que queremos vivir.

Bibliografía
- World Health Organization. Global status report on noncommunicable diseases 2014. Geneva: WHO; 2014.
- Ford ES, Bergmann MM, Kröger J, Schienkiewitz A, Weikert C, Boeing H. Healthy living is the best revenge: findings from the European Prospective Investigation Into Cancer and Nutrition–Potsdam study. Arch Intern Med. 2009;169(15):1355–62.
- Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, et al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study. Lancet. 2004;364(9438):937–52.
- Mora Ripoll R. Medicina del estilo de vida: la importancia de considerar todas las causas de la enfermedad. Rev Psiquiatr Salud Ment. 2012;5(1):48–52.
- Kushner RF, Sorensen KW. Lifestyle medicine: the future of chronic disease management. Curr Opin Endocrinol Diabetes Obes. 2013;20(5):389–95.
- Benson H, Proctor W. Relaxation Response. New York: HarperTorch; 2000.
- Chiesa A, Serretti A. Mindfulness-based stress reduction for stress management in healthy people: A review and meta-analysis. J Altern Complement Med. 2009;15(5):593–600.
- Dusek JA, Benson H. Mind-body medicine: a model of the comparative clinical impact of the acute stress and relaxation responses. Minn Med. 2009;92(5):47–50.
- Davidson RJ, McEwen BS. Social influences on neuroplasticity: stress and interventions to promote well-being. Nat Neurosci. 2012;15(5):689–95.
- Vieten C, Astin J. Effects of a mindfulness-based intervention on mindfulness, coping, and well-being in medical and psychology students. J Altern Complement Med. 2008;14(2):123–5.
- Bhasin MK, Dusek JA, Chang BH, Joseph MG, Denninger JW, Fricchione GL, et al. Relaxation response induces temporal transcriptome changes in energy metabolism, insulin secretion and inflammatory pathways. PLoS One. 2013;8(5):e62817.
- Koenig HG. Religion, spirituality, and health: The research and clinical implications. ISRN Psychiatry. 2012;2012:278730.
- Cohen S, Kamarck T, Mermelstein R. A global measure of perceived stress. J Health Soc Behav. 1983;24(4):385–96.
- Watson NF, Badr MS, Belenky G, Bliwise DL, Buxton OM, Buysse D, et al. Recommended amount of sleep for a healthy adult: a joint consensus statement of the American Academy of Sleep Medicine and Sleep Research Society. Sleep. 2015;38(6):843–4.
- Hirshkowitz M, Whiton K, Albert SM, Alessi C, Bruni O, DonCarlos L, et al. National Sleep Foundation’s updated sleep duration recommendations: final report. Sleep Health. 2015;1(4):233–43.
- Cappuccio FP, D’Elia L, Strazzullo P, Miller MA. Sleep duration and all-cause mortality: a systematic review and meta-analysis of prospective studies. Sleep. 2010;33(5):585–92.
- Itani O, Jike M, Watanabe N, Kaneita Y. Short sleep duration and health outcomes: a systematic review, meta-analysis, and meta-regression. Sleep Med. 2017;32:246–56.
- Irwin MR. Why sleep is important for health: a psychoneuroimmunology perspective. Annu Rev Psychol. 2015;66:143–72.
- Luyster FS, Strollo PJ Jr, Zee PC, Walsh JK. Sleep: a health imperative. Sleep. 2012;35(6):727–34.
- Medic G, Wille M, Hemels ME. Short- and long-term health consequences of sleep disruption. Nat Sci Sleep. 2017;9:151–61.
- Kho ZY, Lal SK. The human gut microbiome – A potential controller of wellness and disease. Front Microbiol. 2018;9:1835.
- Valdes AM, Walter J, Segal E, Spector TD. Role of the gut microbiota in nutrition and health. BMJ. 2018;361:k2179.
- Lynch SV, Pedersen O. The human intestinal microbiome in health and disease. N Engl J Med. 2016;375:2369–79.
- Cryan JF, O’Riordan KJ, Cowan CS, Sandhu KV, Bastiaanssen TF, Boehme M, et al. The microbiota–gut–brain axis. Physiol Rev. 2019;99(4):1877–2013.
- Mueed A, Shibli S, Korma SA, et al. Flaxseed bioactive compounds: chemical composition, functional properties, food applications and health benefits-related gut microbes. Foods. 2022;11:3307. doi:10.3390/foods11203307.
- Parikh M, Maddaford TG, Aliani M, et al. Dietary flaxseed as a strategy for improving human health. Nutrients. 2019;11:1171.
- Gutiérrez C, Rubilar M, et al. Flaxseed and gut microbiota interactions. J Sci Food Agric. 2020;100:2727–36.
- Renggli A, et al. Gut epithelial barrier damage caused by dishwasher rinse agents. J Allergy Clin Immunol. 2022;150(5):1035–45.
- Heindel JJ, Blumberg B. Environmental obesogens: mechanisms and controversies. Annu Rev Pharmacol Toxicol. 2019;59:89–106.
- Akdis CA. Does the epithelial barrier hypothesis explain the increase in allergy, autoimmunity and other chronic conditions? Nat Rev Immunol. 2021;21(11):739–51.
- Diamanti-Kandarakis E, et al. Endocrine-disrupting chemicals: an Endocrine Society scientific statement. Endocr Rev. 2009;30(4):293–342.
- Rinninella E, Raoul P, Cintoni M, Franceschi F, Miggiano GA, Gasbarrini A, et al. What is the healthy gut microbiota composition? A changing ecosystem across age, environment, diet, and diseases. Microorganisms. 2019;7(1):14.
- Rippe JM, editor. Lifestyle Medicine. 2nd ed. CRC Press; 2013.
- Sagner M, Katz D, Egger G, Lianov L, Schulz KH, Braman M, et al. Lifestyle medicine potential for reversing a world of chronic disease epidemics: from cell to community. Int J Clin Pract. 2014;68(11):1289–92.
- Brook I. Sinusitis of odontogenic origin. Otolaryngol Head Neck Surg. 2006;135(3):349–55.
- Bachert C, et al. Chronic rhinosinusitis and airway inflammation: the united airway concept. Clin Transl Allergy. 2014;4:1.
- Tonetti MS, et al. Periodontitis and atherosclerotic cardiovascular disease: consensus report. Eur Heart J. 2020;41(7):231–7.
- Gore AC, et al. EDC-2: The Endocrine Society’s Second Scientific Statement on Endocrine-Disrupting Chemicals. Endocr Rev. 2015;36(6):E1–150.
- Trasande L. Exploring regrettable substitution: replacements for BPA, phthalates and other endocrine-disrupting chemicals. Lancet Diabetes Endocrinol. 2017;5(7):475–7.
- World Health Organization. WHO Report on the Global Tobacco Epidemic 2023. Geneva: WHO; 2023.
- U.S. Department of Health and Human Services. The Health Consequences of Smoking—50 Years of Progress: A Report of the Surgeon General. Atlanta, GA: U.S. DHHS; 2014.
- Jha P, Ramasundarahettige C, Landsman V, et al. 21st-Century Hazards of Smoking and Benefits of Cessation in the United States. N Engl J Med. 2013;368(4):341–50.
- Banks E, Joshy G, Weber MF, et al. Tobacco smoking and all-cause mortality in a large Australian cohort study. BMC Med. 2015;13:38.
- GBD 2021 Tobacco Collaborators. Global, regional, and national burden of tobacco use, 1990–2021: a systematic analysis. Lancet Public Health. 2023;8(10):e835–e853.
- Fiore MC, Jaén CR, Baker TB, et al. Treating Tobacco Use and Dependence: 2008 Update. U.S. Department of Health and Human Services; 2008.
- Benowitz NL. Nicotine addiction. N Engl J Med. 2010;362(24):2295–303.
- West R, Raw M, McNeill A, et al. Health-care interventions to promote and assist tobacco cessation: a review of efficacy, effectiveness and affordability. Addiction. 2015;110(6):1045–58.
Dr Ricardo Mendoza
Servicio de endocrinología
- Hospital Vargas de Caracas
- Tecnidiabetes
- Instituto Diagnóstico
Www.drricardomendoza.com
04140857871
IG: @doc.ricardomendoza
