Una guía de acompañamiento para pacientes
Dr. Ricardo Mendoza G.
Médico especialista en Medicina Interna y Endocrinología
Fellow en Tiroidología – Diplomado Universitario en Obesidad
📍 Programa Clínico de Educación en Obesidad y Conducta Alimentaria

ÍNDICE
Introducción
Capítulo 1. Epidemiología de la obesidad: la obesidad en el mundo actual
Capítulo 2. Causas de la obesidad: una visión integral
Capítulo 3. De la balanza a la composición corporal
Capítulo 4. Diagnóstico funcional y estratificación del riesgo
Capítulo 5. Principios del tratamiento interdisciplinario
Capítulo 6. Rol del endocrinólogo: diagnóstico, farmacoterapia y seguimiento
Capítulo 7. Rol del nutricionista: planificación adaptativa y educación alimentaria
Capítulo 8. Rol del psicólogo: intervención cognitivo-conductual y manejo emocional
Capítulo 9. Rol del fisioterapeuta: movimiento, fuerza y funcionalidad
Capítulo 10. Fases del tratamiento interdisciplinario de la obesidad.
Capítulo 11. Casos clínicos integrados y protocolos de trabajo en equipo
Capítulo 12. Recursos para la práctica clínica
Capítulo 13. Políticas públicas y sistemas de prevención de la obesidad
Capítulo 14. Conclusiones: Ciencia, empatía y cambio sostenible
PRIMERA PARTE — COMPRENDER LA OBESIDAD
- Capítulo 1: Epidemiología de la obesidad: la obesidad en el mundo actual
- Capítulo 2: Causas de obesidad: una visión integral
- Capítulo 3: De la balanza a la composición corporal
- Capítulo 4: Diagnóstico funcional y estratificación del riesgo
SEGUNDA PARTE — EL EQUIPO INTERDISCIPLINARIO
- Capítulo 5: Principios del tratamiento integrado
- Capítulo 6: Rol del endocrinólogo: diagnóstico, farmacoterapia y seguimiento
- Capítulo 7: Rol del nutricionista: planificación adaptativa y educación alimentaria
- Capítulo 8: Rol del psicólogo: intervención cognitivo-conductual y manejo emocional
- Capítulo 9: Rol del fisioterapeuta: movimiento, fuerza y ejercicio adaptado
TERCERA PARTE — LAS FASES DEL TRATAMIENTO
- Capítulo 10: Fases del tratamiento interdisciplinario
- Fase I — Preparación y evaluación integral
- Fase II — Reducción del peso corporal
- Fase III — Mantenimiento y prevención de la recaída
CUARTA PARTE — APLICACIÓN CLÍNICA Y HERRAMIENTAS
- Capítulo 11: Casos clínicos integrados y protocolos
- Capítulo 12: Recursos y herramientas para la práctica clínica
QUINTA PARTE — LA PREVENCIÖN DE LA OBESIDAD
- Capítulo 13: Políticas públicas y sistemas de prevención de la obesidad
🩺 Introducción
Este manual está escrito para mis pacientes, quienes enfrentan el desafío de vivir con obesidad y desean comprender mejor su cuerpo, sus emociones y las herramientas que realmente funcionan para alcanzar y mantener un peso saludable.
La obesidad no es un problema de fuerza de voluntad ni una simple cuestión de “comer menos y moverse más”. Es una enfermedad crónica, compleja, influida por factores biológicos, psicológicos, genéticos y sociales. Por eso, tratarla requiere mucho más que una dieta: exige comprensión, acompañamiento y trabajo en equipo.
Las emociones detrás del peso
Quienes viven con obesidad suelen cargar con emociones difíciles: tristeza, frustración, rabia, culpa, vergüenza o miedo. Son sentimientos muy comunes y comprensibles, porque intentar controlar el peso implica enfrentar repetidos esfuerzos, expectativas, juicios externos y, muchas veces, decepciones.
No estás solo en esto. Millones de personas en el mundo están intentando lo mismo: perder peso, mejorar su salud y reencontrarse con su bienestar emocional.
Algunos logran bajar de peso para recuperarlo de nuevo. Es el efecto yoyo. La ciencia muestra que un elevado porcentaje de quienes logran bajar de peso, lamentablemente, recuperan gran parte de ese peso al cabo del primer año, y aún más a los cinco años.
El reto del mantenimiento y las limitaciones de los fármacos
Ese mismo fenómeno ocurre tras suspender los fármacos para bajar de peso. “La pérdida de peso solo se mantiene mientras se administran los medicamentos; una vez que se interrumpe el tratamiento, el peso puede recuperarse”. Esta frase de un editorial de The Lancet (Treating obesity and diabetes: drugs alone are not enough, Vol 403 January 6, 2024) ilustra una realidad evidente. Incluso con los nuevos medicamentos inyectados para el control del peso —como la semaglutida y otros agonistas del receptor GLP-1— se ha observado que, al suspenderlos, los pacientes recuperan cerca de dos tercios del peso perdido en el transcurso de un año. Esto demuestra que la obesidad es una condición crónica y que no existen soluciones mágicas ni definitivas.
La esperanza: un enfoque integral y científico
A pesar de estas dificultades, hay esperanza.
La ciencia ha demostrado que es posible alcanzar y mantener un peso saludable cuando el tratamiento se realiza con un equipo multidisciplinario coordinado, que trabaje contigo de manera integral:
- El médico, que evalúa y trata las condiciones metabólicas y hormonales.
- El nutricionista, que adapta el plan alimentario a tus necesidades reales.
- El psicólogo experto en obesidad, que te ayuda a manejar pensamientos, emociones y conductas relacionadas con la comida y el cuerpo.
- El fisioterapeuta o entrenador especializado, que guía una actividad física segura, placentera y sostenida en el tiempo.
Este enfoque, conocido como Terapia Cognitivo-Conductual para la Obesidad (CBT-OB), fue desarrollado y perfeccionado por el equipo italiano dirigido por Riccardo Dalle Grave, y es actualmente uno de los métodos con mayor evidencia científica publicada en las mejores revistas internacionales.
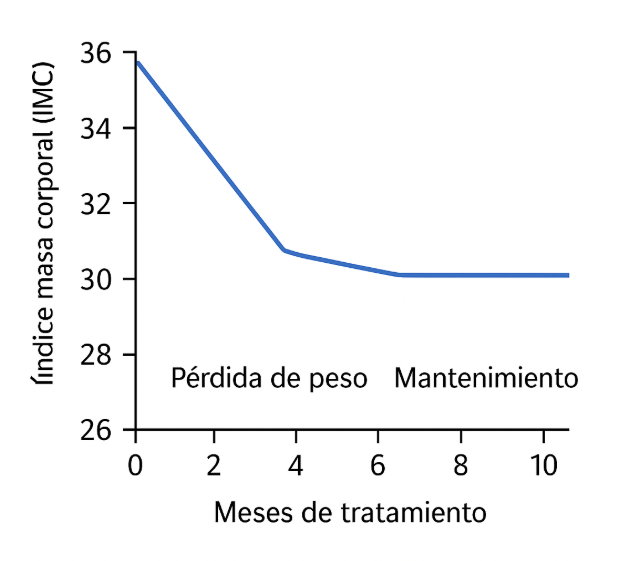
En una amplia población de pacientes, se ha demostrado que permite perder peso de manera gradual y saludable —alrededor de 0,5 kg por semana o 2 kg por mes— hasta perder del 10 al 15% del peso corporal y, lo más importante, mantener esos resultados a largo plazo.
Actualización científica y marco de referencia
Este manual se fundamenta en la evidencia científica más reciente y en las principales guías internacionales para el tratamiento integral de la obesidad, integrando sus recomendaciones en un modelo práctico, interdisciplinario y humanizado.
En especial, incorpora los lineamientos de la Guía de la Asociación Americana de Diabetes (ADA, 2025) sobre obesidad y diabetes mellitus; la Guía Canadiense de Obesidad 2025, que actualiza las recomendaciones de farmacoterapia con base en estudios recientes sobre semaglutida y tirzepatida, y enfatiza el manejo individualizado, la atención centrada en el paciente y la reducción del estigma del peso; así como el nuevo marco europeo de la Asociación para el Estudio de la Obesidad (EASO, 2024–2025), que propone un enfoque fisiopatológico de la obesidad como enfermedad crónica, multifactorial y relapsante, diferenciando entre enfermedad por masa grasa y enfermedad por grasa enferma, y estableciendo algoritmos terapéuticos basados en evidencia para cada complicación metabólica.
Estas guías coinciden en destacar que la obesidad requiere una estrategia combinada y sostenida: cambios conductuales, apoyo psicológico, intervención nutricional, farmacoterapia adecuada y, cuando esté indicado, cirugía metabólica.
El presente manual adopta esa visión, integrándola con el método de la Terapia Cognitivo-Conductual para la Obesidad (CBT-OB) del grupo del Dr. Dalle Grave, cuya efectividad a largo plazo ha sido demostrada en numerosos estudios clínicos.
Así, este texto representa la síntesis entre la ciencia más avanzada y la experiencia clínica, ofreciendo a los pacientes una guía estructurada, validada y accesible para el manejo integral de la obesidad. Su propósito es explicar por qué y cómo se alcanza una pérdida de peso saludable y mantenerla a largo plazo, en el contexto de un acompañamiento médico, psicológico y nutricional continuo.
Un método adaptado a nuestra realidad
Este manual traduce esa experiencia científica a la realidad venezolana, combinando el conocimiento internacional más avanzado con la comprensión de nuestro entorno, nuestros hábitos y nuestras emociones. Aquí encontrarás las bases del método, las herramientas prácticas y la guía para trabajar junto a tu equipo de salud en el proceso de cambio.
Este texto combina rigor científico con un lenguaje claro y práctico, e incorpora herramientas visuales, protocolos de evaluación, guías para la entrevista clínica y recursos para la aplicación en consulta. Su estructura sigue la secuencia lógica del proceso terapéutico: desde la comprensión de las causas hasta la fase de mantenimiento y seguimiento a largo plazo.
La intención final de este trabajo es promover un cambio de paradigma: pasar del juicio al acompañamiento, del control al aprendizaje, del tratamiento fragmentado a la atención integrada.
El control del peso no es una meta estética, sino una expresión de equilibrio biológico y bienestar emocional.
Porque sí es posible bajar de peso de manera saludable, sostenible y humana.
Y este es el camino para lograrlo.
Capítulo 1. La obesidad en el mundo actual
🔹 Resumen
La obesidad es una enfermedad crónica, multifactorial y progresiva que afecta actualmente a una proporción cada vez mayor de la población mundial. Desde 1975, la prevalencia global se ha triplicado y continúa en aumento en todas las regiones y grupos etarios. Más que un problema estético o de voluntad individual, representa una compleja interacción entre factores biológicos, psicológicos, sociales, económicos y ambientales.
Comprender su magnitud y evolución es el primer paso para abordarla con un enfoque integral, interdisciplinario y humano.
🔹 1. Tendencias globales y epidemiología
El estudio colaborativo de la NCD Risk Factor Collaboration (The Lancet, 2017) analizó datos de más de 19 millones de adultos entre 1975 y 2016. Los resultados mostraron que la prevalencia de obesidad en mujeres aumentó de aproximadamente 8 % a 15 %, y en hombres de 5 % a 11 %, lo que representa más del doble en ambos sexos. En el mismo periodo, el índice de masa corporal (IMC) promedio global se incrementó en más de 2 kg/m², evidenciando un cambio sustancial en la composición ponderal de la población adulta mundial.
Según el Atlas Mundial de la Obesidad 2025, el número de adultos con obesidad en el mundo se proyecta que aumentará en más del 115 % entre 2010 y 2030, alcanzando aproximadamente 1.130 millones de personas.
Según esta misma fuente, la situación de Venezuela refleja el rápido incremento de la obesidad observado en América Latina. Se estima que el 54 % de la población adulta presenta exceso de peso (IMC ≥ 25 kg/m²) y aproximadamente el 24 % vive con obesidad (IMC ≥ 30 kg/m²). Para el año 2030, las proyecciones indican que más de 10,5 millones de adultos venezolanos podrían tener sobrepeso u obesidad. Estas cifras posicionan al país entre los de crecimiento más acelerado de la región y evidencian la urgencia de fortalecer las políticas públicas orientadas a la alimentación saludable, la educación nutricional y la promoción de la actividad física a nivel comunitario.
La OMS (2022) reconoce a la obesidad como una de las principales amenazas sanitarias del siglo XXI, por su impacto sobre la carga global de enfermedades no transmisibles: diabetes tipo 2, hipertensión, enfermedades cardiovasculares, osteoartritis y varios tipos de cáncer.
🔹 2. La obesidad como enfermedad crónica y compleja
Antiguamente se consideró a la obesidad como un problema de estilo de vida o falta de disciplina. Hoy, la evidencia científica la define como una enfermedad crónica, recidivante y heterogénea, en la que intervienen factores genéticos, epigenéticos, metabólicos, conductuales, psicológicos y sociales.
Este cambio conceptual implica que la obesidad no se cura, se maneja, del mismo modo que la hipertensión o la diabetes.
El abordaje requiere seguimiento prolongado, acompañamiento interdisciplinario y apoyo continuo para el mantenimiento del cambio de conducta.
🔹 3. De la balanza a la composición corporal
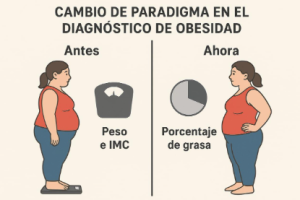
Durante décadas, el diagnóstico de obesidad se sustentó casi exclusivamente en el Índice de Masa Corporal (IMC), una medida sencilla que relaciona el peso con la estatura. Si bien su utilidad epidemiológica es indiscutible, el IMC no distingue entre masa grasa y masa magra, no refleja la distribución del tejido adiposo y no determina cuándo el exceso de grasa se traduce en enfermedad.
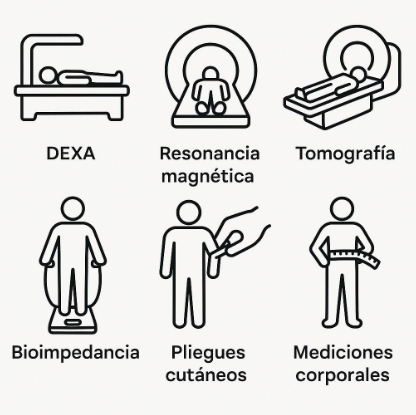
El conocimiento actual ha desplazado el foco de la simple “balanza” hacia la evaluación de la composición corporal y la función metabólica. Este cambio implica analizar cuánta grasa posee una persona, dónde se localiza y cómo afecta el funcionamiento de órganos y sistemas. Así, la valoración clínica incorpora hoy medidas complementarias como el perímetro de cintura, el índice cintura–talla, la proporción de grasa visceral o subcutánea, y en algunos casos técnicas de medición directa como la absorciometría de rayos X (DEXA) o indirecta como la bioimpedancia eléctrica.
Esta aproximación integral permite distinguir entre exceso de peso sin repercusión clínica y obesidad con impacto fisiopatológico, reconociendo que no todo aumento de peso equivale a enfermedad.
Bajo este paradigma, el diagnóstico se orienta a identificar el grado de adiposidad y su consecuencia funcional, priorizando la salud metabólica, cardiovascular y funcional del paciente sobre el número que marca la báscula.
En síntesis, el tránsito “de la balanza a la composición corporal” representa un cambio profundo en la medicina de la obesidad: del conteo de kilos a la evaluación clínica del tejido adiposo y su impacto real en la salud
🔹 4. Factores sociales, económicos y ambientales
El aumento global del peso corporal está estrechamente vinculado al entorno obesogénico.
El acceso fácil a alimentos ultraprocesados, la publicidad dirigida, el bajo costo de las calorías vacías y la urbanización sin espacios para la actividad física son determinantes estructurales del problema.
La OCDE (2019) estimó que la obesidad reduce la esperanza de vida en 2,7 años en promedio y representa un gasto sanitario equivalente al 8,4 % del presupuesto total de salud en los países miembros.
A nivel individual, el estigma y la discriminación por peso agravan el impacto psicológico y reducen la búsqueda de atención médica oportuna.
La obesidad, por tanto, no es una suma de elecciones personales, sino el reflejo de un sistema alimentario y social que promueve el exceso calórico y penaliza la salud.
🔹 5. El impacto clínico y económico global
La obesidad multiplica el riesgo de enfermedades crónicas:
- Diabetes tipo 2: hasta 12 veces más riesgo.
- Hipertensión arterial: 3 veces más riesgo.
- Apnea del sueño, osteoartritis, hígado graso no alcohólico, cánceres hormonodependientes.
Según el World Obesity Atlas 2025 (World Obesity Federation), el impacto económico global del sobrepeso y la obesidad podría alcanzar los 4,32 billones de dólares anuales para el año 2035, lo que representaría aproximadamente un 3 % del producto interno bruto mundial. Estos costos incluyen no solo la atención médica directa, sino también pérdidas por productividad reducida, ausentismo laboral y discapacidades relacionadas con el exceso de adiposidad
🔹 6. Reflexión: una pandemia crónica y silenciosa
La obesidad es una pandemia que se desarrolla sin contagio viral, pero con mecanismos sociales y ambientales de propagación igual de potentes.
Su abordaje exige una visión que trascienda la medicina: comprender que cada paciente es producto de su biología, su historia y su entorno.
Abordar la obesidad desde la endocrinología y la psicología —y en colaboración con la nutrición y la fisioterapia— es una forma de devolverle a la persona el control sobre su salud, con acompañamiento y sin culpa.
🔹 Conceptos clave
- La obesidad es una enfermedad crónica y multifactorial, no un fallo de voluntad.
- El IMC es una herramienta útil pero limitada; la composición corporal y el fenotipo metabólico son hoy la referencia clínica.
- El ambiente obesogénico y los sistemas alimentarios globales son factores determinantes.
- La obesidad impacta la salud física, psicológica y económica de los individuos y las sociedades.
- Requiere tratamiento integral e interdisciplinario sostenido en el tiempo.
🔹 Conclusión
La comprensión de la obesidad como enfermedad crónica marca un antes y un después en la práctica clínica.
Ya no se trata de “bajar de peso”, sino de recuperar la salud y la funcionalidad.
El desafío contemporáneo es pasar del juicio a la comprensión, de la fragmentación al trabajo en equipo, y del enfoque sintomático a una estrategia integral y sostenible.
📚 Referencias bibliográficas — Capítulo 1
- NCD Risk Factor Collaboration (NCD-RisC). Trends in adult body-mass index, 1975–2016. The Lancet. 2017;389(10064):1377-1396.
- World Obesity Federation. World Obesity Atlas 2025. London, UK; 2025. Disponible en: https://data.worldobesity.org/publications/world-obesity-atlas-2025-v6.pdf
- World Health Organization. Obesity and overweight: key facts. WHO; 2023. Disponible en: https://www.who.int/health-topics/obesity
- Organisation for Economic Co-operation and Development (OECD). Overweight and obesity: Health at a Glance 2023. Paris: OECD Publishing; 2023.
- Popkin BM, Corvalan C, Grummer-Strawn LM. Dynamics of the double burden of malnutrition and the changing nutrition reality. The Lancet. 2020;395(10217):65-74.
- Swinburn BA, et al. The global syndemic of obesity, under-nutrition, and climate change. The Lancet Commission; 2019.
- Rubino F, et al. The Lancet Diabetes & Endocrinology Commission: redefining obesity as a disease spectrum—clinical and preclinical obesity. Lancet Diabetes Endocrinol. 2025; Published online Jan 14, 2025. DOI: 10.1016/S2213-8587(24)00316-4.
- Loos RJ & Yeo GSH. The genetics of obesity: from discovery to biology. Nat Rev Genet. 2022; 23: 120–133.
- Garvey WT. Is obesity or adiposity-based chronic disease curable? The set point theory, environment, and second-generation medications. Endocr Pract. 2022; 28(3): 214–222.
- Chait A & den Hartigh LJ. Adipose tissue distribution, inflammation and metabolic consequences, including diabetes and cardiovascular disease. Front Cardiovasc Med. 2020; 7: 22.
- Rosenbaum M & Leibel RL. The role of leptin in human physiology. N Engl J Med. 1999; 341: 913–915.
- Petersen MC & Shulman GI. Mechanisms of insulin action and insulin resistance. Physiol Rev. 2018; 98(4): 2133–2223.
🩺 Capítulo 2. Causas de la obesidad: una visión integral
1. Introducción: una enfermedad de origen biológico y ambiental
Durante décadas, la obesidad se interpretó como un problema de “fuerza de voluntad” o de desequilibrio simple entre lo que se come y lo que se gasta. Este modelo reduccionista ignoró la complejidad de los mecanismos que regulan el peso corporal y estigmatizó a millones de personas.
La obesidad es hoy entendida como una enfermedad crónica y multifactorial que surge de la interacción entre la predisposición genética y la exposición prolongada a un entorno obesogénico.
Los avances genómicos y epigenéticos han demostrado que los genes no determinan la obesidad por sí solos: establecen una susceptibilidad basal, mientras que las modificaciones epigenéticas inducidas por el ambiente (alimentación, estrés, sueño, contaminantes, etc.) actúan sobre los circuitos hipotalámicos de regulación energética, precipitando el fenotipo clínico de obesidad.
Así, el paso de la predisposición genética a la obesidad establecida depende de la plasticidad epigenética del hipotálamo y de los sistemas de recompensa y saciedad modulados por el ambiente alimentario moderno.
2. Factores genéticos: una base predisponente, no determinante
Los estudios de asociación genómica (GWAS) identifican más de 1 000 loci relacionados con la adiposidad y la regulación energética. Sin embargo, su efecto combinado explica solo alrededor del 10–15 % de la variabilidad del IMC, lo que confirma su papel predisponente y no determinante
El trabajo de Chami et al., Nature Medicine 2025, mediante análisis multicaracterístico en más de 450 000 individuos del UK Biobank, reveló 266 variantes genéticas en 205 loci que definen subtipos genéticos de obesidad con trayectorias metabólicas distintas. Algunos grupos de variantes incluso “desacoplan” la adiposidad del riesgo cardiometabólico, lo que sugiere que la susceptibilidad genética se modula por el entorno
Genes como FTO, MC4R, LEPR y BDNF regulan la actividad hipotalámica, la sensación de hambre y la termogénesis. Su expresión está influida por el balance energético y la calidad de la dieta. Así, la genética actúa como base de vulnerabilidad, pero requiere un estímulo ambiental sostenido para expresar la enfermedad.
3. Cambios epigenéticos e hipotalámicos: el puente entre el ambiente y la enfermedad
Los mecanismos epigenéticos (metilación del ADN, modificación de histonas, microARN) median la respuesta adaptativa del sistema nervioso central ante el entorno alimentario moderno.
La exposición crónica a dietas hipercalóricas, sueño irregular, estrés y contaminantes endocrinos altera la expresión de genes que regulan la saciedad (POMC, NPY, AGRP) y la sensibilidad a la leptina e insulina, generando resistencia hipotalámica y disfunción del eje neuroendocrino.
Estos cambios son reversibles en etapas tempranas, pero al cronificarse instauran un “nuevo punto de ajuste” ponderal. En otras palabras, la epigenética del hipotálamo es el verdadero determinante causal de la obesidad: traduce el ambiente obesogénico en una respuesta biológica adaptativa que promueve la ganancia de peso.
4. Determinantes ambientales y sociales
La evidencia de Nature Metabolism 2024 destaca que la epidemia latinoamericana de obesidad no puede explicarse por los genes, sino por los sistemas alimentarios y la inequidad estructural.Entre los factores más influyentes se encuentran:
- Alta exposición a alimentos ultraprocesados: en América Latina más del 55 % de las calorías diarias provienen de productos industrializados.
- Urbanización y sedentarismo: reducción del gasto energético basal y aumento del consumo pasivo.
- Desigualdad económica: menor acceso a alimentos frescos y mayor vulnerabilidad a la publicidad alimentaria.
- Contaminantes ambientales (EDCs): alteran la función hormonal y pueden inducir cambios epigenéticos transgeneracionales.
Como resume Popkin (Nutrition Reviews 2017), la transformación del sistema alimentario global ha sustituido el modelo tradicional de preparación doméstica por un patrón industrializado, con una profunda huella metabólica y ambiental
5. Factores psicológicos y conductuales
El estrés crónico, la privación del sueño y los patrones alimentarios emocionales amplifican la disfunción neuroendocrina.
El exceso de cortisol, la alteración del ritmo circadiano y el hiperestímulo dopaminérgico inducido por alimentos hipersabrosos refuerzan los circuitos del recompensa-apetito, perpetuando la hiperfagia.
Estos mecanismos, aunque de naturaleza conductual, interactúan con la epigenética hipotalámica, cerrando el círculo entre biología y ambiente.
6. Conclusión
La obesidad debe entenderse como una enfermedad del ambiente sobre un terreno genéticamente susceptible.
Los genes predisponen, pero los factores epigenéticos —especialmente los inducidos por el entorno alimentario y social— son los verdaderos desencadenantes causales.
Esto redefine el modelo terapéutico: la prevención debe enfocarse en modificar el ambiente obesogénico (sistemas alimentarios, entornos urbanos y psicosociales) y proteger la programación metabólica temprana.

📚 Referencias bibliográficas — Capítulo 2
- Chami N et al. Genetic subtyping of obesity reveals biological insights into the uncoupling of adiposity from its cardiometabolic comorbidities. Nature Medicine. 2025; doi:10.1038/s41591-025-03931-0.
- Loos RJF, Yeo GSH. The genetics of obesity: from discovery to biology. Nat Rev Genet. 2022; 23:120-133.
- Silventoinen K et al. The genetic and environmental influences on adult BMI. Int J Obes. 2020; 44:2604-2612.
- Ferreira SRG, Macotela Y, Velloso LA, Mori MA. Determinants of obesity in Latin America. Nature Metabolism. 2024; 6(2): 134–157.
- Popkin BM. Relationship between shifts in food system dynamics and acceleration of the global nutrition transition. Nutr Rev. 2017; 75(2):73–82.
- Rubino F et al. The Lancet Diabetes & Endocrinology Commission: redefining obesity as a disease spectrum—clinical and preclinical obesity. Lancet Diabetes Endocrinol. 2025.
- Petersen MC, Shulman GI. Mechanisms of insulin action and insulin resistance. Physiol Rev. 2018; 98(4):2133-2223.
⚖️ Capítulo 3. De la balanza a la composición corporal
1) ¿Por qué no alcanza con la balanza?
La balanza solo dice cuánto pesas, no de qué está hecho tu cuerpo. Dos personas con el mismo peso pueden ser muy distintas: una con más músculo y menos grasa (mejor salud metabólica) y otra con más grasa, sobre todo en el abdomen (mayor riesgo).
Mensaje clave: tu salud no depende solo de los kilos, sino de la cantidad y de la distribución de la grasa.
2) Lo que miramos hoy: composición corporal
Cuando hablamos de composición corporal nos referimos a:
- Masa grasa: la “grasa” del cuerpo.
- Masa magra: músculo y órganos.
- Hueso.
Nos importa especialmente dónde se acumula la grasa:
- Grasa subcutánea (debajo de la piel): menos riesgosa.
- Grasa visceral (dentro del abdomen, rodeando órganos): más riesgosa para diabetes, hipertensión y corazón.
- Grasa ectópica (en hígado, músculo, etc.): también aumenta el riesgo.
3) ¿Cómo lo medimos?
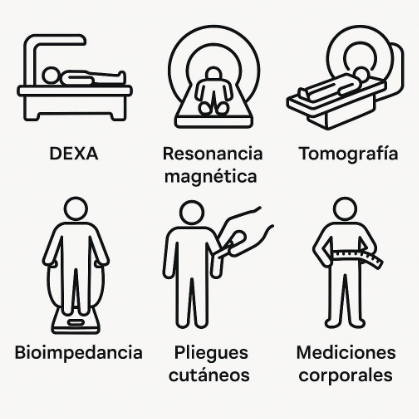
En la consulta podemos combinar varias herramientas según el caso y la disponibilidad:
- Cintura y relación cintura–talla: rápidas y útiles para estimar grasa abdominal.
- Bioimpedancia (BIA): estima porcentaje de grasa y masa muscular en minutos.
- DEXA: estudio más preciso que separa grasa, músculo y hueso por regiones.
- Pliegues cutáneos: técnica simple con plicómetro (requiere entrenamiento).
Lo importante: cualquiera de estas pruebas nos dice más que el peso o el IMC sobre tu salud real.
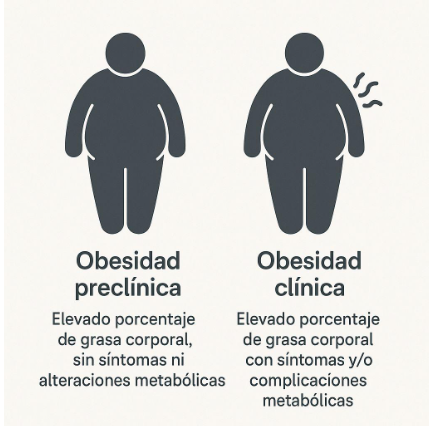
4) Obesidad “preclínica” vs. “clínica”
- Obesidad preclínica: hay exceso de grasa (sobre todo en abdomen) pero aún no vemos consecuencias claras en análisis, presión arterial o azúcar. Es la mejor etapa para prevenir.
- Obesidad clínica: el exceso de grasa ya afecta la salud (azúcar alta, presión arterial elevada, hígado graso, apnea del sueño, etc.). Aquí necesitamos un plan más intensivo.
Meta del equipo de salud: detectarte antes de las complicaciones, y si ya existen, revertir riesgos y mejorar tu calidad de vida.
5) Un marcador útil: “adiposidad disfuncional”
No toda la grasa se comporta igual. Cuando el tejido adiposo “pierde su buena función” (se inflama, se vuelve rígido y ocupa el abdomen), aumenta el riesgo cardiometabólico. Para aproximarnos a esto en la práctica usamos índices que combinan cintura, triglicéridos y HDL.
Tu médico puede explicarte si conviene calcular alguno de estos marcadores funcionales de la grasa para ajustar tu plan.
Traducción práctica: no buscamos “bajar a toda costa” el número de la balanza, sino recuperar la buena función del tejido adiposo y aumentar/defender tu masa muscular.
6) En resumen
- La balanza no cuenta toda la historia.
- Miramos grasa total y dónde se ubica, además de tu músculo.
- Hay obesidad preclínica (sin daño aparente) y clínica (con impacto en salud). Detectar temprano cambia el pronóstico.
- Nuestro objetivo es mejorar tu salud metabólica y tu función, no perseguir un número único en la balanza.
- Pequeños cambios sostenidos vencen a las dietas “relámpago”.
📚 Referencias bibliográficas — Capítulo 3
- Rubino F, et al. The Lancet Diabetes & Endocrinology Commission: redefining obesity as a disease spectrum—clinical and preclinical obesity. Lancet Diabetes Endocrinol. 2025.
- Reyes-Barrera J, Sainz-Escárrega VH, Medina-Urritia AX, et al. Dysfunctional adiposity index as a marker of adipose tissue morpho-functional abnormalities and metabolic disorders in apparently healthy subjects. Adipocyte. 2021;10(1):142-152.
- Frühbeck G, et al. Mechanisms of adipose tissue dysfunction in obesity. Nat Rev Endocrinol. 2022;18(4):227–243.
- Petersen MC, Shulman GI. Mechanisms of insulin action and insulin resistance. Physiol Rev. 2018;98(4):2133-2223.
- Loos RJF, Yeo GSH. The genetics of obesity: from discovery to biology. Nat Rev Genet. 2022; 23:120–133.
- Popkin BM. Relationship between shifts in food system dynamics and acceleration of the global nutrition transition. Nutr Rev. 2017;75(2):73–82.
🩺 Capítulo 4. Diagnóstico funcional y estratificación del riesgo
1.Introducción: del peso corporal a la función metabólica
Durante muchos años, la obesidad se diagnosticó simplemente por el índice de masa corporal (IMC), una medida útil en estudios poblacionales pero limitada en la práctica clínica.
Hoy sabemos que dos personas con el mismo IMC pueden tener riesgos metabólicos y funcionales completamente distintos.
El nuevo paradigma —respaldado por la Lancet Diabetes & Endocrinology Commission 2025— propone pasar de un diagnóstico basado en la cantidad de grasa a uno centrado en su función y sus consecuencias sistémicas.
El punto de quiebre no es el peso, sino cuándo el tejido adiposo deja de cumplir su rol fisiológico y empieza a enfermar al organismo.
👉 En otras palabras: la obesidad no se define solo por exceso de grasa, sino por adiposidad disfuncional y deterioro de la salud.
2.Dimensiones del diagnóstico funcional
El diagnóstico moderno de obesidad se apoya en múltiples dimensiones que, al integrarse, permiten establecer el riesgo global del paciente.
Cada dimensión responde a una pregunta clínica específica:
Dimensión | Qué evalúa | Herramientas recomendadas |
|---|---|---|
Antropométrica | Magnitud del exceso ponderal y distribución de grasa | IMC, perímetro de cintura, relación cintura/talla |
Composición corporal | Cantidad de masa grasa y masa magra; grasa visceral | Bioimpedancia, DEXA, ultrasonido hepático |
Funcional metabólica | Sensibilidad a la insulina, perfil lipídico y hormonal | HOMA-IR, TG/HDL, adiponectina/leptina, DAI |
Cardiovascular y hepática | Efectos orgánicos del exceso graso | PA, perfil hepático, ecografía abdominal |
Psicológica y conductual | Relación con la comida, adherencia, factores emocionales | Entrevista CBT-OB, escalas de alimentación emocional |
Física y funcional | Movilidad, fuerza y capacidad cardiorrespiratoria | Test de marcha, “sit-to-stand”, dinamometría |
🧠 Idea central: diagnosticar obesidad es medir función, no solo tamaño.
- Indicadores antropométricos y metabólicos complementarios
- a) Relación cintura/talla
Un cociente > 0.5 indica riesgo metabólico significativo, incluso con IMC normal.
- b) Índice de adiposidad visceral (VAI)
Combina perímetro de cintura, triglicéridos y HDL-C para estimar grasa visceral.
- c) Índice de adiposidad disfuncional (DAI)
El Dysfunctional Adiposity Index (Reyes-Barrera et al., Adipocyte 2021) estima la pérdida de función metabólica del tejido adiposo mediante IMC, cintura, TG y HDL-C.
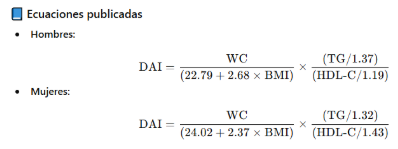
✅ Variables:
- WC = circunferencia de cintura (cm)
- BMI = IMC (kg/m²)
- TG = triglicéridos (mmol/L)
- HDL-C = colesterol HDL (mmol/L)
(Si los lípidos se expresan en mg/dL, deben convertirse a mmol/L: TG ÷ 88.57 y HDL-C ÷ 38.67).
📈 Puntos de corte y correlaciones
- Valor ≥ 1.065 → mayor probabilidad de:
- Diabetes (+96 %)
- NAFLD (+157 %)
- Aterosclerosis subclínica (+74 %)
- Hipertensión (+44 %)
- Correlación significativa con:
- Índice HOMA-IR (r ≈ 0.45–0.48)
- Relación leptina/adiponectina (r ≈ 0.42)
- Grado de inflamación subclínica (IL-6, hs-CRP).
💡 El DAI identifica obesidad metabólicamente activa incluso en personas “aparentemente sanas”.
4.Estratificación clínica: el sistema EOSS 2024
El Edmonton Obesity Staging System (EOSS), actualizado en 2024, clasifica la obesidad según su impacto metabólico, físico y psicológico, más allá del IMC:
Nivel | Descripción clínica | Ejemplo |
|---|---|---|
0 | Sin factores de riesgo ni limitaciones funcionales | IMC > 30 sin alteraciones metabólicas |
1 | Riesgo leve o subclínico | TG elevados o HbA1c en límite |
2 | Enfermedad establecida pero compensada | Diabetes tipo 2 controlada, HTA moderada |
3 | Complicaciones severas o daño orgánico | Cardiopatía, NASH, apnea severa |
4 | Discapacidad funcional o pérdida de autonomía | Dependencia física o social |
🔹 Ventaja clínica: el EOSS permite definir la intensidad del tratamiento interdisciplinario, desde prevención conductual (EOSS 0–1) hasta intervención farmacológica o quirúrgica (EOSS 3–4).
5.Clasificación práctica: de la obesidad preclínica a la clínica
Etapa | Características clave | Objetivo terapéutico principal |
|---|---|---|
Obesidad preclínica | Exceso de grasa sin alteraciones metabólicas ni funcionales. | Prevención, educación y ajuste conductual temprano. |
Obesidad clínica leve/moderada | Primeras disfunciones metabólicas (DAI > 1.0, TG/HDL > 3). | CBT-OB estructurada, farmacoterapia selectiva, reentrenamiento físico. |
Obesidad clínica avanzada | Complicaciones sistémicas, inflamación persistente, limitación funcional. | Abordaje interdisciplinario intensivo, posible cirugía metabólica. |
🩺 La clasificación funcional permite decidir el nivel de intervención y pronóstico, integrando biología, conducta y entorno.
6.Comunicación diagnóstica centrada en el paciente
El diagnóstico de obesidad debe presentarse sin estigma y con foco en salud, no en culpa.
Claves para la conversación clínica:
- Se usa lenguaje neutro: “exceso de grasa corporal que afecta tu metabolismo”, no “sobrepeso”.
- Se explica que la obesidad es una enfermedad crónica tratable.
- Se refuerza la idea de autoeficacia y alianza terapéutica, pilares del modelo CBT-OB.
- Se establecen metas compartidas: mejor sueño, energía, movilidad y análisis de laboratorio.
Este enfoque facilita la transición hacia el tratamiento interdisciplinario del Capítulo 5.
7.Conclusiones
- El IMC aislado ya no basta: el diagnóstico debe integrar estructura, función y riesgo.
- Herramientas como el DAI y el EOSS permiten detectar precozmente la adiposidad disfuncional.
- La distinción entre obesidad preclínica y clínica guía la intensidad del tratamiento y mejora resultados.
- Diagnosticar es el primer paso terapéutico: comprender la fisiología del paciente abre la puerta a su recuperación integral.
📚 Referencias bibliográficas — Capítulo 4
- Rubino F, et al. The Lancet Diabetes & Endocrinology Commission: redefining obesity as a disease spectrum—clinical and preclinical obesity. Lancet Diabetes Endocrinol. 2025.
- Reyes-Barrera J, et al. Dysfunctional adiposity index as a marker of adipose tissue morpho-functional abnormalities and metabolic disorders in apparently healthy subjects. Adipocyte. 2021;10(1):142-152.
- Sharma AM, Kushner R. The Edmonton Obesity Staging System update 2024. Obes Rev. 2024; 25:e13612.
- Frühbeck G, et al. Mechanisms of adipose tissue dysfunction in obesity. Nat Rev Endocrinol. 2022;18(4):227-243.
- Loos RJF, Yeo GSH. The genetics of obesity: from discovery to biology. Nat Rev Genet. 2022;23: 120-133.
- World Health Organization. Obesity and overweight: key facts. WHO; 2024.
🧠 Capítulo 5. Principios del tratamiento interdisciplinario
1. Introducción: del enfoque fragmentado al modelo integrador
Durante décadas, la obesidad se trató como un problema aislado: la “dieta”, el “ejercicio” o, más recientemente, el “fármaco”.
Sin embargo, esta visión reduccionista no logró resultados sostenibles.
La evidencia clínica demuestra que la obesidad es una enfermedad crónica y multifactorial que requiere un abordaje continuo, coordinado y personalizado.
El Lancet Commission 2025 y Riccardo Dalle Grave coinciden:
“Tratar la obesidad solo con fármacos es insuficiente; debemos acompañar al paciente a cambiar su relación con la comida, el cuerpo y el movimiento.”
Así nace el tratamiento interdisciplinario, donde endocrinólogo, nutricionista, psicólogo y fisioterapeuta trabajan bajo un mismo marco: la Terapia Cognitivo-Conductual para la Obesidad (CBT-OB).
2.Fundamentos del tratamiento interdisciplinario
La CBT-OB entiende que el exceso de grasa corporal no es solo un desbalance energético, sino el resultado de interacciones biológicas, conductuales y ambientales.
Por eso el tratamiento se organiza en tres fases complementarias:
- Fase conductual inicial
- Autorregistro diario de alimentación, actividad, sueño y emociones.
- Identificación de disparadores y hábitos automáticos.
- Entrenamiento en autorregulación y planificación.
- Fase cognitiva
- Revisión de creencias disfuncionales (“todo o nada”, “ya fracasé”).
- Trabajo sobre imagen corporal y autoestima.
- Desarrollo de flexibilidad mental y autocompasión.
- Fase de mantenimiento
- Consolidación de hábitos.
- Prevención de recaídas.
- Construcción de una identidad saludable y autónoma.
🧩 No se trata de “bajar de peso”, sino de “aprender a vivir en equilibrio metabólico y emocional”.
3.Objetivos terapéuticos realistas y medibles
El tratamiento debe orientarse a mejorar la salud, no a perseguir un número en la balanza.
Los objetivos son personalizados y clínicamente relevantes:
- Reducir 5-10 % del peso corporal inicial o normalizar parámetros metabólicos (presión arterial, glucosa, triglicéridos).
- Mejorar movilidad, energía y calidad del sueño.
- Disminuir medicación antihipertensiva o hipoglucemiante.
- Recuperar funcionalidad y bienestar psicológico.
El éxito se mide por cambios sostenibles, no por la rapidez del descenso.
4.Rol del paciente: protagonista del proceso
El paciente no es un receptor pasivo, sino el agente principal del cambio.
El equipo guía, enseña y acompaña, pero la práctica diaria ocurre en la vida real del paciente.
Herramientas centrales:
- Autorregistro: detectar patrones y aprender de ellos.
- Autopesaje consciente: seguimiento sin obsesión.
- Autoevaluación: reconocer logros y obstáculos sin culpa.
🧠 La adherencia se construye con comprensión y entrenamiento, no con imposición.
5.Coordinación del equipo interdisciplinario
La eficacia del tratamiento depende de la coherencia del mensaje terapéutico.
Cada profesional cumple un rol definido, pero comparte los mismos principios conductuales y objetivos de salud.
Profesional | Rol principal | Enfoque dentro del CBT-OB |
|---|---|---|
Endocrinólogo | Diagnóstico médico, farmacoterapia y seguimiento metabólico. | Reforzar autorregulación y motivación, ajustar fármacos sin romper hábitos. |
Nutricionista | Educación alimentaria, planificación flexible y adaptativa. | Promover conciencia alimentaria, saciedad y autocontrol. |
Psicólogo | Intervención cognitivo-conductual y manejo emocional. | Reestructurar pensamientos, entrenar habilidades de afrontamiento. |
Fisioterapeuta | Prescripción del movimiento, fuerza y funcionalidad. | Recuperar movilidad, prevenir dolor, aumentar autoeficacia física. |
🧩 El lenguaje del equipo debe ser uno solo: el del cambio conductual empático y estructurado.
6.Obstáculos frecuentes y estrategias para superarlos
Desafío clínico | Respuesta terapéutica CBT-OB |
|---|---|
Falta de adherencia | Análisis funcional del contexto; eliminar culpa, identificar barreras. |
Desmotivación | Revisar metas y celebrar progresos parciales. |
Recaídas | Enfoque de “aprendizaje”, no de “fracaso”; reentrenar estrategias. |
Falta de coordinación profesional | Comunicación continua y reuniones de caso interdisciplinarias. |
💬 Dalle Grave enseña que toda recaída es información valiosa para el siguiente intento, no un retroceso.
7.Filosofía del tratamiento: del control a la competencia
El objetivo no es “controlar el peso”, sino ser competente para cuidar la propia salud.
El control se impone; la competencia se entrena.
Cuando el paciente se convierte en experto de sí mismo, la balanza deja de gobernar su bienestar.
“El éxito en el tratamiento de la obesidad ocurre cuando la persona se siente libre, no vigilada.”
— R. Dalle Grave, 2022
8.Conclusión
El tratamiento interdisciplinario de la obesidad es un proceso de educación, acompañamiento y cambio profundo.
Cada consulta, cada registro y cada diálogo fortalecen la autonomía del paciente.
La clave no está en la restricción, sino en la comprensión y reentrenamiento de los comportamientos que sostienen la salud.
El camino no se mide en kilos, sino en metabolismo recuperado, funcionalidad ganada y autoestima restablecida.

Disciplinas:
- Endocrinología: diagnóstico y farmacoterapia
- Nutrición: planificación y educación alimentaria
- Psicología: terapia cognitivo-conductual y manejo emocional
- Fisioterapia: movimiento, fuerza y funcionalidad
📚 Referencias bibliográficas — Capítulo 5
- Dalle Grave R. Treating Obesity with Personalized Cognitive Behavioral Therapy. Springer International Publishing; 2018.
- Dalle Grave R, Calugi S, et al. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Obesity. 2016.
- Dalle Grave R. Enhanced Cognitive Behavior Therapy for Eating Disorders. Cham (Switzerland): Springer Nature Switzerland AG; 2022.
- Dalle Grave R. Personalized cognitive-behavioural therapy for obesity (CBT-OB): theory, strategies and procedures. BioPsychoSocial Medicine. 2020;14:5.
- Dalle Grave R. Intensive Cognitive Behavioural Treatment for Eating Disorders. European Psychiatric Review. 2011;4(1):xx–x.
- Dalle Grave R. Personalized multistep cognitive behavioral therapy for obesity. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 2017.
- Montesi L, El Ghoch M, Brodosi L, Calugi S, Marchesini G, Dalle Grave R. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 2022.
- Dalle Grave R, Calugi S, Centis E, El Ghoch M, Marchesini G. A Randomized Trial of Energy-Restricted High-Protein Versus High-Carbohydrate, Low-Fat Diet in Morbid Obesity. Obesity (Silver Spring). 2013; 21:1774–1781. doi:10.1002/oby.20320
- Dalle Grave R, Sartirana M, et al. Shape-Up Program: community-based CBT for weight management. Nutrients. 2021.
- Rubino F, et al. The Lancet Diabetes & Endocrinology Commission: redefining obesity as a disease spectrum. Lancet Diabetes Endocrinol. 2025.
- WHO. Obesity and overweight: key facts. Geneva; 2024.
⚕️ Capítulo 6. Rol del endocrinólogo: diagnóstico, farmacoterapia y seguimiento
1.Introducción: del control metabólico al acompañamiento integral
El endocrinólogo es el coordinador clínico del proceso terapéutico de la obesidad.
Durante décadas, la práctica se centró en “normalizar cifras”, pero hoy la función del endocrinólogo va mucho más allá: debe integrar biología, conducta y educación sanitaria.
La Guía ADA 2025 y el Lancet Diabetes & Endocrinology Commission 2025 coinciden en un nuevo paradigma:
“Tratar la obesidad solo con fármacos es insuficiente. Se requiere un abordaje crónico, empático y multidisciplinario.”
El endocrinólogo lidera la evaluación funcional, dirige la farmacoterapia y acompaña al paciente en la autorregulación, dentro del marco CBT-OB (Cognitive Behavioral Therapy for Obesity) propuesto por Riccardo Dalle Grave.
2.Evaluación endocrinológica inicial
El primer paso del tratamiento es conocer cómo funciona el cuerpo del paciente, no solo cuánto pesa.
El endocrinólogo evalúa el tejido adiposo como órgano endocrino y determina su grado de disfunción metabólica.
- a) Historia clínica dirigida
- Evolución del peso y antecedentes familiares.
- Calidad del sueño, fármacos previos, conducta alimentaria y niveles de actividad física.
- Signos de insulinorresistencia (acantosis, hiperandrogenismo, hipotiroidismo, etc.).
- b) Examen físico enfocado
- Distribución de la grasa corporal (androide vs. ginecoide).
- Medición de circunferencia de cintura y relación cintura/talla (>0.5 indica riesgo).
- Evaluación del tono muscular y signos de sarcopenia.
- c) Estudios de laboratorio recomendados
Según ADA 2025 y EASO 2024:
- Glucosa, insulina y HbA1c (HOMA-IR).
- Perfil lipídico completo (TG, HDL, LDL, colesterol total).
- TSH, T4 libre, cortisol, testosterona libre, SHBG (si procede).
- Enzimas hepáticas, ácido úrico y creatinina.
- Marcadores funcionales: TG/HDL, DAI, relación adiponectina/leptina.
🧠 El endocrinólogo no solo diagnostica: clasifica el riesgo metabólico y decide el nivel de intervención interdisciplinaria.
3.Evaluación avanzada: bioimpedancia InBody 270
En el consultorio, el equipo InBody 270 permite analizar en minutos la composición corporal del paciente con alta precisión clínica.
Su utilidad va mucho más allá del porcentaje de grasa:
Parámetro | Interpretación clínica |
|---|---|
Masa grasa total (%) | Permite identificar exceso de grasa relativa incluso con IMC normal. |
Masa muscular esquelética (kg) | Detecta sarcopenia, elemento clave en resistencia insulínica. |
Grasa visceral (score 1–20) | Correlaciona con riesgo cardiometabólico y DAI. |
Balance segmentario | Diferencia grasa y músculo por extremidades, útil para prescribir ejercicio. |
Tasa metabólica basal (TMB) | Ayuda a individualizar metas calóricas y farmacoterapia. |
👉 El InBody 270 permite distinguir entre pérdida de grasa y pérdida de músculo durante el tratamiento, orientando decisiones médicas y nutricionales.
Además, su seguimiento seriado facilita educar al paciente visualmente, reforzando su motivación.
4.Índice de Disfunción del Tejido Adiposo (DAI)
El Dysfunctional Adiposity Index (DAI) es un marcador clínico validado para estimar la capacidad funcional del tejido adiposo, propuesto por Reyes-Barrera et al., Adipocyte, 2021.
Fórmulas originales
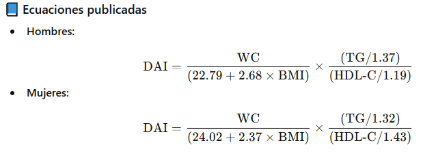
✅ Variables:
- WC = circunferencia de cintura (cm)
- BMI = IMC (kg/m²)
- TG = triglicéridos (mmol/L)
- HDL-C = colesterol HDL (mmol/L)
(Si los lípidos se expresan en mg/dL, deben convertirse a mmol/L: TG ÷ 88.57 y HDL-C ÷ 38.67).
Interpretación clínica del DAI
- DAI < 1.00 → adiposidad funcional.
- DAI 1.00–1.06 → disfunción incipiente (etapa preclínica).
- DAI ≥ 1.065 → adiposidad disfuncional establecida, alto riesgo de:
- Diabetes tipo 2 (+96 %)
- Hígado graso no alcohólico (+157 %)
- Aterosclerosis subclínica (+74 %)
- Hipertensión arterial (+44 %)
El DAI se correlaciona con el tamaño de adipocitos, niveles de leptina, adiponectina y marcadores inflamatorios.
Su uso conjunto con la bioimpedancia permite detectar obesidad metabólicamente activa aun con peso “normal”, redefiniendo la prevención endocrinológica.
🧠 Nota clínica y de validación:
El punto de corte DAI ≥ 1.065 fue determinado por Reyes-Barrera et al., Adipocyte (2021) mediante análisis ROC como el umbral óptimo para disfunción adipocitaria.
Los rangos intermedios (1.00–1.06) no fueron definidos en el estudio original, pero se utilizan en la práctica clínica reciente (Reyes-Barrera, 2023; Sánchez-Gómez, 2024) como una zona de riesgo metabólico incipiente, útil para detectar obesidad preclínica o metabólicamente activa.
Se recomienda interpretar el DAI siempre junto a parámetros de composición corporal (InBody 270) y perfil lipídico.
Cuadro comparativo: evaluación clásica vs. evaluación avanzada
Aspecto | Evaluación clásica | Evaluación avanzada (InBody + DAI) |
|---|---|---|
Peso / IMC | Estimación global del exceso ponderal. | Solo como parámetro referencial. |
Composición corporal | No disponible. | Cuantifica masa grasa, músculo y grasa visceral. |
Riesgo metabólico | Basado en glucosa y lípidos. | Detecta disfunción adipocitaria precoz. |
Seguimiento | Por peso corporal. | Por calidad del descenso (grasa vs. músculo). |
Educación del paciente | Limitada. | Visual, motivadora y personalizada. |
🧩 El endocrinólogo moderno evalúa la función del adipocito, no solo su cantidad.
5.Estratificación terapéutica y farmacoterapia
La decisión farmacológica debe basarse en la estratificación funcional del riesgo (EOSS) y en las guías ADA, JACC y EASO 2024–2025.
EOSS | Objetivo principal | Intervención médica |
|---|---|---|
0–1 | Prevención y educación | Intervención conductual y nutricional (CBT-OB). |
2 | Control metabólico inicial | Farmacoterapia si IMC ≥ 30 o ≥ 27 + comorbilidades. |
3–4 | Reducción de riesgo CV/metabólico | Farmacoterapia intensiva + evaluación quirúrgica. |
Principios farmacológicos
- Prescribir con propósito, no con ansiedad por la balanza.
- Asociar cada medicamento con una meta funcional (glucosa, triglicéridos, apetito, saciedad).
- Mantener la farmacoterapia como parte de un plan cognitivo-conductual continuo.
6.Seguimiento estructurado
Durante la fase activa:
- Controles cada 4–6 semanas con InBody 270 y revisión de DAI.
- Reevaluación metabólica trimestral.
- Ajuste de fármacos y metas conductuales.
Durante mantenimiento:
- Controles cada 3–6 meses.
- Refuerzo del autorregistro, educación nutricional y ejercicio terapéutico.
💬 El seguimiento endocrinológico debe ser dinámico, educativo y centrado en la función, no en el peso.
7.Integración con el modelo CBT-OB
El endocrinólogo, dentro del equipo CBT-OB, es el nexo entre biología y conducta:
- Traduce los resultados del InBody y DAI al lenguaje del cambio (“tu grasa visceral bajó, tu músculo se mantiene”).
- Refuerza logros, reformula expectativas y enseña autocompasión terapéutica.
- Usa la evidencia clínica como motivación, no como juicio.
🧠 Cada resultado es una oportunidad para fortalecer la autoeficacia del paciente.
8.Conclusión
El endocrinólogo moderno no es solo un regulador de hormonas, sino un educador metabólico.
Su función es transformar datos en decisiones, y decisiones en aprendizajes duraderos.
La integración de herramientas como InBody 270 y DAI marca el paso de la endocrinología clásica a la medicina metabólica personalizada: una práctica centrada en la función, la evidencia y la empatía.
“No tratamos el peso, tratamos la biología del cambio.”
— Adaptado de R. Dalle Grave, 2022
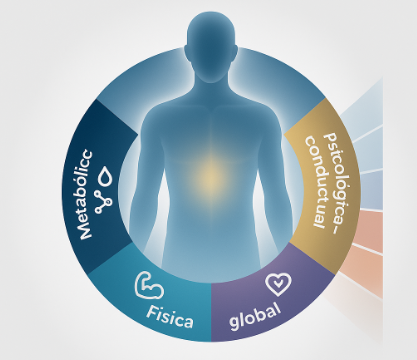
Figura. Rol del endocrinólogo: diagnóstico, farmacoterapia y seguimiento. El endocrinólogo coordina la integración entre el diagnóstico metabólico, la farmacoterapia personalizada y el seguimiento clínico continuo, dentro del equipo interdisciplinario para el control del peso.
📚 Referencias bibliográficas — Capítulo 6
- Dalle Grave R. Treating Obesity with Personalized Cognitive Behavioral Therapy. Springer; 2018.
- Dalle Grave R, Calugi S, et al. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Obesity. 2016.
- ADA. Standards of Care in Diabetes — Section on Obesity and Weight Management. 2025.
- EASO. European Guidelines for Obesity Management. 2024.
- JACC. ACC Consensus on Obesity and Cardiometabolic Risk. 2025.
- Reyes-Barrera J, et al. Dysfunctional adiposity index as a marker of adipose tissue morpho-functional abnormalities. Adipocyte. 2021.
- Guía de interpretación del informe InBody 270. Pro. 2025.
- Dalle Grave R. Terapia cognitivo-conductual reforzada para la obesidad. 2022.
🍎 Capítulo 7. Rol del nutricionista: planificación adaptativa y educación alimentaria
1.Introducción: del menú prescrito al aprendizaje alimentario
Durante años, el tratamiento nutricional de la obesidad se redujo a un intercambio de dietas, listas de prohibiciones y conteos calóricos.
Hoy sabemos que ese enfoque, además de ineficaz a largo plazo, refuerza la culpa, la ansiedad alimentaria y la recaída.
El modelo CBT-OB (Cognitive Behavioral Therapy for Obesity), propuesto por Riccardo Dalle Grave, transformó la nutrición en un proceso educativo, empático y autorregulador.
El nutricionista deja de ser “el que indica qué comer” para convertirse en un entrenador de conducta alimentaria, que guía al paciente a comprender su cuerpo y su relación con la comida.
“El objetivo no es comer menos, sino comer con conciencia y estabilidad.”
— R. Dalle Grave, 2021
2.Evaluación nutricional inicial
El primer encuentro nutricional tiene un valor diagnóstico y educativo.
Más que una lista de alimentos, busca entender cómo y por qué el paciente come como lo hace.
- a) Historia alimentaria dirigida
- Horarios, patrones, contextos sociales y emocionales.
- Presencia de hambre nocturna, picoteo o atracones.
- Percepción del hambre y la saciedad.
- Influencia del sueño, estrés y entorno familiar.
- b) Autorregistro
Se solicita un registro de 3–7 días con horario, tipo y cantidad de comida, emociones, nivel de hambre y saciedad.
Esto no es control, sino autoobservación consciente: la herramienta base de la TCC alimentaria.
- c) Evaluación corporal y metabólica
El nutricionista utiliza el InBody 270 para establecer metas por composición corporal, no solo por peso:
- Masa grasa total y visceral.
- Masa muscular esquelética.
- Porcentaje de agua corporal.
- Tasa metabólica basal.
Estos datos se interpretan junto con el Índice de Disfunción Adiposa (DAI) y el perfil lipídico, permitiendo definir si la obesidad es preclínica o clínicamente disfuncional.
Así se establece el punto de partida fisiológico y conductual del tratamiento.
3.Planificación nutricional adaptativa
El plan alimentario en CBT-OB no se impone, se construye con el paciente.
Debe ser realista, flexible y compatible con su vida cotidiana.
Fase del tratamiento | Objetivo nutricional | Herramientas conductuales |
|---|---|---|
Fase conductual | Organizar horarios y reducir el comer impulsivo. | Autorregistro, planificación semanal, estructura de comidas. |
Fase cognitiva | Reestructurar creencias disfuncionales (“rompí la dieta”, “comer carbohidratos engorda”). | Desafíos conductuales, reetiquetar alimentos, exposición gradual. |
Fase de mantenimiento | Consolidar hábitos, disfrutar la comida sin culpa. | Alimentación flexible, planificación social, mindful eating. |
🧠 El éxito nutricional no está en la dieta, sino en la relación que el paciente aprende a tener con ella.
4.Educación alimentaria y conciencia plena
El nutricionista es un educador del cuerpo y de la mente alimentaria.
El trabajo psicoeducativo incluye:
- Distinguir hambre fisiológica, apetito emocional y deseo sensorial.
- Aplicar la técnica de la pausa alimentaria: antes de comer, el paciente se detiene 1–2 minutos para evaluar su hambre real.
- Entrenar la saciedad consciente: comer más despacio, saborear y reconocer el punto de satisfacción.
- Reforzar la flexibilidad cognitiva: ningún alimento “prohíbe” el progreso, lo que importa es el contexto y la cantidad.
💬 “La educación nutricional no se mide en gramos, sino en conciencia.”
5.Tipos de intervención dietética (según ADA, EASO y CBT-OB 2025)
Modelo dietético | Indicaciones clínicas | Características principales |
|---|---|---|
Hipocalórica moderada | EOSS 1–2 | Reducción del 15–25 % de las calorías, con estructura flexible. |
Mediterránea o DASH | Riesgo cardiovascular, DAI elevado | Rica en omega-3, polifenoles, fibra. Favorece saciedad y microbiota. |
Alta en proteínas o redistribuida | Sarcopenia, resistencia insulínica | Preserva masa magra; útil con ejercicio estructurado. |
Ayuno intermitente adaptado | Pacientes motivados y sin riesgo conductual | Supervisado, centrado en flexibilidad y autorregulación, no en restricción. |
Sustitutos parciales (CBT-OB stepwise) | Fase inicial de reentrenamiento | Útil para simplificar decisiones en pacientes muy desorganizados. |
💡 No existe una dieta universal, solo una estrategia sostenible para cada metabolismo.
6.Abordaje nutricional según la fase del Programa:
6.1. Fase de reducción del peso
🎯 Objetivo nutricional
Inducir una pérdida ponderal clínicamente significativa (5–10 %) mediante un déficit calórico moderado, sostenido y flexible, sin provocar hambre ni desnutrición.
⚙️ Estrategia general
- Déficit de 500–750 kcal/día respecto al gasto energético total.
- No se impone una dieta rígida, sino un plan alimentario individualizado basado en elección consciente y autorregulación.
- Se fomenta la alimentación estructurada (3 comidas principales + 1-2 colaciones), evitando ayunos prolongados.
- El paciente autoregistra su ingesta y emociones asociadas para detectar patrones disfuncionales.
🔬 Características principales
Aspecto | Recomendación | Fundamento |
|---|---|---|
Distribución de macronutrientes | 45-55 % CHO (preferentemente integrales), 25-35 % grasas (mono y poliinsaturadas), 15-25 % proteínas. | Mantiene saciedad, preserva masa magra. |
Fuentes proteicas | Pescado, aves, legumbres, clara de huevo, lácteos descremados. | Ayuda a termogénesis y saciedad. |
Grasas | Enfasis en AOVE, frutos secos y omega-3. | Anti-inflamatorio y cardioprotector. |
Hidratos de carbono | Integrales, índice glucémico bajo, alta fibra. | Mejora control glucémico y saciedad. |
Verduras y frutas | ≥ 400 g/día, mínimo 5 porciones. | Aporte de fibra, volumen y micronutrientes. |
Hidratación | ≥ 2 L/día, preferir agua o infusiones sin azúcar. | Reduce ingesta calórica líquida. |
Suplementos | Vitamina D, calcio y hierro si hay déficit. | Prevención de carencias. |
🍽️ Objetivos conductuales
- Comer conscientemente (mindful eating).
- Evitar comer frente a pantallas.
- Registrar señales de hambre y saciedad.
- Identificar emociones gatillo (estrés, aburrimiento).
⚠️ Riesgos a vigilar
- Restricción excesiva (“todo o nada”).
- Sustitución emocional de alimentos.
- Déficit proteico o de micronutrientes.
6.2. Fase de mantenimiento del peso
🎯 Objetivo nutricional
Evitar la recuperación del peso perdido, estabilizando el equilibrio energético y promoviendo flexibilidad cognitiva y sostenibilidad alimentaria.
⚙️ Estrategia general
- Aumentar gradualmente la ingesta energética hasta alcanzar el nuevo equilibrio calórico (≈ 30–35 kcal/kg peso actual).
- Sustituir el control rígido por autorregulación flexible: el paciente aprende a “autorizarse” alimentos sin culpa.
- Se promueven metas nutricionales funcionales, no numéricas: “mantener saciedad y energía estable”, “comer por hambre real”.
🍎 Características nutricionales
Aspecto | Recomendación | Enfoque |
|---|---|---|
Calorías | Incremento progresivo de 100–150 kcal/semana hasta peso estable. | Evita rebote metabólico. |
Proteínas | 1.0–1.2 g/kg peso. | Mantiene masa magra y saciedad. |
Fibra | 25–30 g/día. | Control glucémico y microbiota. |
Grasas | No restringidas, priorizar calidad. | Favorece adherencia y bienestar. |
Comidas sociales y flexibilidad | Permitir alimentos “placer” 1–2 veces/semana dentro de un marco planificado. | Disminuye la rigidez cognitiva. |
Alcohol | Moderado o nulo; máximo 1 unidad/día mujeres, 2 hombres. | Control calórico y metabólico. |
Control del entorno | Ajuste gradual de porciones y ambientes (hogar, trabajo, eventos). | Transición del control externo al interno. |
🧠 Objetivos cognitivo-nutricionales
- Reestructurar creencias tipo “solo tengo éxito si mantengo mi dieta perfecta”.
- Promover el concepto de alimentación sostenible y disfrutable.
- Enfatizar la autoobservación flexible (no “castigo” ni “permiso”).
📈 Herramientas de seguimiento
- Autopesaje semanal.
- Registro breve de calidad dietética (3 días/semana).
- Diario de sensaciones corporales y hambre emocional.
6.3. Fase de alta y seguimiento
🎯 Objetivo nutricional
Mantener la estabilidad ponderal y prevenir recaídas mediante una alimentación autónoma, variada y culturalmente integrada.
⚙️ Estrategia general
- Transición a comer de manera intuitiva y consciente, sin necesidad de registros formales.
- Mantener estructura básica (3–4 comidas/día) pero con elección flexible y natural.
- Revisiones periódicas con el equipo interdisciplinario (cada 3–6 meses).
🧩 Pilares nutricionales de la fase de alta
- Autonomía total: el paciente decide menús y porciones según señales internas.
- Sostenibilidad: se privilegian patrones culturales locales (dieta Mediterránea, latinoamericana saludable, etc.).
- Prevención de recaídas: detectar señales tempranas (comer emocional, aumento de snacks, pérdida de control).
- Apoyo continuo: grupos de mantenimiento, plataformas digitales o seguimiento telemático.
🧠 Diferencias conceptuales resumidas
Dimensión | Fase Reducción | Fase Mantenimiento |
|---|---|---|
Energía | Déficit moderado (-500 a -750 kcal/día) | Equilibrio calórico individualizado |
Control | Estructura y registro diario | Autorregulación flexible y revisión semanal |
Motivación alimentaria | Pérdida de peso | Salud, energía y bienestar |
Actitud cognitiva | Control consciente y aprendizaje | Autonomía y flexibilidad |
Riesgo principal | Restricción rígida o fatiga dietética | Relajación excesiva o retorno de hábitos previos |
🩺 Nota clínica
Dalle Grave enfatiza que no hay dieta ideal, sino una relación saludable con la alimentación.
La meta final no es comer “perfecto”, sino comer con conciencia, placer y coherencia con los objetivos de salud y bienestar del paciente.
Errores cognitivos frecuentes en la alimentación
Distorsión cognitiva | Ejemplo | Reestructuración CBT-OB |
|---|---|---|
Pensamiento “todo o nada” | “Comí pan, ya arruiné el día.” | “Una elección no define mi progreso.” |
Catastrofismo alimentario | “Si no bajo esta semana, fracasé.” | “El cuerpo responde al proceso, no al calendario.” |
Perfeccionismo nutricional | “Debo comer perfecto para mejorar.” | “Comer bien la mayoría del tiempo ya genera salud.” |
Sobregeneralización | “Siempre me salgo de la dieta.” | “Algunas veces me salí, pero otras lo logré.” |
🧠 La reestructuración cognitiva alimentaria es la verdadera terapia nutricional.
7.Comunicación empática y motivación
El lenguaje del nutricionista influye directamente en la adherencia:
- Evitar etiquetas (“malo”, “culpa”, “trampa”).
- Promover identidad: “Estás aprendiendo a comer como una persona que cuida su metabolismo.”
- Fomentar autoeficacia: “No importa cuánto tardas, importa que sigues aprendiendo.”
- Mantener coherencia con endocrinología y psicología: mismo lenguaje terapéutico, distinto enfoque profesional.
8.Seguimiento y reeducación continua
- Consultas cada 2–4 semanas en la fase activa.
- Reevaluación mensual de composición corporal (InBody 270) y parámetros metabólicos.
- Ajuste de metas nutricionales según DAI, grasa visceral y masa muscular.
- En mantenimiento: control trimestral, revisión de estrategias ante recaídas y refuerzo de autonomía.
🧩 La nutrición no se prescribe, se entrena. Y el entrenamiento requiere acompañamiento.
9.Conclusión
El nutricionista es el educador conductual de la alimentación y el metabolismo.
Su labor va más allá de enseñar qué comer: enseña a pensar y sentir diferente frente a la comida, y a tomar decisiones autónomas y flexibles.
En la visión terapia cognitiva conductual para la obesidad (CBT-OB), la nutrición es una herramienta de autoconocimiento, no de castigo.
El éxito terapéutico ocurre cuando el paciente logra comer por salud y placer, no por miedo o culpa.
Ese es el verdadero cambio cognitivo y metabólico que sustenta la pérdida de peso mantenida.
“La persona que aprende a comer sin miedo deja de luchar con la comida y empieza a vivir con ella.”
— R. Dalle Grave, 2022

📚 Referencias bibliográficas — Capítulo 7
- Dalle Grave R. Treating Obesity with Personalized Cognitive Behavioral Therapy. Springer, 2018.
- Dalle Grave R, Sartirana M, et al. Shape-Up: A modified cognitive-behavioural community programme for weight management. Nutrients. 2021.
- Dalle Grave R. Terapia cognitivo-conductual reforzada para la obesidad. 2022.
- ADA. Standards of Care in Diabetes — Nutrition Section. 2025.
- EASO. Clinical Practice Guidelines on Obesity Nutrition Therapy. 2024.
- WHO. Healthy Diet Key Facts. 2024.
- Canadian Obesity Guidelines. Nutrition Therapy Chapter. 2025.
🧠 Capítulo 8. Rol del psicólogo: intervención cognitivo-conductual y manejo emocional
1.Introducción: del control del peso al equilibrio emocional
El tratamiento psicológico de la obesidad no busca controlar la comida, sino reconstruir la relación entre pensamiento, emoción y conducta.
La Terapia Cognitivo-Conductual para la Obesidad (CBT-OB), desarrollada por Riccardo Dalle Grave, demostró que los pacientes logran mayor pérdida de peso y mejor mantenimiento cuando se abordan los procesos mentales y emocionales subyacentes.
“El cuerpo cambia cuando la mente deja de luchar con él.”
— R. Dalle Grave, 2022
El psicólogo no trabaja solo en “motivación” o “autoestima”, sino en reestructurar los patrones cognitivos y conductuales que perpetúan el exceso de peso.
2.Objetivos del abordaje psicológico en la obesidad
- Modificar pensamientos disfuncionales sobre la comida, el cuerpo y el fracaso.
- Entrenar habilidades de autorregulación emocional y alimentaria.
- Desarrollar autocompasión y resiliencia ante recaídas.
- Sostener la adherencia conductual durante las fases de pérdida y mantenimiento.
- Prevenir el estigma interno y externo, recuperando una imagen corporal funcional.
3.Evaluación psicológica inicial
El psicólogo evalúa no solo síntomas, sino estilos de pensamiento y relación con la comida.
El objetivo no es diagnosticar trastornos, sino comprender los mecanismos de mantenimiento.
- a) Dimensiones clave
- Actitudes hacia la comida: control excesivo, culpa, impulsividad, restricción rígida.
- Esquemas cognitivos centrales: perfeccionismo, autoexigencia, desesperanza aprendida.
- Emociones asociadas: ansiedad, aburrimiento, soledad, enojo.
- Historia de dietas y peso: ciclos de restricción y recaída.
- Imagen corporal: autopercepción, evitación de espejos, distorsión corporal.
- b) Instrumentos sugeridos
- Cuestionario de alimentación emocional (EEQ).
- Escala de autoeficacia alimentaria (ESES).
- Inventario de depresión, ansiedad y estrés (DASS-21).
- Autorregistro CBT-OB (pensamientos → emociones → conductas).
4.Fases de la intervención CBT-OB
El tratamiento psicológico sigue una estructura escalonada y personalizada, basada en las fases del modelo CBT-OB (Dalle Grave, 2018–2022):
Fase | Objetivo psicológico | Estrategias terapéuticas |
|---|---|---|
1. Evaluación y motivación | Identificar causas del mantenimiento del peso y fortalecer compromiso. | Entrevista motivacional, formulación de caso, autorregistro. |
2. Conductual | Establecer estructura alimentaria y conductas saludables. | Planificación de comidas, reducción de estímulos, exposición gradual. |
3. Cognitiva | Reestructurar pensamientos automáticos y distorsiones. | Identificación de creencias, debate socrático, pensamiento alternativo. |
4. Imagen corporal | Mejorar aceptación y reducir evitación. | Exposición al espejo, reentrenamiento perceptual, mindfulness corporal. |
5. Mantenimiento | Consolidar identidad saludable y prevenir recaídas. | Entrenamiento en autocompasión, revisión de valores, plan de prevención. |
🧠 El cambio conductual es el punto de partida; el cambio cognitivo, el punto de consolidación.
5.Intervención cognitivo-conductual: pilares esenciales
5a. Reestructuración cognitiva
- Cuestionar los pensamientos absolutistas:
“Si no bajo esta semana, fracasé.” → “Mi progreso se mide por constancia, no por la balanza.” - Sustituir el lenguaje punitivo por uno funcional:
“Comí mal.” → “Hoy aprendí qué me genera descontrol.”
5b.Entrenamiento conductual
- Planificación anticipada de comidas y rutinas.
- Autoregistro diario: hambre, saciedad, emociones, pensamientos.
- Identificación de detonantes (“triggers”) y respuesta alternativa.
5c.Regulación emocional
- Técnicas de mindfulness y respiración consciente.
- Estrategias de distracción funcional: actividad física breve, pausas sensoriales, descanso.
- Reasociar la comida con placer y nutrición, no con culpa o evasión.
6.Trabajo con imagen corporal
El cuerpo del paciente es su historia. La obesidad deja marcas no solo físicas, sino perceptivas.
El trabajo terapéutico busca pasar de la evitación del cuerpo a la reconciliación corporal funcional.
Estrategias:
- Exposición al espejo guiada: observarse sin juicio, con lenguaje descriptivo, no valorativo.
- Reformulación de identidad: aprender a reconocerse como persona en tratamiento, no como “obeso”.
- Mindfulness corporal: tomar conciencia de posturas, sensaciones y respiración.
- Metas corporales funcionales: “quiero subir escaleras sin cansarme”, no “quiero pesar 70 kg”.
💬 La aceptación corporal no es resignación, es dejar de luchar para empezar a cuidar.
7.Errores cognitivos comunes y su reestructuración práctica en consulta
Los errores cognitivos son interpretaciones automáticas y distorsionadas de la realidad que el paciente realiza sin darse cuenta.
En obesidad, suelen estar vinculados a la comida, el cuerpo y el fracaso, y perpetúan el ciclo de culpa, restricción y recaída.
La intervención del psicólogo consiste en identificarlos, hacerlos conscientes y sustituirlos por pensamientos realistas, funcionales y autocompasivos.
Tipo de distorsión | Ejemplo típico del paciente | Consecuencia emocional | Reestructuración práctica (CBT-OB) |
|---|---|---|---|
Pensamiento “todo o nada” | “Ya comí mal, el día está perdido.” | Culpa → abandono del plan. | “Una comida no define mi progreso. Puedo retomar mi estructura en la siguiente.” |
Sobregeneralización | “Siempre fracaso con las dietas.” | Desesperanza, resignación. | “Esta vez tengo un enfoque distinto: estoy aprendiendo, no castigándome.” |
Catastrofismo | “Si no bajo esta semana, nunca lo lograré.” | Ansiedad, autoexigencia. | “Mi cuerpo responde al proceso, no a los plazos. La constancia genera resultados.” |
Filtro negativo | “Solo veo lo que hice mal.” | Desmotivación. | “También hubo avances: caminé más, planifiqué comidas. Eso es progreso.” |
Descalificación de lo positivo | “Bajé poco, no vale la pena.” | Frustración, abandono. | “Cada kilo perdido con conciencia vale más que cinco con sufrimiento.” |
Lectura de mente | “Los demás piensan que sigo gordo.” | Vergüenza social, aislamiento. | “No puedo leer pensamientos; me enfoco en lo que controlo: mi proceso.” |
Etiquetado | “Soy un desastre, no tengo fuerza de voluntad.” | Autodesprecio, culpa crónica. | “No soy un desastre, estoy aprendiendo a cuidar mi cuerpo con estrategias nuevas.” |
Deberías (autoexigencia rígida) | “Debería comer perfecto todos los días.” | Culpabilidad constante. | “Puedo hacerlo bien la mayoría del tiempo y eso ya es suficiente para mejorar.” |
Comparación injusta | “Los demás bajan más rápido que yo.” | Envidia, frustración. | “Cada cuerpo tiene su ritmo; el mío está respondiendo de forma saludable.” |
Razonamiento emocional | “Siento que engordé, así que debo haberlo hecho.” | Miedo, restricción excesiva. | “Sentir no es hecho; revisaré mis registros y mi InBody antes de juzgarme.” |
💬 El terapeuta no busca eliminar emociones negativas, sino enseñar al paciente a pensarlas y vivirlas sin convertirlas en conductas autodestructivas.
Técnicas complementarias utilizadas en consulta
- Registro de pensamientos automáticos:
Durante episodios de descontrol alimentario, se pide anotar “qué pensé justo antes de comer”.
Luego se analiza la secuencia pensamiento → emoción → conducta. - Diálogo socrático:
Preguntas que invitan a la reflexión:
“¿Qué evidencia tienes de que fue un fracaso?”
“¿Qué le dirías a un amigo si estuviera en tu lugar?” - Desensibilización del error:
Se enseña que equivocarse es parte del aprendizaje conductual, no un retroceso.
Cada error es un dato para ajustar el plan. - Autocompasión guiada:
Ejercicios breves de validación emocional (“Estoy aprendiendo, no compitiendo”).
Refuerzan resiliencia y previenen recaídas.
Ejemplo de aplicación clínica (CBT-OB real)
Situación: El paciente relata que comió en exceso durante un evento social.
Pensamiento automático: “Ya arruiné todo, no tengo remedio.”
Emoción: Culpa y ansiedad.
Reestructuración:
“No arruiné nada. Comer socialmente no borra mi progreso. Mañana planifico el desayuno y sigo. Esto también es parte del cambio.”
El cambio mental precede al metabólico.
Cada pensamiento reestructurado es un paso hacia la autonomía y la aceptación.
En la CBT-OB, el objetivo final no es “pensar bien”, sino pensar útil.
“La obesidad se trata con ciencia, pero se mantiene con conciencia.”
— Riccardo Dalle Grave, 2022.
8.Prevención de recaídas y mantenimiento psicológico
La recaída es parte natural del proceso de aprendizaje.
El psicólogo enseña a anticiparla, interpretarla y responder sin culpa.
Estrategias:
- Plan de acción ante descontrol alimentario.
- Detección temprana de pensamientos de abandono.
- Sesiones de refuerzo trimestrales durante el mantenimiento.
- Trabajo en autocompasión: reconocer el esfuerzo, no solo el resultado.
🧩 El éxito duradero se mide por la capacidad de volver al camino, no por no tropezar.
9.Coordinación con el equipo interdisciplinario
- Con endocrinología: comunicar cambios emocionales que afecten adherencia o farmacoterapia.
- Con nutrición: reforzar los mismos mensajes de flexibilidad y autoobservación.
- Con fisioterapia: integrar la autoeficacia corporal como refuerzo psicológico.
El psicólogo actúa como mediador de coherencia emocional dentro del equipo.
Su presencia asegura que el tratamiento no sea solo físico, sino integral y humano.
10.Conclusión
El psicólogo en el tratamiento de la obesidad no enseña a “controlar la mente”, sino a reconciliarse con ella.
A través del modelo CBT-OB, el paciente aprende a observar sus pensamientos, modular sus emociones y actuar con conciencia.
El resultado no es solo pérdida de peso, sino ganancia de libertad emocional y funcionalidad vital.
“El verdadero éxito no es bajar de peso, sino dejar de odiarse por subirlo.”
— R. Dalle Grave, 2022
📚 Referencias bibliográficas — Capítulo 8
- Dalle Grave R. Treating Obesity with Personalized Cognitive Behavioral Therapy. Springer, 2018.
- Dalle Grave R, Sartirana M, Calugi S. Shape-Up Program: community CBT for weight management. Nutrients. 2021.
- Beck AT, Clark DA. Cognitive theory and therapy of anxiety and depression. Annu Rev Psychol. 2023.
- WHO. Psychological support in chronic metabolic disease. 2024.
- ADA. Behavioral health and obesity care. Standards of Care 2025.
- EASO. Psychological management of obesity. Obes Rev. 2024.
- Dalle Grave R, Calugi S, et al. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Obesity. 2016.
- Dalle Grave R. Enhanced Cognitive Behavior Therapy for Eating Disorders. Cham (Switzerland): Springer Nature Switzerland AG; 2022.
- Dalle Grave R. Personalized cognitive-behavioural therapy for obesity (CBT-OB): theory, strategies and procedures. BioPsychoSocial Medicine. 2020;14:5.
- Dalle Grave R. Intensive Cognitive Behavioural Treatment for Eating Disorders. European Psychiatric Review. 2011;4(1):xx–x.
- Dalle Grave R. Personalized multistep cognitive behavioral therapy for obesity. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 2017.
- Montesi L, El Ghoch M, Brodosi L, Calugi S, Marchesini G, Dalle Grave R. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 2022.
- Dalle Grave R, Calugi S, Centis E, El Ghoch M, Marchesini G. A Randomized Trial of Energy-Restricted High-Protein Versus High-Carbohydrate, Low-Fat Diet in Morbid Obesity. Obesity (Silver Spring). 2013; 21:1774–1781. doi:10.1002/oby.20320
🏋️♀️ Capítulo 9. Rol del fisioterapeuta: movimiento, fuerza y funcionalidad
1.Introducción: del ejercicio prescrito al movimiento terapéutico
Durante años, el ejercicio en el tratamiento de la obesidad se entendió como una herramienta para “gastar calorías”.
Hoy sabemos, gracias a la evidencia del ACSM (2019, 2023) y al enfoque de Dalle Grave (2011, 2016, 2022), que el movimiento es una intervención médica, psicológica y conductual.
El fisioterapeuta no solo guía la actividad física: reentrena el cuerpo y la mente del paciente para volver a moverse con placer, confianza y propósito.
“El ejercicio no es castigo por comer: es la celebración de poder moverse.”
— R. Dalle Grave, 2011
2.Objetivos del abordaje fisioterapéutico
- Mejorar la funcionalidad global y la calidad de vida.
- Aumentar la masa muscular y el gasto energético basal.
- Reducir la grasa visceral y el DAI.
- Revertir el sedentarismo emocional: el miedo, la culpa o el desinterés por moverse.
- Acompañar al paciente en la reconexión positiva con su cuerpo.
3.Evaluación funcional inicial
El fisioterapeuta evalúa el cuerpo como un sistema, no como un peso.
El objetivo es establecer una línea base funcional y motivacional.
- a) Evaluación física
- Postura y alineación.
- Rango articular y movilidad.
- Fuerza y resistencia (test de sentadilla, flexión de brazos, handgrip).
- Capacidad aeróbica submáxima (6-Minute Walk Test o Rockport).
- Equilibrio y coordinación.
- b) Evaluación corporal (InBody 270)
- Masa muscular esquelética.
- Masa grasa visceral.
- Segmentación por extremidades.
- Cambios en agua corporal (edema o sarcopenia incipiente).
- c) Perfil motivacional
- Nivel de autoeficacia percibida (“qué cree que puede hacer”).
- Barreras psicológicas al movimiento (vergüenza, dolor, miedo al juicio).
🧠 El fisioterapeuta no solo mide fuerza: mide disposición al cambio.
4.Prescripción del ejercicio terapéutico
La prescripción debe ser progresiva, segura y motivacional, basada en las guías ACSM 2019, 2023 y Dalle Grave, 2011.
Componente | Frecuencia | Duración / Intensidad | Objetivo clínico |
|---|---|---|---|
Ejercicio aeróbico | 3–5 días/semana | 30–60 min a 60–75 % FC máx | Oxidación grasa y mejora cardiorrespiratoria. |
Fuerza / resistencia muscular | 2–3 días/semana | 8–10 ejercicios, 2–3 series de 10–15 repeticiones | Preservar masa magra y aumentar gasto basal. |
Flexibilidad / movilidad | 3 días/semana mínimo | Estiramientos activos 10–30 s | Prevenir lesiones, mejorar postura. |
Ejercicio funcional y de equilibrio | 2–3 veces/semana | Tareas dinámicas y propiocepción | Mejorar coordinación, autonomía y confianza corporal. |
💬 Cada movimiento tiene un propósito metabólico y emocional.
4.1. Número de pasos diarios y reducción del peso corporal
El conteo de pasos diarios constituye un indicador objetivo, accesible y motivador para promover la actividad física en personas con obesidad. La evidencia científica muestra que alcanzar entre 8.000 y 10.000 pasos por día se asocia con una reducción significativa del peso corporal, de la grasa visceral y de los marcadores inflamatorios, especialmente cuando se combina con programas estructurados de alimentación y terapia cognitivo-conductual.
Incrementos progresivos de 500 a 1.000 pasos diarios respecto al nivel basal producen beneficios clínicamente relevantes, incluso sin alcanzar los umbrales de 10.000 pasos. En este sentido, la fisioterapia desempeña un papel fundamental al prescribir y supervisar planes individualizados de movimiento, ajustados al estado funcional, las comorbilidades y las limitaciones del paciente.
El enfoque debe priorizar la progresión gradual, la monitorización con podómetros o acelerómetros, y la integración del movimiento dentro de las actividades cotidianas, favoreciendo así la adherencia a largo plazo. La prescripción de pasos no sustituye la actividad física estructurada, pero representa una herramienta eficaz, segura y fácilmente comprensible para estimular el gasto energético y mejorar la composición corporal dentro del tratamiento interdisciplinario de la obesidad.
5.Fases del programa fisioterapéutico (modelo CBT-OB)
Fase | Objetivo terapéutico | Intervenciones clave |
|---|---|---|
1. Activación inicial (2–4 semanas) | Romper el sedentarismo y el miedo al movimiento. | Caminatas guiadas, ejercicios en silla, respiración funcional. |
2. Consolidación (1–3 meses) | Mejorar capacidad cardiorrespiratoria y fuerza básica. | Entrenamiento progresivo, circuitos de baja carga, introducción de pesas elásticas. |
3. Reestructuración corporal (3–6 meses) | Aumentar masa magra y reducir grasa visceral. | Entrenamiento de fuerza estructurada, control de DAI e InBody mensual. |
4. Mantenimiento activo (6–12 meses) | Estabilizar hábitos motores y autogestión. | Actividad física placentera, deporte adaptado, grupos de ejercicio social. |
🧠 El fisioterapeuta no “entrena”: acompaña al paciente a redescubrir la funcionalidad corporal.
6.Movimiento como intervención cognitivo-conductual
El ejercicio actúa también como terapia cognitiva vivencial:
- Refuerza el sentimiento de competencia (“sí puedo”).
- Disminuye la ansiedad y la rumiación mental.
- Aumenta dopamina, endorfinas y autoestima corporal.
- Contrarresta pensamientos disfuncionales sobre el cuerpo y el esfuerzo.
Ejemplo práctico CBT-OB
Pensamiento: “No puedo hacer ejercicio, me da vergüenza.”
Reestructuración: “Puedo moverme en privado, a mi ritmo, y eso ya cuenta.”
Conducta: Caminatas cortas en casa → confianza → paso al gimnasio.
7.Integración con el equipo interdisciplinario
Profesional | Interacción con fisioterapia |
|---|---|
Endocrinólogo | Ajusta fármacos según gasto energético y respuesta metabólica. |
Nutricionista | Coordina timing de comidas y recuperación post ejercicio. |
Psicólogo | Refuerza adherencia, trabaja autoimagen y motivación. |
La fisioterapia se convierte en un espacio de empoderamiento dentro del equipo: el paciente siente que su cuerpo vuelve a responder, y eso potencia todo el tratamiento.
8.Monitoreo funcional y motivacional
- Evaluación mensual con InBody 270: masa muscular, grasa visceral, balance segmentario.
- Seguimiento de DAI: descenso progresivo indica mejoría funcional del adipocito.
- Registro de progreso funcional (test de caminata, fuerza de prensión).
- Refuerzo verbal positivo: centrarse en rendimiento, no en peso.
💬 “Cada músculo ganado es una victoria metabólica.”
9.Ejercicio como mantenimiento de peso
Según Dalle Grave (2016), la práctica regular de ejercicio (≥250 min/semana) es el predictor más sólido de mantenimiento a largo plazo del peso perdido.
El fisioterapeuta lidera esta fase enseñando autonomía motora, con programas personalizados y sostenibles.
“La fuerza no se mide en kilos levantados, sino en la capacidad de seguir moviéndose cuando antes se hubiera rendido.”
— R. Dalle Grave, 2011
10.Conclusión
El fisioterapeuta es el educador del movimiento y la funcionalidad.
Su trabajo cierra el ciclo del tratamiento integral: después de reeducar la mente y el metabolismo, enseña al cuerpo a responder con energía y propósito.
El movimiento deja de ser un medio para bajar de peso y se convierte en una forma de autocuidado y resiliencia.
“Moverse es reconectarse con la vida.”
— R. Dalle Grave, 2016

📚 Referencias bibliográficas — Capítulo 9
- Dalle Grave R, Calugi S, et al. Cognitive-Behavioral Strategies to Increase the Adherence to Exercise in the Management of Obesity. Journal of Obesity. Volume 2011, Article ID 348293
- Dalle Grave R. Long-term weight loss maintenance: a multidisciplinary approach. Obesity, 2016.
- Dalle Grave R. Enhanced Cognitive Behavior Therapy for Eating Disorders. 2022. Springer Nature Switzerland AG. V. Patel, V. Preedy (eds.), Eating Disorders, https://doi.org/10.1007/978-3-030-67929-3_1-1
- American College of Sports Medicine (ACSM). Guidelines for Exercise Testing and Prescription. 11th ed. 2019.
- ACSM. Foundations of Strength Training and Conditioning. 2023.
- EASO. Physical Activity in Obesity Management. 2024.
- ADA. Standards of Care in Diabetes — Physical Activity Section. 2025.
- Paluch AE, Bajpai S, Bassett DR, et al. Steps per day and all-cause mortality in adults: a meta-analysis. JAMA Netw Open. 2021;4(9):e2129936.
- Tudor-Locke C, Craig CL, Brown WJ, et al. How many steps/day are enough? For adults. Int J Behav Nutr Phys Act. 2011;8:79.
- Ross R, Katzmarzyk PT, Chaput JP, et al. Importance of steps per day and step intensity for reducing adiposity and metabolic risk. Med Sci Sports Exerc. 2020;52(10):2176–2184.
- Swift DL, McGee JE, Earnest CP, Carlisle E, Nygard M, Johannsen NM. The role of exercise and physical activity in weight loss and maintenance. Prog Cardiovasc Dis. 2018;61(2):206–213.
- Kraus WE, Powell KE, Haskell WL, et al. Association of the amount and intensity of physical activity with mortality in the NIH-AARP Diet and Health Study. JAMA Netw Open. 2019;2(3): e190355.
⚖️ Capítulo 10. Fases del tratamiento interdisciplinario de la obesidad
1.Introducción: el tratamiento como proceso evolutivo
El tratamiento de la obesidad no es un evento, sino un proceso de aprendizaje y adaptación continua.
Según el modelo CBT-OB (Cognitive Behavioral Therapy for Obesity) propuesto por Riccardo Dalle Grave, el éxito terapéutico depende de una secuencia bien estructurada de fases, cada una con objetivos clínicos, emocionales y conductuales específicos.
Estas fases no son lineales ni rígidas: el paciente puede avanzar, mantenerse o retroceder según su ritmo biológico y psicológico.
El equipo interdisciplinario acompaña de forma flexible, con un lenguaje coherente y metas compartidas.
“El cambio real ocurre cuando la mente y el cuerpo aprenden a trabajar juntos.”
— R. Dalle Grave, 2018
2.Fase I – Preparación y evaluación integral
La primera fase establece las bases clínicas y cognitivas del tratamiento.
Su propósito es comprender al paciente, generar alianza terapéutica y construir un plan realista.
Objetivos generales
- Identificar causas biológicas, conductuales y emocionales de la obesidad.
- Evaluar riesgo metabólico, funcional y motivacional.
- Introducir al paciente en el modelo cognitivo-conductual del tratamiento.
- Establecer metas personalizadas y un contrato terapéutico.
Evaluación interdisciplinaria inicial
Área | Profesional | Aspectos clave |
|---|---|---|
Médica y metabólica | Endocrinólogo | IMC, DAI, composición corporal (InBody 270), EOSS, comorbilidades, farmacoterapia actual. |
Nutricional | Nutricionista | Patrón alimentario, horarios, emociones al comer, alfabetización nutricional. |
Psicológica | Psicólogo | Motivación, pensamientos automáticos, comer emocional, expectativas. |
Física y funcional | Fisioterapeuta | Movilidad, fuerza, resistencia, dolor, postura y percepción corporal. |
Contrato terapéutico
- Definición conjunta de metas funcionales (no solo de peso).
- Compromiso explícito de seguimiento y autorregistro.
- Presentación del equipo y explicación del enfoque CBT-OB.
- Aprobación del plan interdisciplinario.
⏱️ Duración estimada: 2–4 semanas
💬 Sin preparación, no hay adherencia; sin comprensión, no hay cambio.
3.Fase II – Pérdida de peso (Weight Reduction Phase)
Objetivos clínicos
- Reducción del 5–10 % del peso corporal en 3–6 meses.
- Disminución de grasa visceral y normalización del DAI (<1.00).
- Mejora de glucosa, presión arterial y lípidos.
- Incremento de masa magra y gasto energético basal.
- Reforzamiento de la autoeficacia y la adherencia.
🎯 Objetivo principal
- Inducir una pérdida ponderal clínicamente significativa mediante la modificación intensiva de los hábitos alimentarios, del nivel de actividad física y del repertorio cognitivo-conductual que mantiene el exceso de peso.
🧠 Enfoque terapéutico
- Es la fase más estructurada e intensiva de la CBT-OB.
- Busca activar al paciente, generando adherencia y sentido de autoeficacia.
- Se trabaja el modelo cognitivo de la obesidad: cómo pensamientos automáticos, esquemas y conductas disfuncionales mantienen el sobrepeso.
⚙️ Componentes centrales
- Auto-monitorización estructurada (registro diario de ingesta, actividad y peso).
- Plan alimentario flexible: no restrictivo, basado en la reeducación y no en la prohibición.
- Incremento progresivo de actividad física (≥150 min/semana, individualizado).
- Identificación y modificación de pensamientos disfuncionales (“no tengo fuerza de voluntad”, “si fallo una vez, ya arruiné todo”).
- Prevención de atracones y alimentación emocional.
- Intervenciones motivacionales (revisar objetivos, disonancia cognitiva).
⏱️ Duración estimada
3 – 6 meses, según magnitud del exceso de peso y velocidad de respuesta.
Plan médico–nutricional
Profesional | Acciones clave |
|---|---|
Endocrinólogo | Ajuste farmacológico (GLP-1, GIP, orlistat, naltrexona/bupropión). Control mensual de IMC, DAI, HbA1c, lípidos. |
Nutricionista | Plan hipocalórico moderado (-20 % calorías), flexible, con foco en densidad nutricional y saciedad. |
Psicólogo | Autorregistro de alimentación, reestructuración cognitiva, trabajo con hambre emocional. |
Fisioterapeuta | Entrenamiento aeróbico y de fuerza (150–250 min/semana). Mejora de funcionalidad y movilidad. |
🧠 El enfoque no es restricción, sino reeducación conductual y metabólica.
Intervenciones conductuales y psicoeducativas
- Entrenamiento en autorregistro y planificación semanal.
- Identificación de desencadenantes de descontrol.
- Trabajo cognitivo con perfeccionismo, culpa y pensamiento “todo o nada”.
- Sesiones psicoeducativas sobre hambre, saciedad, estrés y sueño.
💬 Cada sesión se convierte en un espacio de aprendizaje, no de juicio.
Ritmo y monitoreo
- Pérdida de peso ideal: 0.5–1 kg/semana.
- Control mensual con InBody 270 (reducir masa grasa y mantener masa muscular).
- Reevaluación del DAI cada 2–3 meses.
📈 Criterios de progreso
- Pérdida del ≥ 5 – 10 % del peso inicial.
- Adherencia ≥ 80 % a los registros conductuales.
- Mejoría en autoestima y locus de control.
⚖️ Cuándo termina la fase de reducción de peso en el modelo CBT-OB
La fase de reducción no termina únicamente cuando el paciente “baja cierta cantidad de kilos”, sino cuando logra una pérdida ponderal suficiente, estable y psicológicamente integrada, acompañada de una transición en el estilo de afrontamiento y regulación del comportamiento.
Dalle Grave insiste en que no hay un peso “meta” universal, sino un peso funcional, personalizado y sostenible, determinado por tres ejes clínicos:
- Magnitud y velocidad de la pérdida de peso.
- Estabilidad conductual y emocional alcanzada.
- Preparación cognitiva para el mantenimiento.
🧩 Criterios objetivos de finalización
Dimensión | Indicadores concretos | Justificación |
|---|---|---|
Pérdida ponderal suficiente | Reducción del 5–10% del peso corporal inicial (según guías ADA, EASO, Dalle Grave 2016). En algunos casos, hasta 15% si es tolerado y sostenible. | Ese rango produce mejorías metabólicas significativas: sensibilidad a insulina, presión arterial, perfil lipídico. |
Estabilización ponderal | Peso relativamente estable (variación < 1 kg/semana) durante 3–4 semanas consecutivas. | Indica que el metabolismo se ha adaptado y el paciente domina la autorregulación calórica. |
Adherencia conductual consolidada | Cumplimiento ≥ 80% en registros alimentarios y actividad física. | Muestra internalización del autocontrol y capacidad de monitoreo. |
Normalización de conductas disfuncionales | Ausencia de atracones, restricción rígida o conductas compensatorias. | Evita recaídas y garantiza que la pérdida se logró con estrategias saludables. |
Autopesaje y autoobservación competentes | El paciente se autopesa semanalmente, ajusta hábitos sin supervisión directa. | Indica autonomía conductual. |
🧠 Criterios cognitivo-emocionales de transición
Dalle Grave subraya que la fase de reducción termina cuando el foco cognitivo cambia de “perder más peso” a “mantener lo logrado y vivir de manera equilibrada”.
Esto implica una reestructuración profunda del esquema de control y del significado del peso corporal.
Aspecto cognitivo | Señal de finalización | Explicación |
|---|---|---|
Motivación | La motivación ya no depende del número en la balanza, sino del bienestar funcional. | El paciente deja de medir su progreso solo por kilos. |
Autoeficacia | El paciente reconoce que sabe cómo manejar su peso ante variaciones normales. | Surge la confianza en la autorregulación. |
Relación con la comida | Desaparecen pensamientos dicotómicos (“éxito o fracaso”). | Indica pensamiento flexible y madurez cognitiva. |
Actitud corporal | Acepta su cuerpo en proceso, sin necesidad de alcanzar un “peso ideal”. | Reducción de insatisfacción corporal y comparación social. |
🔬 Fundamento fisiológico y clínico del cierre de fase
Durante los primeros meses de pérdida ponderal:
- Se producen ajustes metabólicos adaptativos (reducción del gasto energético en reposo, leptina, grelina, insulina).
- Si el déficit calórico se prolonga demasiado, el cuerpo entra en fase de “resistencia biológica a la pérdida de peso”.
👉 En ese punto, forzar más descenso produce fatiga, hambre persistente, irritabilidad y riesgo de recuperación posterior.
Por eso Dalle Grave recomienda detener la reducción cuando se cumple:
- El paciente ha alcanzado una pérdida significativa y estable.
- Los parámetros clínicos han mejorado.
- El esfuerzo necesario para seguir bajando sería desproporcionado.
🔁 Transición técnica hacia la fase de mantenimiento
El cierre no es abrupto, sino gradual y planificado en 3–4 semanas:
- Normalización calórica progresiva: aumentar ligeramente la ingesta hasta alcanzar equilibrio energético.
- Cambio de foco terapéutico: de “restricción” a “estabilidad y flexibilidad”.
- Revisión de metas: redefinir el éxito como “mantener y disfrutar la nueva salud”.
- Plan de prevención de recaídas: identificar señales tempranas de aumento de peso o abandono de rutinas.
- Evaluación conjunta terapeuta–paciente: firmar el “acuerdo de mantenimiento”, donde el paciente asume su rol de autorregulador.
🧠 Ejemplo clínico (modelo de Dalle Grave)
Paciente inicia con IMC 34 kg/m².
A los 5 meses pierde 10,5 kg (≈10%).
Se estabiliza tres semanas con peso constante.
Registra con precisión, mantiene actividad física y reporta disminución del hambre emocional.
Expresa que se siente “en control” y que “quiere vivir así, no seguir bajando a toda costa.”
→ En este punto, se inicia formalmente la fase de mantenimiento.
🪶 En síntesis
La fase de reducción termina cuando el paciente demuestra competencia y estabilidad, no solo cuando alcanza una cifra.
Los tres indicadores clave son:
- Peso clínicamente mejorado y estable.
- Autocontrol y flexibilidad cognitiva.
- Preparación para sostener los logros sin apoyo intensivo.
Dalle Grave resume esta transición con una frase esencial:
“El tratamiento de la obesidad no termina cuando se pierde peso, sino cuando el paciente aprende a mantenerlo sin esfuerzo consciente.”
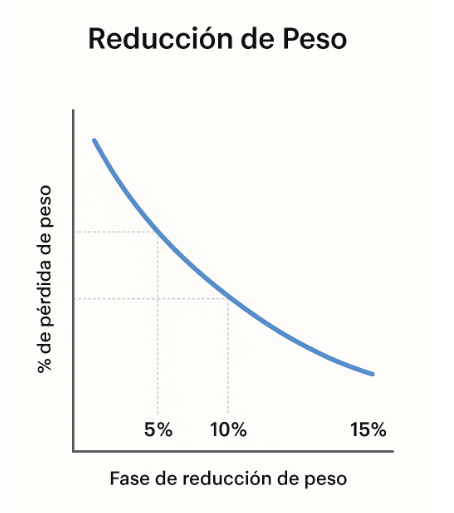
4.Fase III – Mantenimiento del peso (Weight Maintenance Phase)
Objetivos clínicos
- Mantener composición corporal saludable.
- Consolidar hábitos y autonomía conductual.
- Fortalecer autocompasión y resiliencia.
- Evitar la dependencia del equipo o del control externo.
🎯 Objetivo principal
- Consolidar la pérdida de peso alcanzada y prevenir la recuperación, integrando los nuevos hábitos como parte estable del estilo de vida y reforzando el control cognitivo sobre el comportamiento alimentario.
🧠 Enfoque terapéutico
- Se reduce la frecuencia de sesiones, pero aumenta el énfasis en autonomía y auto-regulación.
- El foco ya no está en bajar más peso, sino en mantener la autorregulación sin rigidez.
- Se abordan los predictores de recaída: estrés, emociones negativas, presión social y fatiga del tratamiento.
⚙️ Componentes centrales
- Reestructuración cognitiva avanzada: consolidar un pensamiento flexible (“puedo manejar pequeños aumentos sin frustración”).
- Autopesaje semanal y autorregistro adaptado.
- Revisión de desencadenantes de recaída (emocionales, sociales, ambientales).
- Entrenamiento en afrontamiento y resolución de problemas.
- Metas de actividad física de por vida (≥ 250 min/semana).
- Apoyo social y familiar como variable protectora.
- Evaluación periódica de motivación y reajuste de metas.
Ajuste de medicación y plan flexible
- Ajuste de fármacos según parámetros metabólicos.
- Transición a un plan nutricional intuitivo y flexible.
- Reintroducción gradual de comidas sociales.
- Evitar el miedo al placer alimentario.
Reforzamiento cognitivo y prevención de recaídas
- Sesiones mensuales de refuerzo CBT-OB.
- Identificación de señales tempranas de recaída.
- Entrenamiento en autocompasión: “Los lapsos enseñan, no condenan.”
- Revisión del pensamiento dietante: de “control” a “confianza”.
Consolidación del estilo de vida activo
- Ejercicio ≥250 min/semana, combinando fuerza y movilidad.
- Promoción de actividades recreativas activas (caminar, bailar, senderismo).
- Enfoque fisioterapéutico: autonomía y placer en el movimiento.
Reducción gradual del control externo
- Consultas cada 2–3 meses.
- El paciente realiza seguimiento propio (peso, pasos, registro).
- El equipo actúa como orientador y refuerzo.
- Enfoque en metas funcionales: energía, sueño, bienestar emocional.
⏱️ Duración estimada
6 – 12 meses, dependiendo del riesgo de recaída y estabilidad conductual.
📈 Criterios de éxito
- Variación ponderal ≤ ± 2 kg en tres meses.
- Alta autoeficacia percibida.
- Mantenimiento de rutina de autocuidado físico y psicológico.
“La terapia cognitivo-conductual sostenida (CBT-OB) es capaz de mantener el peso perdido a largo plazo, siempre que la intervención conductual y el contacto terapéutico sean continuos.”
La fase de mantenimiento se asocia a:
- Incremento gradual de calorías para sostener el nuevo peso.
- Reforzamiento de estrategias de autorregulación (pesarse, autorregistro, prevención de recaídas).
- Mantenimiento de un contacto regular con el equipo (mensual, en este estudio).

|
Dimensión |
Fase de Peso |
Fase de Mantenimiento del Peso |
|---|---|---|
|
Objetivo terapéutico central |
Inducir una pérdida ponderal clínicamente significativa (≥5–10% del peso inicial) mediante la modificación intensiva de conducta, alimentación y pensamiento. |
Consolidar la pérdida alcanzada y prevenir la recuperación del peso, promoviendo autonomía, flexibilidad y estabilidad a largo plazo. |
|
Hipótesis psicológica |
El exceso de peso se mantiene por hábitos automáticos y pensamientos disfuncionales sobre la alimentación, la autoeficacia y el control corporal. |
La recaída ocurre cuando el paciente relaja la autorregulación, pierde motivación o reinstala patrones cognitivos rígidos o perfeccionistas. |
|
Rol del terapeuta |
Activo y directivo: enseña, modela, corrige y motiva. |
Colaborador y supervisor: refuerza la autonomía, interviene solo ante señales de recaída. |
|
Frecuencia de sesiones |
Alta (1–2 veces por semana) para sostener adherencia conductual. |
Disminuye (quincenal o mensual), orientada a revisión y fortalecimiento del mantenimiento. |
|
Tipo de intervención cognitiva |
Reestructuración cognitiva básica: identificación y corrección de pensamientos automáticos negativos (“no tengo fuerza de voluntad”, “ya fallé”). |
Reestructuración avanzada: consolidar esquemas flexibles, prevenir rigidez cognitiva (“puedo mantenerme sin perfeccionismo”). |
|
Metas conductuales |
– Establecer rutinas de alimentación regulada. |
– Mantener peso y hábitos adquiridos. |
|
Motivación predominante |
Extrínseca (peso, salud, apariencia, logro inicial). |
Intrínseca (bienestar, funcionalidad, identidad saludable). |
|
Herramientas clave |
– Registro diario de ingesta y actividad. |
– Auto-pesaje semanal o quincenal. |
|
Estrategias emocionales |
– Control de impulsos alimentarios. |
– Regulación emocional y tolerancia al malestar. |
|
Foco en la imagen corporal |
Iniciar reestructuración perceptiva (aceptar el proceso sin comparaciones). |
Consolidar aceptación corporal y redefinir autoestima más allá del peso. |
|
Riesgos clínicos principales |
– Abandono del tratamiento. |
– “Relajación cognitiva” (pensar que el problema está resuelto). |
|
Indicadores de éxito |
– Pérdida del 5–10% del peso corporal. |
– Estabilidad ponderal ±2 kg durante ≥3 meses. |
|
Duración aproximada |
3–6 meses. |
6–12 meses (puede prolongarse según riesgo de recaída). |
|
Transición entre fases |
Se inicia el mantenimiento cuando el paciente estabiliza hábitos y disminuye la variabilidad conductual. |
Se da el paso a la fase de alta cuando mantiene peso ≥6 meses y demuestra autorregulación autónoma. |
5.Fase IV – Alta y seguimiento a largo plazo (Follow-up / Relapse-Prevention Phase)

Asegurar la independencia del paciente, consolidar las competencias adquiridas y mantener un sistema de detección temprana de recaídas.

- Fase de transición hacia la autogestión: el terapeuta pasa de ser guía a supervisor distante.
- Se refuerza el concepto de “control flexible y sostenido”: mantener hábitos saludables sin perfeccionismo ni culpa.
- Se promueve una identidad personal saludable, desligada del peso corporal.

- Plan personalizado de mantenimiento a largo plazo.
- Sesiones de refuerzo trimestrales o semestrales.
- Revisión de estrategias de afrontamiento ante recaídas.
- Autoevaluación y seguimiento digital (apps, diarios de peso).
- Integración en grupos de apoyo o comunidades saludables.
- Trabajo sobre imagen corporal y autocompasión.

De 6 meses a 1 año de seguimiento; puede extenderse según evolución.
Criterios de estabilidad
- Peso estable ±3 % durante ≥12 meses.
- DAI <1.00 y parámetros metabólicos controlados.
- Registro alimentario flexible y autonomía conductual.
- Estado emocional estable, sin culpa ni restricción rígida.

- Mantener el peso logrado por > 1 año.
- Estabilidad emocional y cognitiva frente a estímulos alimentarios.
- Ausencia de conductas compensatorias o de restricción rígida.
- Integración plena de un estilo de vida saludable y flexible.
Alta médica y psicológica coordinada
- Evaluación interdisciplinaria final.
- Informe integral de cierre (médico, nutricional, psicológico y funcional).
- Refuerzo de identidad: “Ya no estoy en tratamiento, estoy en mantenimiento de vida.”
Revisión y autocontrol a largo plazo
- Control médico anual con InBody y DAI.
- Seguimiento psicológico o educativo cada 6–12 meses.
- Autopesaje semanal y registro de bienestar subjetivo.
- Revisión de hábitos de sueño, estrés y alimentación.
Plan de rescate ante recaída
- Activación inmediata del equipo si el peso aumenta >3–5 %.
- Revisión de causa: biológica, emocional o conductual.
- Intervención corta (4–6 semanas) de reentrenamiento.
- Mensaje clave: “No hay fracaso, hay ajuste.”
6.Integración de las fases y progresión del paciente
|
Fase |
Duración estimada |
Objetivo global |
Rol del equipo interdisciplinario |
|---|---|---|---|
|
I. Preparación |
2–4 semanas |
Diagnóstico y motivación |
Evaluar, educar y crear alianza terapéutica. |
|
II. Pérdida de peso |
3–6 meses |
Disminuir grasa y riesgo metabólico |
Intervención médica, nutricional, conductual y física intensiva. |
|
III. Mantenimiento |
6–12 meses |
Estabilizar resultados y autonomía |
Acompañar, reforzar y flexibilizar. |
|
IV. Alta y seguimiento |
Indefinido |
Autogestión y prevención de recaídas |
Supervisión mínima, revisión anual. |

- Conclusión
El tratamiento interdisciplinario de la obesidad es un camino de aprendizaje progresivo que transforma la relación del paciente con su cuerpo, su mente y su entorno.
Cada fase tiene un propósito claro: preparar, perder, mantener y vivir.
El éxito no radica en alcanzar un número en la balanza, sino en adquirir la competencia para cuidar la propia salud con autonomía, flexibilidad y autocompasión.
“La cura de la obesidad no está en la balanza, sino en la estabilidad del pensamiento y la conducta.”
— R. Dalle Grave, 2022
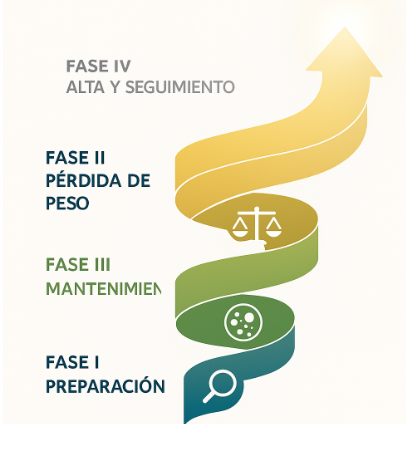
📚 Referencias bibliográficas — Capítulo 10.
- Dalle Grave R. Treating Obesity with Personalized Cognitive Behavioral Therapy. Springer, 2018.
- Dalle Grave R, Calugi S, et al. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Obesity, 2016.
- ADA. Standards of Care in Diabetes — Obesity and Weight Management. 2025.
- EASO. European Guidelines on Long-Term Obesity Care. 2024.
- WHO. Chronic Disease Continuity of Care Framework. 2025.
- Rubino F, et al. Lancet Commission on Obesity, Metabolism and Behavior. 2025.
- Dalle Grave R. Treating Obesity with Personalized Cognitive Behavioral Therapy. Springer International Publishing; 2018.
- Dalle Grave R, Calugi S, et al. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Obesity. 2016.
- Dalle Grave R. Enhanced Cognitive Behavior Therapy for Eating Disorders. Cham (Switzerland): Springer Nature Switzerland AG; 2022.
- Dalle Grave R. Personalized cognitive-behavioural therapy for obesity (CBT-OB): theory, strategies and procedures. BioPsychoSocial Medicine. 2020;14:5.
- Dalle Grave R. Intensive Cognitive Behavioural Treatment for Eating Disorders. European Psychiatric Review. 2011;4(1):xx–x.
- Dalle Grave R. Personalized multistep cognitive behavioral therapy for obesity. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 2017.
- Montesi L, El Ghoch M, Brodosi L, Calugi S, Marchesini G, Dalle Grave R. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 2022.
- Dalle Grave R, Calugi S, Centis E, El Ghoch M, Marchesini G. A Randomized Trial of Energy-Restricted High-Protein Versus High-Carbohydrate, Low-Fat Diet in Morbid Obesity. Obesity (Silver Spring). 2013; 21:1774–1781. doi:10.1002/oby.20320
- Dalle Grave R, Sartirana M, et al. Shape-Up Program: community-based CBT for weight management. Nutrients. 2021.
⚖️ Capítulo 11. Casos clínicos integrados y protocolos de trabajo en equipo
“Un paciente, un plan, un equipo”
1.Introducción: de la teoría a la práctica interdisciplinaria
La obesidad es una enfermedad heterogénea. No existen dos pacientes iguales, aunque compartan el mismo IMC. Por eso, el éxito terapéutico depende de aplicar un modelo personalizado, flexible y coordinado, donde endocrinología, nutrición, psicología y fisioterapia actúan como un sistema, no como consultorios separados.
Los siguientes casos ilustran la aplicación práctica del modelo CBT-OB y las guías internacionales (ADA, EASO, JACC, 2024–2025) en distintos perfiles clínicos. Cada uno representa un escenario realista, integrando evaluación, intervención y resultados.
“El tratamiento interdisciplinario no busca uniformar, sino adaptar con precisión y humanidad.”
— R. Dalle Grave, 2022
2.Caso 1 — Obesidad clínica (oculta) con DAI elevado
Perfil clínico
- Sexo y edad: Mujer de 35 años.
- IMC: 24.7 kg/m² (peso normal).
- Composición corporal InBody: 38% de grasa corporal (obesidad)
- Cintura: 88 cm.
- DAI: 1.08 (adiposidad disfuncional incipiente).
- Laboratorio: TG 190 mg/dL, HDL 40 mg/dL, glucosa 98 mg/dL.
- Síntomas: Cansancio, comer nocturno, sueño fragmentado.
Evaluación interdisciplinaria
Especialidad | Hallazgos | Intervención inicial |
Endocrinología | Obesidad clínica metabólica | Sin fármacos; seguimiento metabólico trimestral. |
Nutrición | Ayuno diurno y atracones nocturnos | Plan hipocalórico leve (−300 kcal), comidas regulares. |
Psicología | Perfeccionismo, autoculpa | Mindfulness alimentario y registro de emociones. |
Fisioterapia | Baja movilidad; Dolor lumbar leve. | Caminatas diarias, estiramientos matinales. |
Evolución
- Fase I: Educación sobre obesidad clínica y autorregistro.
- Fase II: Introducción de plan flexible y actividad física diaria.
- Fase III: Consolidación de hábitos saludables.
- Fase IV: Seguimiento semestral.
Resultados (6 meses)
- Peso estable. DAI ↓ 1.08 → 0.96.
- Composición corporal InBody: 30% de grasa corporal (normal)
- TG 130 mg/dL, HDL 52 mg/dL.
- Sueño y energía mejorados.
Comentario clínico: La obesidad comienza en el adipocito antes que en la balanza. La intervención temprana y multidimensional revierte la disfunción metabólica sin farmacoterapia.
3.Caso 2 — Obesidad grado I con resistencia insulínica y comedor emocional
Perfil clínico
- Sexo y edad: Hombre de 46 años.
- IMC: 32.1 kg/m².
- Cintura: 110 cm.
- Composición corporal InBody: 30% de grasa corporal (obesidad)
- HOMA-IR: 5.8 (insulinorresistencia marcada).
- DAI: 1.22.
- Comorbilidades: HTA leve, ansiedad, estrés laboral.
Evaluación interdisciplinaria
Especialidad | Hallazgos | Intervención inicial |
Endocrinología | Insulinorresistencia | Semaglutida 0.25 mg/sem, titulación progresiva. |
Nutrición | Restricción diurna y atracones nocturnos | Plan estructurado con 4–5 comidas y control de hambre emocional. |
Psicología | Pensamiento “todo o nada” | Autorregistro cognitivo y técnicas de reestructuración. |
Fisioterapia | Sedentarismo y rigidez lumbar | Ejercicio progresivo 3×/sem, movilidad y fuerza básica. |
Evolución y resultados (9 meses)
Indicador | Inicial | Final |
IMC | 32.1 | 28.5 |
% grasa | 30% | 24% |
HOMA-IR | 5.8 | 2.4 |
DAI | 1.22 | 0.98 |
Presión arterial | 138/88 mmHg | 122/80 mmHg |
Comentario clínico: El éxito no provino solo del fármaco, sino de la sincronía entre farmacoterapia, nutrición conductual y terapia cognitiva, apoyada en ejercicio funcional.
4.Caso 3 — Obesidad grado III post pérdida rápida de peso
Perfil clínico
- Sexo y edad: Hombre de 40 años.
- IMC inicial: 41.8 kg/m² → 33.0 kg/m² (−22 kg en 4 meses).
- Masa magra: −4.5 kg.
- DAI: 1.16.
- Síntomas: Fatiga, pérdida de fuerza, miedo a recuperar peso.
Evaluación interdisciplinaria
Especialidad | Hallazgos | Intervención inicial |
Endocrinología | Desbalance metabólico post restricción | Revisión farmacológica, GLP-1 en mantenimiento. |
Nutrición | Déficit proteico y patrón restrictivo | Plan normocalórico equilibrado, 1.5 g/kg proteína. |
Psicología | Temor a recaída, dismorfia corporal | Terapia cognitiva y refuerzo de autocompasión. |
Fisioterapia | Pérdida de fuerza, rigidez | Entrenamiento de fuerza progresivo y equilibrio. |
Resultados (12 meses)
Indicador | Inicial | Final |
Peso | 41.8 kg/m² | 33.0 kg/m² (−21 %) |
Masa magra | — | +3.2 kg recuperada |
DAI | 1.16 | 0.94 |
Estado psicológico | Ansiedad alta | Estabilidad emocional |
Comentario clínico: La velocidad de pérdida no predice éxito. La recuperación muscular y cognitiva es esencial para la sostenibilidad y prevención del rebote.
5.Protocolo de seguimiento interdisciplinario (resumen)
Fase | Frecuencia de consultas | Evaluaciones clave | Objetivo principal |
Preparación | Semanal | IMC, DAI, InBody, motivación | Diagnóstico y alianza terapéutica |
Pérdida de peso | Cada 2–4 semanas | InBody, perfil metabólico, conducta | Reducción de grasa y mejora metabólica |
Mantenimiento | Cada 2–3 meses | Composición corporal, bienestar | Consolidar hábitos y autonomía |
Alta/seguimiento | Cada 6–12 meses | InBody, DAI, revisión global | Prevención de recaídas |
La clave del éxito es la coherencia y continuidad entre disciplinas.
6.Conclusiones
Los casos clínicos muestran que la obesidad puede controlarse eficazmente cuando se entiende como una enfermedad biológica, conductual y emocional.
El éxito no está en “hacer dieta” o “tomar un fármaco”, sino en alinear biología, mente y movimiento dentro de un mismo marco terapéutico.
“Tratar la obesidad es acompañar al paciente a reconciliarse con su cuerpo.”
— R. Dalle Grave, 2022
📚 Referencias bibliográficas — Capítulo 11
- Dalle Grave R. Treating Obesity with Personalized Cognitive Behavioral Therapy. Springer, 2018.
- Dalle Grave R. Treating Obesity with Personalized Cognitive Behavioral Therapy. Springer International Publishing; 2018.
- Dalle Grave R, Calugi S, et al. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Obesity. 2016.
- Dalle Grave R. Enhanced Cognitive Behavior Therapy for Eating Disorders. Cham (Switzerland): Springer Nature Switzerland AG; 2022.
- Dalle Grave R. Personalized cognitive-behavioural therapy for obesity (CBT-OB): theory, strategies and procedures. BioPsychoSocial Medicine. 2020;14:5.
- Dalle Grave R. Intensive Cognitive Behavioural Treatment for Eating Disorders. European Psychiatric Review. 2011;4(1):xx–x.
- Dalle Grave R. Personalized multistep cognitive behavioral therapy for obesity. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 2017.
- Montesi L, El Ghoch M, Brodosi L, Calugi S, Marchesini G, Dalle Grave R. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 2022.
- Dalle Grave R, Calugi S, Centis E, El Ghoch M, Marchesini G. A Randomized Trial of Energy-Restricted High-Protein Versus High-Carbohydrate, Low-Fat Diet in Morbid Obesity. Obesity (Silver Spring). 2013; 21:1774–1781. doi:10.1002/oby.20320
- Dalle Grave R, Sartirana M, et al. Shape-Up Program: community-based CBT for weight management. Nutrients. 2021.
- ADA. Standards of Care in Diabetes — Obesity and Behavioral Health Sections. 2025.
- EASO. Integrated Obesity Management Guidelines. 2024.
- WHO. Integrated Care for Chronic Conditions. 2025.
- ACSM. Guidelines for Exercise Testing and Prescription. 11th ed., 2019.
🧰⚖️ Capítulo 12. Recursos para la práctica clínica
“Herramientas del cambio: de la teoría a la consulta”

1. Introducción
Este capítulo reúne los principales instrumentos utilizados en el modelo interdisciplinario de manejo de la obesidad.
Su objetivo es facilitar la evaluación, el seguimiento y la comunicación entre profesionales, así como fortalecer la autogestión del paciente.
Los recursos se basan en la integración de la CBT-OB (Dalle Grave, 2018–2022) con los lineamientos clínicos de la ADA 2025 y la EASO 2024, adaptados al contexto latinoamericano.
“El conocimiento se transforma en cambio solo cuando puede aplicarse con método.”
2. Plantillas para historia clínica interdisciplinaria
Una historia clínica unificada permite entender al paciente desde todas sus dimensiones.
El registro debe reflejar biología, conducta, emoción y funcionalidad, de modo que cada área aporte información complementaria.
🩺 Formato sugerido
Sección | Contenido principal | Profesional responsable |
|---|---|---|
Datos generales | Edad, sexo, antecedentes, medicación actual | Endocrinólogo |
Evaluación antropométrica | IMC, circunferencia cintura, DAI, InBody | Endocrinólogo / Fisioterapeuta |
Perfil metabólico | Glucemia, lípidos, insulina, TSH, cortisol | Endocrinólogo |
Conducta alimentaria | Patrón de comidas, hambre emocional, restricciones | Nutricionista / Psicólogo |
Estado emocional | Motivación, estrés, pensamientos automáticos | Psicólogo |
Condición funcional | Movilidad, fuerza, dolor, postura | Fisioterapeuta |
Resumen interdisciplinario | Diagnóstico integral y plan por fases | Equipo completo |
3. Formularios de seguimiento y autorregistros
Los autorregistros son la herramienta central del cambio conductual.
Permiten al paciente identificar patrones, reconocer avances y detectar recaídas a tiempo.
🧾 Tipos de formularios
Formulario | Objetivo | Frecuencia de uso |
|---|---|---|
Registro alimentario | Monitorear tipo, hora y contexto de las comidas | Diario |
Registro emocional | Identificar relación emoción–comida | 2–3 veces/semana |
Registro de movimiento | Control de pasos, tiempo activo, ejercicio | Diario |
Autorregistro de pensamientos | Identificar pensamientos automáticos y reestructurarlos | Según sesión CBT-OB |
Control de peso y composición corporal | InBody 270 + DAI | Mensual |
🧠 La clave no es registrar para controlar, sino registrar para comprender.
4. Escalas de motivación y adherencia
El monitoreo de la motivación y adherencia permite ajustar la intensidad del tratamiento.
🔹 Escala de Motivación al Cambio (adaptación CBT-OB)
Evalúa disposición y confianza del paciente para modificar su estilo de vida (0–10):
Ítem | Descripción | Escala |
|---|---|---|
Deseo de cambiar | “Quiero mejorar mi relación con la comida.” | 0 = nada, 10 = totalmente |
Confianza | “Creo que puedo lograr cambios sostenibles.” | 0–10 |
Preparación | “Ya estoy haciendo algunos cambios.” | 0–10 |
Persistencia | “Sigo intentando incluso si fallo.” | 0–10 |
Puntuación < 25 → Reforzar motivación y alianza.
Puntuación 25–35 → Motivación activa.
Puntuación > 35 → Alta disposición al cambio.
🔹 Escala de adherencia multidimensional
Incluye asistencia, cumplimiento de plan, autorregistro y actitud emocional.
Ideal para seguimiento trimestral y retroalimentación interdisciplinaria.
5. Ejemplo de plan de mantenimiento personalizado
El plan de mantenimiento es la culminación del tratamiento.
Debe ser flexible, estructurado y diseñado junto con el paciente.
🧩 Modelo de Plan de Mantenimiento
Componente | Objetivo | Estrategias prácticas |
|---|---|---|
Nutrición | Mantener equilibrio calórico con flexibilidad | Alimentación consciente, registro intuitivo semanal |
Actividad física | Sostener gasto basal y masa magra | ≥250 min/sem, con 2 sesiones de fuerza |
Psicología | Prevenir recaídas y fortalecer autocompasión | Sesiones mensuales de refuerzo CBT-OB |
Endocrinología | Control metabólico a largo plazo | Seguimiento cada 6 meses con InBody y DAI |
Fisioterapia | Mantener funcionalidad y motivación | Actividades placenteras, propiocepción, movilidad |
📘 El objetivo final es autonomía, no dependencia.
📚 Referencias bibliográficas — Capítulo 12.
- Dalle Grave R. Treating Obesity with Personalized Cognitive Behavioral Therapy. Springer, 2018.
- Dalle Grave R, Calugi S. Enhanced Cognitive Behavior Therapy for Eating Disorders and Obesity. Springer, 2022.
- Dalle Grave R, et al. Long-term weight loss maintenance: a multidisciplinary approach. Journal of Obesity, 2016.
- American Diabetes Association (ADA). Standards of Care in Obesity and Diabetes, 2025. ADA, 2025.
- World Obesity Federation. World Obesity Atlas 2025. London; 2025.
- Canadian Clinical Practice Guidelines for Adult Obesity. Obesity Canada, 2025.
- European Society of Endocrinology. European Guidelines for the Management of Obesity, 2024.
- American College of Cardiology. Obesity and Cardiometabolic Risk Management, JACC, 2025.
- Fairburn CG, Cooper Z. Cognitive Behavior Therapy and Eating Disorders. Guilford Press, 2017.
- Dalle Grave R, Calugi S. Shape-Up: A Modified Cognitive-Behavioural Community Programme for Weight Management. Nutrients, 2021.
- American College of Sports Medicine (ACSM). Guidelines for Exercise Testing and Prescription, 11th ed. Wolters Kluwer, 2019.
- Miller WR, Rollnick S. Motivational Interviewing: Helping People Change, 4th ed. Guilford Press, 2023.
- World Health Organization. Obesity and Overweight: Key Facts, Geneva; 2023.
- NCD Risk Factor Collaboration (NCD-RisC). Trends in adult body-mass index, 1975–2022. The Lancet, 2023.
- Aveyard P, Jebb SA. Behavioural weight management: beyond willpower. BMJ, 2023;382:e073042.
- Pan American Health Organization (PAHO). Primary Care Framework for Obesity Management. Washington DC; 2024.
- Calugi S, Dalle Grave R. CBT-OB Tools for Clinical Practice: Monitoring Sheets and Self-Recording. Nutrients, 2024;16(8):1942.
- EASO Task Force. Practical Toolkit for Clinical Management of Obesity. European Association for the Study of Obesity, 2023.
- Treating obesity and diabetes: drugs alone are not enough. Editorial. The Lancet. Vol 403 January 6, 2024
🌍 Capítulo 13. Políticas públicas y sistemas de prevención de la obesidad
1.Introducción: del individuo al entorno
La obesidad no es únicamente un problema clínico; es un fenómeno biológico, social y político. Su abordaje requiere transformar los sistemas que determinan lo que comemos, cómo vivimos y cómo nos movemos. Ningún tratamiento individual es sostenible si el entorno sigue promoviendo la alimentación ultraprocesada, la inactividad y la inequidad.
“Tratar la obesidad en el consultorio es necesario; prevenirla en la sociedad es indispensable.”
— R. Dalle Grave, 2022
2.Carga económica y justificación
De acuerdo con la OECD (2019) y la World Obesity Federation, la obesidad genera un costo económico global superior al 3 % del PIB mundial, impulsado por gastos sanitarios directos y pérdidas de productividad. El informe The Heavy Burden of Obesity señala que cada dólar invertido en prevención puede generar un retorno promedio de 6 dólares en productividad y ahorro sanitario.
En América Latina, la carga económica supera los 60.000 millones de dólares anuales, con consecuencias directas sobre los sistemas de salud y el bienestar social.
3.Determinantes sociales y ambientales de la obesidad
Los principales determinantes incluyen:
- Sistemas alimentarios ultraprocesados: alta disponibilidad de calorías vacías y marketing agresivo.
- Ambientes urbanos obesogénicos: falta de espacios seguros para actividad física.
- Condiciones socioeconómicas: pobreza alimentaria y estrés crónico.
- Políticas incoherentes: subsidios que favorecen alimentos insalubres.
- Cultura digital sedentaria: incremento del ocio pasivo y del tiempo frente a pantallas.
4.Evolución de las políticas internacionales
Desde el Informe Bellagio (2013) y la estrategia NOURISHING Framework (World Obesity Federation, 2017–2023), la prevención pasó de enfoques educativos a políticas estructurales y multisectoriales, que incluyen:
- Reformulación de alimentos.
- Etiquetado frontal de advertencia.
- Regulación del marketing infantil.
- Impuestos saludables a bebidas azucaradas.
- Entornos escolares y laborales saludables.
El marco NOURISHING (2023) propone 10 ámbitos de acción que integran fiscalidad, publicidad, urbanismo y sostenibilidad alimentaria.
5.Evidencia sobre efectividad
El metaanálisis de Tseng et al. (JGIM, 2018) identificó 17 intervenciones poblacionales con impacto significativo en IMC y conductas saludables, especialmente cuando las políticas combinan fiscalidad, regulación del entorno urbano y educación comunitaria.
En Europa, las políticas más eficaces combinan restricción de marketing, impuestos saludables y rediseño urbano activo, con reducciones promedio del 5–10 % en consumo de azúcares añadidos y mejoras en actividad física poblacional.
Región / Política | Medida principal | Impacto documentado |
Chile | Etiquetado frontal + prohibición de publicidad infantil | −25 % ventas de bebidas azucaradas (2024) |
México | Impuesto al azúcar (2014) + etiquetado “octogonal” (2020) | Reducción sostenida de consumo en 7 años |
Europa | Estrategias urbanas activas + reformulación industrial | Mejora de transporte activo y reducción de IMC medio |
Canadá | Estrategia nacional de vida saludable | Integración multisectorial en salud y transporte |
6.Atención primaria como eje de prevención
La OMS (2023) plantea que el control de la obesidad debe integrarse en la atención primaria con tres pilares:
- Servicios integrados de promoción y manejo.
- Acción multisectorial sobre determinantes sociales.
- Empoderamiento comunitario sin estigmatización.
El documento A Primary Health Care Approach to Obesity Prevention and Management in Children and Adolescents (OMS, 2023) recomienda equipos multidisciplinarios, continuidad asistencial y equidad en el acceso.
7.Políticas de alimentación escolar y juvenil
La infancia es el punto crítico de prevención.
Medida | Impacto esperado | Ejemplo |
Menús escolares saludables | Mejora de micronutrición | Programa “Escuelas Saludables” – Chile, 2023 |
Prohibición de ultraprocesados en escuelas | Disminución del consumo de azúcar y sodio | México, Ecuador, Uruguay |
Educación nutricional práctica | Mayor alfabetización alimentaria | Brasil – PNAE |
Actividad física obligatoria (≥60 min/día) | Prevención de obesidad infantil | Finlandia, Canadá |
8.Políticas laborales y urbanas saludables
- Promover pausas activas laborales y transporte activo.
- Crear comedores institucionales saludables.
- Diseñar ciudades caminables con espacios verdes.
- Regular turnos laborales y sueño para salud metabólica.
9.Prevención digital y educación mediática
La alfabetización digital en salud incluye:
- Educación crítica sobre marketing alimentario.
- Regulación del contenido publicitario online.
- Uso de apps validadas para autorregistro saludable.
- Programas de bienestar digital en adolescentes.
10.América Latina: desafíos y oportunidades
América Latina enfrenta una doble carga: desnutrición y obesidad.
Las prioridades son:
- Alinear políticas fiscales y sanitarias.
- Garantizar entornos escolares saludables.
- Campañas educativas culturalmente adaptadas.
- Agricultura local y sostenible.
- Cooperación interministerial sostenida.
11.Enfoque ético y de derechos humanos
La prevención no puede basarse en la “fuerza de voluntad”. Según Jebb y Aveyard (2023), es necesario sustituir el paradigma de responsabilidad individual por uno estructural y ético, centrado en equidad alimentaria y regulación del ambiente obesogénico.
12.Conclusiones
El futuro de la prevención de la obesidad depende de la coordinación entre niveles:
- Micro: individuo y familia.
- Meso: comunidad, escuela y entorno laboral.
- Macro: políticas públicas y sistemas alimentarios.
El cambio será sostenible solo si todos los actores —profesionales, gobiernos y ciudadanos— comparten un propósito común: facilitar la elección de alimentos saludables y dignos.

📚 Referencias bibliográficas — Capítulo 13.
- World Health Organization. Global Action Plan for Obesity Prevention 2025–2030. Geneva; 2025.
- World Obesity Federation. World Obesity Atlas 2025. London; 2025.
- OECD. The Heavy Burden of Obesity: Economics of Prevention. Paris; 2024.
- World Health Organization. A Primary Health Care Approach to Obesity Prevention and Management in Children and Adolescents. Geneva; 2023.
- Jebb SA, Aveyard P. Willpower is not enough: time for a new approach to public health policy to prevent obesity. BMC Medicine, 2023;21:89.
- Tseng E, et al. Effectiveness of Policies and Programs to Combat Adult Obesity. JGIM, 2018;33(11):1990–2001.
- Chrissini MK, Panagiotakos DB. Public Health Interventions Tackling Childhood Obesity at European Level. Preventive Medicine Reports, 2022;30:102068.
- World Obesity Federation. NOURISHING Framework 2023 Update. London; 2023.
- Pan American Health Organization. Obesity and Inequity in Latin America. Washington; 2024.
- Bellagio Report. Public Policies for Obesity Prevention: Global Consensus Statement. Bellagio; 2013.
- OECD & WHO. Carga económica de la obesidad. Paris; 2019.
- Monteiro CA, Cannon G. Sistemas alimentarios y nutrición global. Public Health Nutrition, 2017.
- UK Government & WOF. Nourishing and Moving Framework. London; 2023.
- European Commission. Políticas públicas eficaces contra la obesidad. Brussels; 2023.
- Treating obesity and diabetes: drugs alone are not enough. Editorial. The Lancet. Vol 403 January 6, 2024
🌿 Capítulo 14 — Conclusiones:
Este manual ha sido creado para acompañarte, paso a paso, en un proceso cuidadosamente planificado.
Nada en tu camino será improvisado: cada fase, cada herramienta y cada encuentro con el equipo han sido diseñados para ayudarte a comprender tu cuerpo, cambiar tus hábitos y cuidar tu salud de manera sostenible.
Sabemos que perder peso y mantenerlo no depende solo de fuerza de voluntad.
Por eso este programa combina ciencia, acompañamiento y educación emocional: tres pilares que te permitirán construir una nueva relación con la comida, el movimiento y contigo mismo.
Durante las primeras semanas, trabajarás junto a tu equipo para aprender estrategias prácticas que te ayudarán a reducir el peso corporal y mejorar tus indicadores metabólicos.
Más adelante, el enfoque se centrará en mantener lo logrado y fortalecer tu autonomía, aprendiendo a disfrutar de una alimentación flexible y equilibrada, sin culpa ni rigidez.
Cada decisión del programa —desde el tipo de plan alimentario hasta la frecuencia de los controles— responde a criterios clínicos basados en evidencia científica.
Tu seguridad, bienestar y confianza son nuestra prioridad.
No estás solo: detrás de cada orientación hay un equipo de profesionales que te acompaña y te guía, adaptando el proceso a tus necesidades y ritmo personal.
El objetivo final no es solo alcanzar un número en la balanza, sino recuperar el equilibrio entre mente, cuerpo y estilo de vida.
Queremos que aprendas a vivir con energía, satisfacción y confianza en tu capacidad para cuidarte a largo plazo.
Tu compromiso, constancia y apertura al cambio son las verdaderas herramientas del éxito.
Y nosotros estaremos a tu lado para recordarte, cada día, que sí es posible lograrlo y mantenerlo.
🌿 Recomendaciones prácticas finales
- Avanza paso a paso.
No intentes cambiar todo de una vez. El éxito duradero nace de pequeños hábitos repetidos con constancia. - Escucha a tu cuerpo.
Aprende a reconocer las señales de hambre y saciedad. Comer con atención plena te ayudará a reconectarte con tus verdaderas necesidades. - Evita la perfección.
No se trata de hacer todo “bien”, sino de hacerlo sostenible. Un pequeño desvío no borra tus logros: ajusta el rumbo y continúa. - Muévete por placer, no por castigo.
La actividad física debe ser un espacio de bienestar. Elige lo que disfrutes: caminar, bailar, nadar, pedalear… lo importante es moverte. - Planifica tus comidas.
Anticiparte reduce la improvisación y el descontrol. Llevar contigo opciones saludables te ayudará a mantener el equilibrio. - Cuida tu descanso.
Dormir bien regula las hormonas del apetito y del estrés. Intenta mantener horarios regulares y desconectarte de pantallas antes de dormir. - Aprende a manejar el estrés sin recurrir a la comida.
Habla, respira, escribe o da un paseo. Hay muchas formas de cuidar tus emociones sin castigarte ni compensarte con comida. - Mantén el contacto con tu equipo.
Tu médico, nutricionista, psicólogo y entrenador están aquí para acompañarte. No estás solo: pide ayuda antes de sentirte frustrado. - Celebra cada avance.
Cada elección saludable, cada semana de constancia, es un logro. Agradece a tu cuerpo por todo lo que te permite hacer. - Recuerda siempre el propósito.
Este programa no es una dieta: es una forma nueva de vivir, basada en el respeto, la ciencia y el cuidado integral de tu salud.
💬 Mensaje final:
“No se trata de ser perfecto, sino de aprender a cuidarte con amor y constancia.
Cada paso que das te acerca a una versión más fuerte, libre y saludable de ti mismo.”


Dr Ricardo Mendoza
Servicio de endocrinología
- Hospital Vargas de Caracas
- Tecnidiabetes
- Instituto Diagnóstico
Www.drricardomendoza.com
04140857871
IG: @doc.ricardomendoza
